细菌耐药监测
耐药性检测,比基因检测更广泛应用的细菌“拉曼组”
默认分类 • 发表了文章 • 0 个评论 • 418 次浏览 • 2017-01-05 16:10
医疗器械 2016-11-06 19:08 来源:科学网 0评论
标签
耐药性细菌检测
11.jpg
耐药性快检,一直是摆在中外科学家面前的一道难题。10月19日《科学报告》上发表了一篇来自中科院青岛生物能源与过程研究所的论文,引起了学界的关注。论文提出基于“拉曼组”的耐药性快检技术,证明通过高通量单细胞拉曼成像,能够不依赖于培养、快速、定性、定量地表征细菌的药物应激性并区分其应激机制。
中科院青岛生物能源与过程研究所单细胞中心主任徐健研究员告诉《中国科学报》记者说:“我们团队在研发微生物学新技术新装备的过程中,敏锐捕捉到了耐药性检测技术开发的巨大潜力和机遇。”
耐药性快检难题
20世纪初,世界上三分之一人死于肺炎、结核、肠炎及腹泻。相关文献资料显示,今天心脏病和癌症成为人类的主要杀手,因肺炎和流感死亡的人数则不到4.5%。这是人类应用抗生素在公共卫生领域取得的重要成果。
如今,人类却又走到了事情的另一个极端,滥用抗生素导致耐药菌的出现及广泛传播。对抗耐药性不仅需要研发新型抗生素,还需要发展耐药性快检技术和监测体系,以提高现有抗生素使用的针对性和有效性,从而推迟与遏制耐药性的传播。
因此,今年8月26日国家卫生计生委等14部门联合印发的《遏制细菌耐药国家行动计划(2016—2020)》明确提出:“加强抗菌药物应用和耐药控制体系建设”和“完善抗菌药物应用和细菌耐药监测体系”。
据徐健介绍,自细菌发现至今,培养法仍是病原菌药敏试验的主流通用标准,但对于临床常见致病菌,培养法耗时长达24-48小时(对于难培养或生长缓慢的细菌则无能为力),同时无法揭示耐药机制。
“PCR(聚酶链式反应)和基因组测序技术可通过鉴定耐药基因来间接推测耐药的可能性。”徐健进一步指出,“但该技术依赖于已知的耐药基因参照序列,故无法分析未知的耐药性,且通常无法定量检测,因此一般情况下只能作为一种辅助手段。”
临床实践上为了指导“精准用药”,急需细菌耐药性及其耐药机制的直接、快速测量技术。临床需求与技术现状的矛盾如此紧迫和突出,以至于2016年9月8日美国国立卫生研究院悬赏两千万美元,专门激励细菌耐药性快检技术的研发。
提出“拉曼组”概念
对这个领域的探索,中国科学家一直都在积极尝试。从2012年起,徐健团队就意识到耐药性检测技术开发的巨大潜力。利用单细胞中心近六年来开发的单细胞成像技术,徐健及其博士生滕琳提出了“拉曼组”的概念。
滕琳向记者解释了什么是“拉曼组”:它是特定条件和时间点下,一个细菌细胞群体之单细胞拉曼光谱的集合。每个单细胞拉曼光谱由分别对应于一类化学键的上千个拉曼峰组成,反映的是特定细胞内化学物质的成分及含量的多维信息,而且其测量无需破坏细胞、不需要标记,通常仅需毫秒乃至数秒钟。
因此,对于任一细菌群体,一个“拉曼组”相当于单细胞精度、可快速、低成本测定与监控的“代谢状态”或“代谢物组”,其变化可直接反映和表征其针对特定药物或环境变化的敏感性和耐受性。而不同的抑菌机制会引起细胞内代谢物组的不同变化,所以“拉曼组”的变化还具有区分乃至识别各种药物应激机制的潜力。
随后,来自中科院青岛生物能源与过程研究所单细胞分析部、生物信息团队、微生物组部等部门的10多人参与的攻关小组成立,目标直指“拉曼组突破微生物耐药性快检”。
万事开头难,在项目进展过程中,滕琳和她的队友们遇到了不少困难,其中之一是“拉曼组”的数据分析。滕琳说:“该系列实验对来自各种药物种类、剂量、给药时间的300多个细胞群体进行了单细胞拉曼成像,采集了超过6000个细胞的拉曼光谱,共包括近900万个拉曼峰。”
重重压力下,这个乐观坚毅的女孩没有低头认输。经过四年多的努力,滕琳和攻关小组的其他队员们发展了一系列数据分析和可视化的新方法,深入挖掘和验证了“拉曼组”与微生物药物应激反应之间的相互关联,从而证明“拉曼组”能快速测量微生物耐药性并分辨其药物应激机制。
广泛的应用前景
此外,“拉曼组”还能准确测量给药过程中药敏性在细菌群体中的异质性变化,从而为研究细菌耐药性的起源和进化提供了有力工具。科研人员证明了“拉曼组”能够快速区分抗性细菌与非抗性细菌,因此它在抑菌药物筛选或耐药细菌筛选这两方面均具备成为一种新式平台技术的潜力。
徐健表示,作为一种新的“表型组”手段与组学大数据类型,“拉曼组”具有重要的优势。与传统意义上的转录组、蛋白组或代谢组不同,“拉曼组”在单个细胞精度对细胞群体或群落进行快速、低成本的代谢状态成像与监控,这对于生命体系异质性机制研究具有重要意义,同时在药物筛选、环境检测、生物资源挖掘、生物过程控制等领域将有广泛的应用前景。
在耐药性检测方面,“拉曼组”基于单细胞成像,不依赖于细菌的繁殖,通常能够在一个小时内完成细菌耐药性测量和机制区分,因此它在临床耐药性快检方面具有重要优势。 查看全部
医疗器械 2016-11-06 19:08 来源:科学网 0评论
标签
耐药性细菌检测
11.jpg
耐药性快检,一直是摆在中外科学家面前的一道难题。10月19日《科学报告》上发表了一篇来自中科院青岛生物能源与过程研究所的论文,引起了学界的关注。论文提出基于“拉曼组”的耐药性快检技术,证明通过高通量单细胞拉曼成像,能够不依赖于培养、快速、定性、定量地表征细菌的药物应激性并区分其应激机制。
中科院青岛生物能源与过程研究所单细胞中心主任徐健研究员告诉《中国科学报》记者说:“我们团队在研发微生物学新技术新装备的过程中,敏锐捕捉到了耐药性检测技术开发的巨大潜力和机遇。”
耐药性快检难题
20世纪初,世界上三分之一人死于肺炎、结核、肠炎及腹泻。相关文献资料显示,今天心脏病和癌症成为人类的主要杀手,因肺炎和流感死亡的人数则不到4.5%。这是人类应用抗生素在公共卫生领域取得的重要成果。
如今,人类却又走到了事情的另一个极端,滥用抗生素导致耐药菌的出现及广泛传播。对抗耐药性不仅需要研发新型抗生素,还需要发展耐药性快检技术和监测体系,以提高现有抗生素使用的针对性和有效性,从而推迟与遏制耐药性的传播。
因此,今年8月26日国家卫生计生委等14部门联合印发的《遏制细菌耐药国家行动计划(2016—2020)》明确提出:“加强抗菌药物应用和耐药控制体系建设”和“完善抗菌药物应用和细菌耐药监测体系”。
据徐健介绍,自细菌发现至今,培养法仍是病原菌药敏试验的主流通用标准,但对于临床常见致病菌,培养法耗时长达24-48小时(对于难培养或生长缓慢的细菌则无能为力),同时无法揭示耐药机制。
“PCR(聚酶链式反应)和基因组测序技术可通过鉴定耐药基因来间接推测耐药的可能性。”徐健进一步指出,“但该技术依赖于已知的耐药基因参照序列,故无法分析未知的耐药性,且通常无法定量检测,因此一般情况下只能作为一种辅助手段。”
临床实践上为了指导“精准用药”,急需细菌耐药性及其耐药机制的直接、快速测量技术。临床需求与技术现状的矛盾如此紧迫和突出,以至于2016年9月8日美国国立卫生研究院悬赏两千万美元,专门激励细菌耐药性快检技术的研发。
提出“拉曼组”概念
对这个领域的探索,中国科学家一直都在积极尝试。从2012年起,徐健团队就意识到耐药性检测技术开发的巨大潜力。利用单细胞中心近六年来开发的单细胞成像技术,徐健及其博士生滕琳提出了“拉曼组”的概念。
滕琳向记者解释了什么是“拉曼组”:它是特定条件和时间点下,一个细菌细胞群体之单细胞拉曼光谱的集合。每个单细胞拉曼光谱由分别对应于一类化学键的上千个拉曼峰组成,反映的是特定细胞内化学物质的成分及含量的多维信息,而且其测量无需破坏细胞、不需要标记,通常仅需毫秒乃至数秒钟。
因此,对于任一细菌群体,一个“拉曼组”相当于单细胞精度、可快速、低成本测定与监控的“代谢状态”或“代谢物组”,其变化可直接反映和表征其针对特定药物或环境变化的敏感性和耐受性。而不同的抑菌机制会引起细胞内代谢物组的不同变化,所以“拉曼组”的变化还具有区分乃至识别各种药物应激机制的潜力。
随后,来自中科院青岛生物能源与过程研究所单细胞分析部、生物信息团队、微生物组部等部门的10多人参与的攻关小组成立,目标直指“拉曼组突破微生物耐药性快检”。
万事开头难,在项目进展过程中,滕琳和她的队友们遇到了不少困难,其中之一是“拉曼组”的数据分析。滕琳说:“该系列实验对来自各种药物种类、剂量、给药时间的300多个细胞群体进行了单细胞拉曼成像,采集了超过6000个细胞的拉曼光谱,共包括近900万个拉曼峰。”
重重压力下,这个乐观坚毅的女孩没有低头认输。经过四年多的努力,滕琳和攻关小组的其他队员们发展了一系列数据分析和可视化的新方法,深入挖掘和验证了“拉曼组”与微生物药物应激反应之间的相互关联,从而证明“拉曼组”能快速测量微生物耐药性并分辨其药物应激机制。
广泛的应用前景
此外,“拉曼组”还能准确测量给药过程中药敏性在细菌群体中的异质性变化,从而为研究细菌耐药性的起源和进化提供了有力工具。科研人员证明了“拉曼组”能够快速区分抗性细菌与非抗性细菌,因此它在抑菌药物筛选或耐药细菌筛选这两方面均具备成为一种新式平台技术的潜力。
徐健表示,作为一种新的“表型组”手段与组学大数据类型,“拉曼组”具有重要的优势。与传统意义上的转录组、蛋白组或代谢组不同,“拉曼组”在单个细胞精度对细胞群体或群落进行快速、低成本的代谢状态成像与监控,这对于生命体系异质性机制研究具有重要意义,同时在药物筛选、环境检测、生物资源挖掘、生物过程控制等领域将有广泛的应用前景。
在耐药性检测方面,“拉曼组”基于单细胞成像,不依赖于细菌的繁殖,通常能够在一个小时内完成细菌耐药性测量和机制区分,因此它在临床耐药性快检方面具有重要优势。
美报告13例新型“超级病菌”感染病例 4人死亡
默认分类 • 发表了文章 • 0 个评论 • 492 次浏览 • 2017-01-05 16:10
美国疾病控制和预防中心当天发表声明说,耳道假丝酵母菌可造成严重、甚至致命的真菌感染,通常对抗真菌药物具有耐药性。声明指出,这种耐药感染已在全球多国出现,是一个“新出现的威胁”,美疾控中心为此已于今年6月向医疗机构发出警告。
美疾控中心说,在这13名病例中,有7例是2013年5月至2016年8月之间在纽约、伊利诺伊、马里兰和新泽西4个州发现的,研究人员已对他们的病情进行了详细研究。另外6例是在这之后发现的,目前仍在调查中。
在这前7例病例中,所有人本身都出现严重的健康问题,包括恶性血液病、急性呼吸衰竭等,平均住院18天才被诊断出感染耳道假丝酵母菌。虽然有4人死亡,但尚不清楚感染这种“超级病菌”是否是他们死亡的直接原因。
研究人员发现,耳道假丝酵母菌可能具有传染性。上述7人中,有两人曾同时在新泽西同一家医院不同病房接受治疗,他们感染的耳道假丝酵母菌几乎完全相同;另有两人曾在伊利诺伊同一家医院看病,也感染了几乎完全一样的耳道假丝酵母菌。
研究还显示,耳道假丝酵母菌感染需要使用专门的检查方法,因为它很容易被误认为是另一种假丝酵母菌感染,上述7人中有5人就曾这样被误诊。
此外,在这7人中有5人感染的耳道假丝酵母菌对一种或两种主要抗真菌药物具有耐药性。而在其他国家发现的一些耳道假丝酵母菌会对全部三种主要抗真菌药物都具有耐药性。
实验室检测还显示,美国发现的耳道假丝酵母菌与南亚及南美发现的耳道假丝酵母菌相关。但美国疾控中心说,这7名患者都没有去过南亚与南美,或与这两个地区有直接联系,所以他们认为其中多名患者都是在美国当地感染这种“超级病菌”。
美疾控中心主任托马斯·弗里登说:“我们需要立即采取行动,更好地了解、控制与阻止这种耐药真菌的传播。这是一个新出现的威胁,我们需要重点保护易感人群。”
耳道假丝酵母菌是2009年在一名日本患者的外耳道分泌物中首次发现的。自那以来,韩国、巴基斯坦、印度、南非、肯尼亚、科威特、哥伦比亚、委内瑞拉和英国等至少12个国家报告发现了耳道假丝酵母菌感染病例。
查看全部
美国疾病控制和预防中心当天发表声明说,耳道假丝酵母菌可造成严重、甚至致命的真菌感染,通常对抗真菌药物具有耐药性。声明指出,这种耐药感染已在全球多国出现,是一个“新出现的威胁”,美疾控中心为此已于今年6月向医疗机构发出警告。
美疾控中心说,在这13名病例中,有7例是2013年5月至2016年8月之间在纽约、伊利诺伊、马里兰和新泽西4个州发现的,研究人员已对他们的病情进行了详细研究。另外6例是在这之后发现的,目前仍在调查中。
在这前7例病例中,所有人本身都出现严重的健康问题,包括恶性血液病、急性呼吸衰竭等,平均住院18天才被诊断出感染耳道假丝酵母菌。虽然有4人死亡,但尚不清楚感染这种“超级病菌”是否是他们死亡的直接原因。
研究人员发现,耳道假丝酵母菌可能具有传染性。上述7人中,有两人曾同时在新泽西同一家医院不同病房接受治疗,他们感染的耳道假丝酵母菌几乎完全相同;另有两人曾在伊利诺伊同一家医院看病,也感染了几乎完全一样的耳道假丝酵母菌。
研究还显示,耳道假丝酵母菌感染需要使用专门的检查方法,因为它很容易被误认为是另一种假丝酵母菌感染,上述7人中有5人就曾这样被误诊。
此外,在这7人中有5人感染的耳道假丝酵母菌对一种或两种主要抗真菌药物具有耐药性。而在其他国家发现的一些耳道假丝酵母菌会对全部三种主要抗真菌药物都具有耐药性。
实验室检测还显示,美国发现的耳道假丝酵母菌与南亚及南美发现的耳道假丝酵母菌相关。但美国疾控中心说,这7名患者都没有去过南亚与南美,或与这两个地区有直接联系,所以他们认为其中多名患者都是在美国当地感染这种“超级病菌”。
美疾控中心主任托马斯·弗里登说:“我们需要立即采取行动,更好地了解、控制与阻止这种耐药真菌的传播。这是一个新出现的威胁,我们需要重点保护易感人群。”
耳道假丝酵母菌是2009年在一名日本患者的外耳道分泌物中首次发现的。自那以来,韩国、巴基斯坦、印度、南非、肯尼亚、科威特、哥伦比亚、委内瑞拉和英国等至少12个国家报告发现了耳道假丝酵母菌感染病例。
血培养和胃液培养出大肠埃希菌(ESBL+),抗菌谱不同,是不是同一病原菌呢?
回复默认分类 • 匿名用户 回复了问题 • 1 人关注 • 2 个回复 • 799 次浏览 • 2017-01-05 15:42
耐药性检测,比基因检测更广泛应用的细菌“拉曼组”
默认分类 • 发表了文章 • 0 个评论 • 418 次浏览 • 2017-01-05 16:10
医疗器械 2016-11-06 19:08 来源:科学网 0评论
标签
耐药性细菌检测
11.jpg
耐药性快检,一直是摆在中外科学家面前的一道难题。10月19日《科学报告》上发表了一篇来自中科院青岛生物能源与过程研究所的论文,引起了学界的关注。论文提出基于“拉曼组”的耐药性快检技术,证明通过高通量单细胞拉曼成像,能够不依赖于培养、快速、定性、定量地表征细菌的药物应激性并区分其应激机制。
中科院青岛生物能源与过程研究所单细胞中心主任徐健研究员告诉《中国科学报》记者说:“我们团队在研发微生物学新技术新装备的过程中,敏锐捕捉到了耐药性检测技术开发的巨大潜力和机遇。”
耐药性快检难题
20世纪初,世界上三分之一人死于肺炎、结核、肠炎及腹泻。相关文献资料显示,今天心脏病和癌症成为人类的主要杀手,因肺炎和流感死亡的人数则不到4.5%。这是人类应用抗生素在公共卫生领域取得的重要成果。
如今,人类却又走到了事情的另一个极端,滥用抗生素导致耐药菌的出现及广泛传播。对抗耐药性不仅需要研发新型抗生素,还需要发展耐药性快检技术和监测体系,以提高现有抗生素使用的针对性和有效性,从而推迟与遏制耐药性的传播。
因此,今年8月26日国家卫生计生委等14部门联合印发的《遏制细菌耐药国家行动计划(2016—2020)》明确提出:“加强抗菌药物应用和耐药控制体系建设”和“完善抗菌药物应用和细菌耐药监测体系”。
据徐健介绍,自细菌发现至今,培养法仍是病原菌药敏试验的主流通用标准,但对于临床常见致病菌,培养法耗时长达24-48小时(对于难培养或生长缓慢的细菌则无能为力),同时无法揭示耐药机制。
“PCR(聚酶链式反应)和基因组测序技术可通过鉴定耐药基因来间接推测耐药的可能性。”徐健进一步指出,“但该技术依赖于已知的耐药基因参照序列,故无法分析未知的耐药性,且通常无法定量检测,因此一般情况下只能作为一种辅助手段。”
临床实践上为了指导“精准用药”,急需细菌耐药性及其耐药机制的直接、快速测量技术。临床需求与技术现状的矛盾如此紧迫和突出,以至于2016年9月8日美国国立卫生研究院悬赏两千万美元,专门激励细菌耐药性快检技术的研发。
提出“拉曼组”概念
对这个领域的探索,中国科学家一直都在积极尝试。从2012年起,徐健团队就意识到耐药性检测技术开发的巨大潜力。利用单细胞中心近六年来开发的单细胞成像技术,徐健及其博士生滕琳提出了“拉曼组”的概念。
滕琳向记者解释了什么是“拉曼组”:它是特定条件和时间点下,一个细菌细胞群体之单细胞拉曼光谱的集合。每个单细胞拉曼光谱由分别对应于一类化学键的上千个拉曼峰组成,反映的是特定细胞内化学物质的成分及含量的多维信息,而且其测量无需破坏细胞、不需要标记,通常仅需毫秒乃至数秒钟。
因此,对于任一细菌群体,一个“拉曼组”相当于单细胞精度、可快速、低成本测定与监控的“代谢状态”或“代谢物组”,其变化可直接反映和表征其针对特定药物或环境变化的敏感性和耐受性。而不同的抑菌机制会引起细胞内代谢物组的不同变化,所以“拉曼组”的变化还具有区分乃至识别各种药物应激机制的潜力。
随后,来自中科院青岛生物能源与过程研究所单细胞分析部、生物信息团队、微生物组部等部门的10多人参与的攻关小组成立,目标直指“拉曼组突破微生物耐药性快检”。
万事开头难,在项目进展过程中,滕琳和她的队友们遇到了不少困难,其中之一是“拉曼组”的数据分析。滕琳说:“该系列实验对来自各种药物种类、剂量、给药时间的300多个细胞群体进行了单细胞拉曼成像,采集了超过6000个细胞的拉曼光谱,共包括近900万个拉曼峰。”
重重压力下,这个乐观坚毅的女孩没有低头认输。经过四年多的努力,滕琳和攻关小组的其他队员们发展了一系列数据分析和可视化的新方法,深入挖掘和验证了“拉曼组”与微生物药物应激反应之间的相互关联,从而证明“拉曼组”能快速测量微生物耐药性并分辨其药物应激机制。
广泛的应用前景
此外,“拉曼组”还能准确测量给药过程中药敏性在细菌群体中的异质性变化,从而为研究细菌耐药性的起源和进化提供了有力工具。科研人员证明了“拉曼组”能够快速区分抗性细菌与非抗性细菌,因此它在抑菌药物筛选或耐药细菌筛选这两方面均具备成为一种新式平台技术的潜力。
徐健表示,作为一种新的“表型组”手段与组学大数据类型,“拉曼组”具有重要的优势。与传统意义上的转录组、蛋白组或代谢组不同,“拉曼组”在单个细胞精度对细胞群体或群落进行快速、低成本的代谢状态成像与监控,这对于生命体系异质性机制研究具有重要意义,同时在药物筛选、环境检测、生物资源挖掘、生物过程控制等领域将有广泛的应用前景。
在耐药性检测方面,“拉曼组”基于单细胞成像,不依赖于细菌的繁殖,通常能够在一个小时内完成细菌耐药性测量和机制区分,因此它在临床耐药性快检方面具有重要优势。 查看全部
医疗器械 2016-11-06 19:08 来源:科学网 0评论
标签
耐药性细菌检测
11.jpg
耐药性快检,一直是摆在中外科学家面前的一道难题。10月19日《科学报告》上发表了一篇来自中科院青岛生物能源与过程研究所的论文,引起了学界的关注。论文提出基于“拉曼组”的耐药性快检技术,证明通过高通量单细胞拉曼成像,能够不依赖于培养、快速、定性、定量地表征细菌的药物应激性并区分其应激机制。
中科院青岛生物能源与过程研究所单细胞中心主任徐健研究员告诉《中国科学报》记者说:“我们团队在研发微生物学新技术新装备的过程中,敏锐捕捉到了耐药性检测技术开发的巨大潜力和机遇。”
耐药性快检难题
20世纪初,世界上三分之一人死于肺炎、结核、肠炎及腹泻。相关文献资料显示,今天心脏病和癌症成为人类的主要杀手,因肺炎和流感死亡的人数则不到4.5%。这是人类应用抗生素在公共卫生领域取得的重要成果。
如今,人类却又走到了事情的另一个极端,滥用抗生素导致耐药菌的出现及广泛传播。对抗耐药性不仅需要研发新型抗生素,还需要发展耐药性快检技术和监测体系,以提高现有抗生素使用的针对性和有效性,从而推迟与遏制耐药性的传播。
因此,今年8月26日国家卫生计生委等14部门联合印发的《遏制细菌耐药国家行动计划(2016—2020)》明确提出:“加强抗菌药物应用和耐药控制体系建设”和“完善抗菌药物应用和细菌耐药监测体系”。
据徐健介绍,自细菌发现至今,培养法仍是病原菌药敏试验的主流通用标准,但对于临床常见致病菌,培养法耗时长达24-48小时(对于难培养或生长缓慢的细菌则无能为力),同时无法揭示耐药机制。
“PCR(聚酶链式反应)和基因组测序技术可通过鉴定耐药基因来间接推测耐药的可能性。”徐健进一步指出,“但该技术依赖于已知的耐药基因参照序列,故无法分析未知的耐药性,且通常无法定量检测,因此一般情况下只能作为一种辅助手段。”
临床实践上为了指导“精准用药”,急需细菌耐药性及其耐药机制的直接、快速测量技术。临床需求与技术现状的矛盾如此紧迫和突出,以至于2016年9月8日美国国立卫生研究院悬赏两千万美元,专门激励细菌耐药性快检技术的研发。
提出“拉曼组”概念
对这个领域的探索,中国科学家一直都在积极尝试。从2012年起,徐健团队就意识到耐药性检测技术开发的巨大潜力。利用单细胞中心近六年来开发的单细胞成像技术,徐健及其博士生滕琳提出了“拉曼组”的概念。
滕琳向记者解释了什么是“拉曼组”:它是特定条件和时间点下,一个细菌细胞群体之单细胞拉曼光谱的集合。每个单细胞拉曼光谱由分别对应于一类化学键的上千个拉曼峰组成,反映的是特定细胞内化学物质的成分及含量的多维信息,而且其测量无需破坏细胞、不需要标记,通常仅需毫秒乃至数秒钟。
因此,对于任一细菌群体,一个“拉曼组”相当于单细胞精度、可快速、低成本测定与监控的“代谢状态”或“代谢物组”,其变化可直接反映和表征其针对特定药物或环境变化的敏感性和耐受性。而不同的抑菌机制会引起细胞内代谢物组的不同变化,所以“拉曼组”的变化还具有区分乃至识别各种药物应激机制的潜力。
随后,来自中科院青岛生物能源与过程研究所单细胞分析部、生物信息团队、微生物组部等部门的10多人参与的攻关小组成立,目标直指“拉曼组突破微生物耐药性快检”。
万事开头难,在项目进展过程中,滕琳和她的队友们遇到了不少困难,其中之一是“拉曼组”的数据分析。滕琳说:“该系列实验对来自各种药物种类、剂量、给药时间的300多个细胞群体进行了单细胞拉曼成像,采集了超过6000个细胞的拉曼光谱,共包括近900万个拉曼峰。”
重重压力下,这个乐观坚毅的女孩没有低头认输。经过四年多的努力,滕琳和攻关小组的其他队员们发展了一系列数据分析和可视化的新方法,深入挖掘和验证了“拉曼组”与微生物药物应激反应之间的相互关联,从而证明“拉曼组”能快速测量微生物耐药性并分辨其药物应激机制。
广泛的应用前景
此外,“拉曼组”还能准确测量给药过程中药敏性在细菌群体中的异质性变化,从而为研究细菌耐药性的起源和进化提供了有力工具。科研人员证明了“拉曼组”能够快速区分抗性细菌与非抗性细菌,因此它在抑菌药物筛选或耐药细菌筛选这两方面均具备成为一种新式平台技术的潜力。
徐健表示,作为一种新的“表型组”手段与组学大数据类型,“拉曼组”具有重要的优势。与传统意义上的转录组、蛋白组或代谢组不同,“拉曼组”在单个细胞精度对细胞群体或群落进行快速、低成本的代谢状态成像与监控,这对于生命体系异质性机制研究具有重要意义,同时在药物筛选、环境检测、生物资源挖掘、生物过程控制等领域将有广泛的应用前景。
在耐药性检测方面,“拉曼组”基于单细胞成像,不依赖于细菌的繁殖,通常能够在一个小时内完成细菌耐药性测量和机制区分,因此它在临床耐药性快检方面具有重要优势。
美报告13例新型“超级病菌”感染病例 4人死亡
默认分类 • 发表了文章 • 0 个评论 • 492 次浏览 • 2017-01-05 16:10
美国疾病控制和预防中心当天发表声明说,耳道假丝酵母菌可造成严重、甚至致命的真菌感染,通常对抗真菌药物具有耐药性。声明指出,这种耐药感染已在全球多国出现,是一个“新出现的威胁”,美疾控中心为此已于今年6月向医疗机构发出警告。
美疾控中心说,在这13名病例中,有7例是2013年5月至2016年8月之间在纽约、伊利诺伊、马里兰和新泽西4个州发现的,研究人员已对他们的病情进行了详细研究。另外6例是在这之后发现的,目前仍在调查中。
在这前7例病例中,所有人本身都出现严重的健康问题,包括恶性血液病、急性呼吸衰竭等,平均住院18天才被诊断出感染耳道假丝酵母菌。虽然有4人死亡,但尚不清楚感染这种“超级病菌”是否是他们死亡的直接原因。
研究人员发现,耳道假丝酵母菌可能具有传染性。上述7人中,有两人曾同时在新泽西同一家医院不同病房接受治疗,他们感染的耳道假丝酵母菌几乎完全相同;另有两人曾在伊利诺伊同一家医院看病,也感染了几乎完全一样的耳道假丝酵母菌。
研究还显示,耳道假丝酵母菌感染需要使用专门的检查方法,因为它很容易被误认为是另一种假丝酵母菌感染,上述7人中有5人就曾这样被误诊。
此外,在这7人中有5人感染的耳道假丝酵母菌对一种或两种主要抗真菌药物具有耐药性。而在其他国家发现的一些耳道假丝酵母菌会对全部三种主要抗真菌药物都具有耐药性。
实验室检测还显示,美国发现的耳道假丝酵母菌与南亚及南美发现的耳道假丝酵母菌相关。但美国疾控中心说,这7名患者都没有去过南亚与南美,或与这两个地区有直接联系,所以他们认为其中多名患者都是在美国当地感染这种“超级病菌”。
美疾控中心主任托马斯·弗里登说:“我们需要立即采取行动,更好地了解、控制与阻止这种耐药真菌的传播。这是一个新出现的威胁,我们需要重点保护易感人群。”
耳道假丝酵母菌是2009年在一名日本患者的外耳道分泌物中首次发现的。自那以来,韩国、巴基斯坦、印度、南非、肯尼亚、科威特、哥伦比亚、委内瑞拉和英国等至少12个国家报告发现了耳道假丝酵母菌感染病例。
查看全部
美国疾病控制和预防中心当天发表声明说,耳道假丝酵母菌可造成严重、甚至致命的真菌感染,通常对抗真菌药物具有耐药性。声明指出,这种耐药感染已在全球多国出现,是一个“新出现的威胁”,美疾控中心为此已于今年6月向医疗机构发出警告。
美疾控中心说,在这13名病例中,有7例是2013年5月至2016年8月之间在纽约、伊利诺伊、马里兰和新泽西4个州发现的,研究人员已对他们的病情进行了详细研究。另外6例是在这之后发现的,目前仍在调查中。
在这前7例病例中,所有人本身都出现严重的健康问题,包括恶性血液病、急性呼吸衰竭等,平均住院18天才被诊断出感染耳道假丝酵母菌。虽然有4人死亡,但尚不清楚感染这种“超级病菌”是否是他们死亡的直接原因。
研究人员发现,耳道假丝酵母菌可能具有传染性。上述7人中,有两人曾同时在新泽西同一家医院不同病房接受治疗,他们感染的耳道假丝酵母菌几乎完全相同;另有两人曾在伊利诺伊同一家医院看病,也感染了几乎完全一样的耳道假丝酵母菌。
研究还显示,耳道假丝酵母菌感染需要使用专门的检查方法,因为它很容易被误认为是另一种假丝酵母菌感染,上述7人中有5人就曾这样被误诊。
此外,在这7人中有5人感染的耳道假丝酵母菌对一种或两种主要抗真菌药物具有耐药性。而在其他国家发现的一些耳道假丝酵母菌会对全部三种主要抗真菌药物都具有耐药性。
实验室检测还显示,美国发现的耳道假丝酵母菌与南亚及南美发现的耳道假丝酵母菌相关。但美国疾控中心说,这7名患者都没有去过南亚与南美,或与这两个地区有直接联系,所以他们认为其中多名患者都是在美国当地感染这种“超级病菌”。
美疾控中心主任托马斯·弗里登说:“我们需要立即采取行动,更好地了解、控制与阻止这种耐药真菌的传播。这是一个新出现的威胁,我们需要重点保护易感人群。”
耳道假丝酵母菌是2009年在一名日本患者的外耳道分泌物中首次发现的。自那以来,韩国、巴基斯坦、印度、南非、肯尼亚、科威特、哥伦比亚、委内瑞拉和英国等至少12个国家报告发现了耳道假丝酵母菌感染病例。
多重耐药菌的管理
默认分类 • 发表了文章 • 0 个评论 • 389 次浏览 • 2017-01-05 15:25
谈起多重耐药菌的防控感控人总是有话要说,因为它不仅是医院感染管理的重中之重,也是难中之难。我院经过多年来不断地尝试、不断地改善、不断地创新,始终坚持“重点狙击、全面落实”的原则,与国家规范始终保持高度一致的管理理念,取得了喜人的成效。正可谓,MDRO管理,咱们感控有三招。
第一招:建立预警机制,实现危急值管理
临床科室对感染病例和疑似感染病例及时送检,微生物室发现多重耐药菌感染病例第一时间通知院感科及临床科室护士,临床科室分工明确,立即执行MDRO Bundle。由信息科做好HIS电子病历系统和LIS系统衔接,电子病历上多重耐药菌药敏结果检验报告单设成红色醒目提示,备注栏用红色文字“多重耐药”注明,提醒医护人员在检验报告查询药敏结果。这样的多部门多形式联合报告,使多重耐药菌感染病例的报告制度有效落实,避免了漏报、迟报现象。
第二招:多部门齐抓共管紧密协作
微生物提供相关的病原学检测数据,院感科对数据进行分析、评价和总结。在每季度召开的多重耐药菌管理联席会议上公布全院细菌耐药性监测分析及抗菌药物临床应用预警。药剂科针对主要目标细菌耐药率的不同,采取不同的预警及处理措施,合理调配抗菌药物。药定期对多重耐药菌感染病人抗菌药治疗做分析点评,指导临床抗菌药物合理应用。
在分管院感院长的协调下,护理部将多重耐药菌病人列入早交班及床边交班内容。病历夹粘贴蓝色标识“接触隔离”标识,手腕带及床头卡上用红色醒目注明多重耐药标识。护士站板壁上注明多重耐药菌感染病人床号,使科内多重耐药菌病人的分布一目了然。病人如需手术,由医生在手术通知单备注一栏上注明是多重耐药菌,护士提前一天通知手术室做好相应的隔离措施,手术间门外挂隔离标识。当患者转科或到医技科室做检查时及时通知相关科室做好防控措施。
多方位提醒医务人员对多重耐药菌病人的掌控,不仅使科内人员对多重耐药菌病例做到心中有数,也使其他科室人员能很快知晓该科内多重耐药菌病人的隔离情况。
第三招:督查考核双管齐下
院感科将多重耐药菌感染防控检查实行日常工作内容。重点检查医护人员以及保洁员的知晓率;手卫生、医疗废物处置的落实情况;患者、家属以及同病房陪客对手卫生操作的正确性及依从性;抗菌药物的合理使用等集束化管理重点内容。将检查内容做评分列入医教科绩效考核。
在周查、月查,监督和考核双管齐下的考核模式下,连患者的陪客、家属对手消毒剂的使用及七步洗手法都掌握的滚瓜烂直夸医院服务好。
自从这三招出台后,院内新发生多重耐药菌病感染迅速的降了下来,原来的多重耐药感染重灾区——重症监护室的感染率逐渐退居二线了。 查看全部
谈起多重耐药菌的防控感控人总是有话要说,因为它不仅是医院感染管理的重中之重,也是难中之难。我院经过多年来不断地尝试、不断地改善、不断地创新,始终坚持“重点狙击、全面落实”的原则,与国家规范始终保持高度一致的管理理念,取得了喜人的成效。正可谓,MDRO管理,咱们感控有三招。
第一招:建立预警机制,实现危急值管理
临床科室对感染病例和疑似感染病例及时送检,微生物室发现多重耐药菌感染病例第一时间通知院感科及临床科室护士,临床科室分工明确,立即执行MDRO Bundle。由信息科做好HIS电子病历系统和LIS系统衔接,电子病历上多重耐药菌药敏结果检验报告单设成红色醒目提示,备注栏用红色文字“多重耐药”注明,提醒医护人员在检验报告查询药敏结果。这样的多部门多形式联合报告,使多重耐药菌感染病例的报告制度有效落实,避免了漏报、迟报现象。
第二招:多部门齐抓共管紧密协作
微生物提供相关的病原学检测数据,院感科对数据进行分析、评价和总结。在每季度召开的多重耐药菌管理联席会议上公布全院细菌耐药性监测分析及抗菌药物临床应用预警。药剂科针对主要目标细菌耐药率的不同,采取不同的预警及处理措施,合理调配抗菌药物。药定期对多重耐药菌感染病人抗菌药治疗做分析点评,指导临床抗菌药物合理应用。
在分管院感院长的协调下,护理部将多重耐药菌病人列入早交班及床边交班内容。病历夹粘贴蓝色标识“接触隔离”标识,手腕带及床头卡上用红色醒目注明多重耐药标识。护士站板壁上注明多重耐药菌感染病人床号,使科内多重耐药菌病人的分布一目了然。病人如需手术,由医生在手术通知单备注一栏上注明是多重耐药菌,护士提前一天通知手术室做好相应的隔离措施,手术间门外挂隔离标识。当患者转科或到医技科室做检查时及时通知相关科室做好防控措施。
多方位提醒医务人员对多重耐药菌病人的掌控,不仅使科内人员对多重耐药菌病例做到心中有数,也使其他科室人员能很快知晓该科内多重耐药菌病人的隔离情况。
第三招:督查考核双管齐下
院感科将多重耐药菌感染防控检查实行日常工作内容。重点检查医护人员以及保洁员的知晓率;手卫生、医疗废物处置的落实情况;患者、家属以及同病房陪客对手卫生操作的正确性及依从性;抗菌药物的合理使用等集束化管理重点内容。将检查内容做评分列入医教科绩效考核。
在周查、月查,监督和考核双管齐下的考核模式下,连患者的陪客、家属对手消毒剂的使用及七步洗手法都掌握的滚瓜烂直夸医院服务好。
自从这三招出台后,院内新发生多重耐药菌病感染迅速的降了下来,原来的多重耐药感染重灾区——重症监护室的感染率逐渐退居二线了。
怕超级细菌了?图解我国抗生素用药现状
默认分类 • 发表了文章 • 0 个评论 • 461 次浏览 • 2017-01-05 15:23
近期,一篇题为《超级细菌攻克1000倍浓度抗生素只需10天》的文章赚足了公众的眼球,人们意识到随着抗生素的广泛使用、甚至是滥用,细菌的抗药性正在逐步增强。其实超级细菌的概念最早于2010年就经媒体报道而进入公众视线,但直到现在,人们才直观地认识到超级细菌的厉害,也让人们意识到抗生素这个对抗细菌的利器正在逐步丧失其优势。
抗生素最早由英国医生弗莱明(Alexander Fleming)在1928年发现,他在实验中无意中发现了青霉素的抑菌作用,就此打开医学领域的新篇章,使人类医学进入了抗生素的时代。但正是由于抗生素的大量使用,使得细菌在繁殖过程中经过多种抗生素的“洗礼”,帮助细菌完成“优胜劣汰”的进化,最终存活下来的就可能成为超级细菌。
近年来,细菌耐药已经成为全球公共健康所面临的重要挑战。携带NDM-1、MCR-1等耐药基因的超级细菌大量出现令人闻之色变,人们既要科学使用现有抗生素,还要研发新作用机制的抗生素。然而细菌基数庞大且繁殖速度快,产生耐药性的速度远远快于抗生素研发速度。
我国重点城市医院抗生素用药概况
据统计,我国使用、销售列在前15位的药品中,就有10种是抗生素类药物。而我国住院患者的抗生素使用率高达80%,其中使用广谱抗生素和联合使用的占58%,远远高于30%的国际水平。
根据中国医药工业信息中心PDB药物综合数据库数据显示,我国2015年重点城市医院抗生素销售总额约为232.5亿元,排名前五的分别为头孢菌素类(87.04亿元)、其他内酰胺类(24.67亿元)、抗真菌抗生素(21.01亿元)、青霉素类(20.69亿元)、喹诺酮类(15.61亿元),占整体销售额的8成。
观察2011-2015年销售数据不难发现,抗生素市场整体呈现稳步增长的趋势,但自2011年起,抗生素市场增长率(4.3%)较药品整体市场(10.9%)偏低,部分种类抗生素销售额增长缓慢,甚至呈现负增长。
常用抗生素5年市场简析
头孢菌素类
近年来,头孢菌素类一直占据最大的市场份额,但从2010年起,其销售额增速低于抗生素市场平均值,以致其所占市场份额逐渐降低,从巅峰值的46.68%降至2015年37.43%。根据2016年前两季度的销售数据预测,今年头孢菌素类市场份额将继续走低。头孢菌素类市场百家争鸣,有大浪淘沙之势。哈药集团、广州白云山和海南海灵分列前三位,约10家药企共占据半数市场,且份额逐年增大。这可能与头孢菌素类市场前景不佳,其他企业不愿加大对此类药品的投入有关。
β- 内酰胺类
β-内酰胺类药物销售额近几年实现高速增长,其中2014和2015年同比增长率分别达到了21.78%和18.47%!MSD(默沙东)、Dainippon Sumitomo(住友)和深圳海滨制药占据前三位。销售额最高的品种是美罗培南,其次是亚胺培南西司他丁复方制剂。值得注意的是,比阿培南从2010年起销售额猛增,借此获益的正大天晴和南京先声药业,截至2016年2季度,已合计占据其他内酰胺类抗生素超过13%的市场份额。
抗真菌药
抗真菌药市场总体增长可观,但部分药品的表现诠释了“逆水行舟,不进则退”的道理。曾占据超过8成市场的氟康唑和伊曲康唑销售额增长极其缓慢,考虑到通货膨胀率等客观因素,这两种药品销售额实际上呈现负增长。拉动抗真菌药市场发展的主要是Pfizer(辉瑞)和Pharmacia(法玛西亚)等销售的伏立康唑及MSD(默沙东)的卡泊芬净。
青霉素类
青霉素类药品市场销售状况与抗真菌药相似,销售规模基本止步不前且占抗生素整体市场比例降低。作为传统抗生素的一大类,青霉素市场基本被国内企业刮分。畅销品种主要有哌拉西林钠他唑巴坦复方制剂、哌拉西林钠舒巴坦复方制剂和美洛西林钠舒巴坦复方制剂。
奎诺酮类
奎诺酮类同样销售额增长缓慢且整体市场占比走低。值得注意的是,代表品种左氧氟沙星及其升级换代产品莫西沙星市场份额逐年走高,到2015年已占据奎诺酮类销售总额的95%以上。销售额前三甲分别为Bayer(拜耳)、第一三共制药和扬子江药业。
其他
抗感染植物药几乎被国内企业完全把持,自2012年后占据总体市场份额的2.5%左右,销售额接近6亿元,其中穿心莲内酯占据约9成,主要厂家为江西青峰药业和重庆药友制药。
小编个人观点
国内企业牢牢占据着头孢菌素类、青霉素类及抗感染植物药的市场,但这些领域普遍生产厂家众多,竞争激烈。在这三类抗生素市场份额普遍走低的背景下,国内厂商是否可以考虑增加对其他类型抗生素乃至新型抗生素的研发投入,寻找更多出路。
目前国外研究较热的五代头孢在国内尚未上市,五代头孢抗菌谱更广,对革兰氏阳性和阴性需氧菌都有一定的抑制作用,上市后对国内头孢菌素类市场会产生多大影响让我们拭目以待。
抗菌谱较广的β-内酰胺类市场份额快速升高提示:常见细菌及其他致病微生物的耐药性可能正逐渐增强,医务人员和普通民众应该重视抗生素使用过度的问题。
真菌是大部分抗生素力不能及的领域,抗真菌药作为专门针对真菌的一大类,预计其销售额应该会稳中有升。
最后,对于超级细菌,大家应予以足够重视,但也无需过度恐慌。一方面,细菌的传播性相对较低,且超级细菌并不等同于致病性强,即使感染超级细菌也不代表身患绝症;另一方面,超级细菌并非无懈可击,各国科学家正积极寻找应对超级细菌的方法,目前已发现可行的新疗法。大家需要做的是从自身做起,合理、科学地使用抗生素药物。
查看全部
近期,一篇题为《超级细菌攻克1000倍浓度抗生素只需10天》的文章赚足了公众的眼球,人们意识到随着抗生素的广泛使用、甚至是滥用,细菌的抗药性正在逐步增强。其实超级细菌的概念最早于2010年就经媒体报道而进入公众视线,但直到现在,人们才直观地认识到超级细菌的厉害,也让人们意识到抗生素这个对抗细菌的利器正在逐步丧失其优势。
抗生素最早由英国医生弗莱明(Alexander Fleming)在1928年发现,他在实验中无意中发现了青霉素的抑菌作用,就此打开医学领域的新篇章,使人类医学进入了抗生素的时代。但正是由于抗生素的大量使用,使得细菌在繁殖过程中经过多种抗生素的“洗礼”,帮助细菌完成“优胜劣汰”的进化,最终存活下来的就可能成为超级细菌。
近年来,细菌耐药已经成为全球公共健康所面临的重要挑战。携带NDM-1、MCR-1等耐药基因的超级细菌大量出现令人闻之色变,人们既要科学使用现有抗生素,还要研发新作用机制的抗生素。然而细菌基数庞大且繁殖速度快,产生耐药性的速度远远快于抗生素研发速度。
我国重点城市医院抗生素用药概况
据统计,我国使用、销售列在前15位的药品中,就有10种是抗生素类药物。而我国住院患者的抗生素使用率高达80%,其中使用广谱抗生素和联合使用的占58%,远远高于30%的国际水平。
根据中国医药工业信息中心PDB药物综合数据库数据显示,我国2015年重点城市医院抗生素销售总额约为232.5亿元,排名前五的分别为头孢菌素类(87.04亿元)、其他内酰胺类(24.67亿元)、抗真菌抗生素(21.01亿元)、青霉素类(20.69亿元)、喹诺酮类(15.61亿元),占整体销售额的8成。
观察2011-2015年销售数据不难发现,抗生素市场整体呈现稳步增长的趋势,但自2011年起,抗生素市场增长率(4.3%)较药品整体市场(10.9%)偏低,部分种类抗生素销售额增长缓慢,甚至呈现负增长。
常用抗生素5年市场简析
头孢菌素类
近年来,头孢菌素类一直占据最大的市场份额,但从2010年起,其销售额增速低于抗生素市场平均值,以致其所占市场份额逐渐降低,从巅峰值的46.68%降至2015年37.43%。根据2016年前两季度的销售数据预测,今年头孢菌素类市场份额将继续走低。头孢菌素类市场百家争鸣,有大浪淘沙之势。哈药集团、广州白云山和海南海灵分列前三位,约10家药企共占据半数市场,且份额逐年增大。这可能与头孢菌素类市场前景不佳,其他企业不愿加大对此类药品的投入有关。
β- 内酰胺类
β-内酰胺类药物销售额近几年实现高速增长,其中2014和2015年同比增长率分别达到了21.78%和18.47%!MSD(默沙东)、Dainippon Sumitomo(住友)和深圳海滨制药占据前三位。销售额最高的品种是美罗培南,其次是亚胺培南西司他丁复方制剂。值得注意的是,比阿培南从2010年起销售额猛增,借此获益的正大天晴和南京先声药业,截至2016年2季度,已合计占据其他内酰胺类抗生素超过13%的市场份额。
抗真菌药
抗真菌药市场总体增长可观,但部分药品的表现诠释了“逆水行舟,不进则退”的道理。曾占据超过8成市场的氟康唑和伊曲康唑销售额增长极其缓慢,考虑到通货膨胀率等客观因素,这两种药品销售额实际上呈现负增长。拉动抗真菌药市场发展的主要是Pfizer(辉瑞)和Pharmacia(法玛西亚)等销售的伏立康唑及MSD(默沙东)的卡泊芬净。
青霉素类
青霉素类药品市场销售状况与抗真菌药相似,销售规模基本止步不前且占抗生素整体市场比例降低。作为传统抗生素的一大类,青霉素市场基本被国内企业刮分。畅销品种主要有哌拉西林钠他唑巴坦复方制剂、哌拉西林钠舒巴坦复方制剂和美洛西林钠舒巴坦复方制剂。
奎诺酮类
奎诺酮类同样销售额增长缓慢且整体市场占比走低。值得注意的是,代表品种左氧氟沙星及其升级换代产品莫西沙星市场份额逐年走高,到2015年已占据奎诺酮类销售总额的95%以上。销售额前三甲分别为Bayer(拜耳)、第一三共制药和扬子江药业。
其他
抗感染植物药几乎被国内企业完全把持,自2012年后占据总体市场份额的2.5%左右,销售额接近6亿元,其中穿心莲内酯占据约9成,主要厂家为江西青峰药业和重庆药友制药。
小编个人观点
国内企业牢牢占据着头孢菌素类、青霉素类及抗感染植物药的市场,但这些领域普遍生产厂家众多,竞争激烈。在这三类抗生素市场份额普遍走低的背景下,国内厂商是否可以考虑增加对其他类型抗生素乃至新型抗生素的研发投入,寻找更多出路。
目前国外研究较热的五代头孢在国内尚未上市,五代头孢抗菌谱更广,对革兰氏阳性和阴性需氧菌都有一定的抑制作用,上市后对国内头孢菌素类市场会产生多大影响让我们拭目以待。
抗菌谱较广的β-内酰胺类市场份额快速升高提示:常见细菌及其他致病微生物的耐药性可能正逐渐增强,医务人员和普通民众应该重视抗生素使用过度的问题。
真菌是大部分抗生素力不能及的领域,抗真菌药作为专门针对真菌的一大类,预计其销售额应该会稳中有升。
最后,对于超级细菌,大家应予以足够重视,但也无需过度恐慌。一方面,细菌的传播性相对较低,且超级细菌并不等同于致病性强,即使感染超级细菌也不代表身患绝症;另一方面,超级细菌并非无懈可击,各国科学家正积极寻找应对超级细菌的方法,目前已发现可行的新疗法。大家需要做的是从自身做起,合理、科学地使用抗生素药物。
细菌耐药的几个重要概念及常见细菌的天然耐药
默认分类 • 发表了文章 • 0 个评论 • 432 次浏览 • 2017-01-05 15:16
交叉耐药:病原体对某种药物耐药后,对于结构近似或作用性质相同的药物也可显示耐药性;即同样的耐药机制影响到同一类药物中的几种抗生素。例如,庆大霉素耐药的葡萄球菌对氨基糖苷类所有抗生素耐药。
协同耐药:同一细菌的不同耐药机制相互影响到不同类药物中的几种抗生素。例如,对β内酰胺类抗生素耐药的肠杆菌科细菌对氨基糖苷类协同耐药(由于存在ESBL和AAC6’基因)
多重耐药细菌(MDR):指对常用抗菌药物主要大类中的3类或以上耐药。
广泛耐药细菌(XDR):细菌对常用抗菌药物几乎全部耐药,G-杆菌仅对粘菌素和替加环素敏感,G+球菌仅对糖肽类和利奈唑胺敏感。
泛耐药细菌(PDR):细菌对所有大类的常用抗菌药物全部耐药,G-杆菌对包括粘菌素和替加环素在内的全部抗菌药物耐药,G+球菌对包括糖肽类和利奈唑胺在内的全部抗菌药物耐药。
耐药肠杆菌科的定义标准:
(1)肠杆菌科细菌对任何一种第三代、第四代头孢菌素或氨曲南耐药,确定为ESBL;对任何一种碳青酶烯类耐药,即判定为MDR。
(2)肠杆菌科细菌对第三代、第四代头孢菌素或氨曲南、加酶抑制剂均耐药、碳青霉烯类均耐药,仅对多粘菌素和替加环素敏感,为XDR。
(3)肠杆菌科细菌对第三代、第四代头孢菌素或氨曲南、加酶抑制剂、碳青霉烯类、多粘菌素和替加环素全部耐药,为PDR。
耐药铜绿家单胞菌的定义标准:
具有抗假单胞菌活性的药物包括:
j头孢类(头孢吡肟、头孢他定)
k碳青霉烯类(亚胺培南、美罗培南)
l氟喹诺酮类(左氧氟沙星、环丙沙星)
m氨基糖苷类(阿米卡星)
n加酶抑制剂(头孢哌酮-舒巴坦、派拉西林-他唑巴坦)
o多粘菌素
除多粘菌素外,j~n类中>=3类耐药的细菌为MDR;j~n类中全部耐药,但对多粘菌素敏感的为XDR;j~o类(包括多粘菌素)全部耐药的细菌为PDR。
耐药鲍曼不动杆菌的定义标准:
对鲍曼不动杆菌有活性的药物包括:
j头孢类(头孢吡肟、头孢他定)
k碳青霉烯类(亚胺培南、美罗培南)
l氟喹诺酮类(左氧氟沙星、环丙沙星)
m氨基糖苷类(阿米卡星)
n加酶抑制剂(头孢哌酮-舒巴坦、派拉西林-他唑巴坦)
o多粘菌素
p替加环素
除多粘菌素和替加环素外,j~n类中>=3类耐药的细菌为MDR;j~n类中全部耐药,但对多粘菌素和替加环素仍敏感的为XDR;j~p类(包括多粘菌素和替加环素)全部耐药的细菌为PDR。
查看全部
交叉耐药:病原体对某种药物耐药后,对于结构近似或作用性质相同的药物也可显示耐药性;即同样的耐药机制影响到同一类药物中的几种抗生素。例如,庆大霉素耐药的葡萄球菌对氨基糖苷类所有抗生素耐药。
协同耐药:同一细菌的不同耐药机制相互影响到不同类药物中的几种抗生素。例如,对β内酰胺类抗生素耐药的肠杆菌科细菌对氨基糖苷类协同耐药(由于存在ESBL和AAC6’基因)
多重耐药细菌(MDR):指对常用抗菌药物主要大类中的3类或以上耐药。
广泛耐药细菌(XDR):细菌对常用抗菌药物几乎全部耐药,G-杆菌仅对粘菌素和替加环素敏感,G+球菌仅对糖肽类和利奈唑胺敏感。
泛耐药细菌(PDR):细菌对所有大类的常用抗菌药物全部耐药,G-杆菌对包括粘菌素和替加环素在内的全部抗菌药物耐药,G+球菌对包括糖肽类和利奈唑胺在内的全部抗菌药物耐药。
耐药肠杆菌科的定义标准:
(1)肠杆菌科细菌对任何一种第三代、第四代头孢菌素或氨曲南耐药,确定为ESBL;对任何一种碳青酶烯类耐药,即判定为MDR。
(2)肠杆菌科细菌对第三代、第四代头孢菌素或氨曲南、加酶抑制剂均耐药、碳青霉烯类均耐药,仅对多粘菌素和替加环素敏感,为XDR。
(3)肠杆菌科细菌对第三代、第四代头孢菌素或氨曲南、加酶抑制剂、碳青霉烯类、多粘菌素和替加环素全部耐药,为PDR。
耐药铜绿家单胞菌的定义标准:
具有抗假单胞菌活性的药物包括:
j头孢类(头孢吡肟、头孢他定)
k碳青霉烯类(亚胺培南、美罗培南)
l氟喹诺酮类(左氧氟沙星、环丙沙星)
m氨基糖苷类(阿米卡星)
n加酶抑制剂(头孢哌酮-舒巴坦、派拉西林-他唑巴坦)
o多粘菌素
除多粘菌素外,j~n类中>=3类耐药的细菌为MDR;j~n类中全部耐药,但对多粘菌素敏感的为XDR;j~o类(包括多粘菌素)全部耐药的细菌为PDR。
耐药鲍曼不动杆菌的定义标准:
对鲍曼不动杆菌有活性的药物包括:
j头孢类(头孢吡肟、头孢他定)
k碳青霉烯类(亚胺培南、美罗培南)
l氟喹诺酮类(左氧氟沙星、环丙沙星)
m氨基糖苷类(阿米卡星)
n加酶抑制剂(头孢哌酮-舒巴坦、派拉西林-他唑巴坦)
o多粘菌素
p替加环素
除多粘菌素和替加环素外,j~n类中>=3类耐药的细菌为MDR;j~n类中全部耐药,但对多粘菌素和替加环素仍敏感的为XDR;j~p类(包括多粘菌素和替加环素)全部耐药的细菌为PDR。
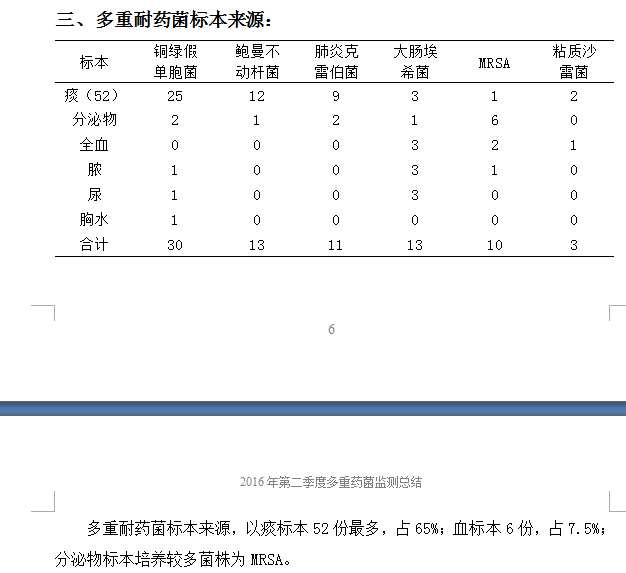
多重耐药菌季度监测总结
默认分类 • 发表了文章 • 0 个评论 • 464 次浏览 • 2017-01-05 15:12
查看全部
新的多重耐药菌隔离防护措施
默认分类 • 发表了文章 • 0 个评论 • 486 次浏览 • 2017-01-05 15:08
2015-04-27
多重耐药菌(Multidrug-ResistantOrganism,以下简称MDRO)主要是指对临床使用的三类或三类以上抗菌药物同时呈现耐药的细菌。常见多重耐药菌包括MRSA、VRE、CR-AB)、ESBLs、CRE、MDR/PDR-PA等。预防多重耐药菌感染流行或暴发必须高度重视医务人员的手卫生,在做好标准预防的基础上严格接触隔离干预。
1.病人安置
对确诊多重耐药菌如耐甲氧西林金黄色葡萄球菌(MRSA)以及耐万古霉素肠球菌(VRE)感染或定植的患者实施严格的隔离措施,首选单间隔离,或将同类多重耐药菌感染患者或者定植患者单间安置。不能单间隔离时,避免将气管插管、深静脉留置导管、有开放伤口或者免疫功能抑制患者安置在同一房间。两病人床距间隔大于一米距離,并拉上病床边的围帘,以降低直接接触的机会。床旁或房间必须粘贴感染警示和隔离标识。
2.手消毒与隔离防护
全体工作人员手卫生是院内感染最直接最有效的方法,多重耐药菌感染或定植患者床床旁配备速干手消毒剂,所有接触性操作后应快速手消毒;在进入隔离房间或接触该患者时须戴手套;预计与患者或其环境,如床栏杆有明显接触时,需要加穿隔离衣;所离开患者床旁或房间时脱下防护用品;脱手套、隔离衣后,再次抗菌洗手液或皂液流水洗手。
3.环境管理
医院普通病房的环境、物体表面包括床栏、床边、床头桌、椅、门把手、洗脸池等经常接触的物体表面定期清洁,遇污染时随时消毒。可重复使用的餐饮具应清洗、消毒后再使用,对隔离病人尽可能使用一次性餐饮具
4.共用设备管理
患者直接接触的相关医疗器械、器具及物品如听诊器、血压计、体温表、输液架等要专人专用,并及时消毒处理。轮椅、担架、床旁心电图机等不能专人专用的医疗器械、器具及物品要在每次使用后擦拭清洗,用过的可重复使用的设备被血液、体液、分泌物、排泄物污染时,应彻底清洗干净后适当地消毒,一次性使用的部件应弃之。任何物品从患者房间移出后,在转至医院的另一区域或用于其他患者前,均必须消毒。
5.医疗垃圾与布类处理
床旁或隔离房间垃圾桶固定,一次性生活用品与一次性医疗用品都视为医疗垃置于黄色垃圾袋内;被血液、体液、分泌物、排泄物污染的被服,为防止皮肤黏膜暴露和污染衣服,应置于专用布类收集袋,运输至指定地点进行清洗、消毒,并防止运输过程中的污染。
6. 病人转运
尽可能减少多重耐药感染或定植患者转运,必须去其他部门检查,应有工作人员陪同,并向接收方说明须使用接触传播预防措施,提醒用后的器械设备需清洁消毒;多重耐药菌感染或者定植患者转科之前应当通知接诊的科室,采取相应隔离措施。并在病历和交接单上贴上感染警示,口头和医生护士交班。
7. 合理使用抗菌药物
预防多重耐药菌感染最有利的预防措施就是合理使用抗菌药物减低细菌耐药压力,而感染病例药物治疗必须根据药敏实验结果,合理选用抗菌药物,并在治疗过程中密切监测患者抗菌药物不良反应。国外建议MRSA鼻部携带者可采用莫匹罗星治疗,携带者或感染病人可每天用抗菌清洗剂清洗或洗澡。
8. 隔离解除
多重耐药菌感染患者临床症状好转或治愈,连续2次培养阴性,方可解除隔离。
供稿:中南大学湘雅医院感染控制中心 查看全部
2015-04-27
多重耐药菌(Multidrug-ResistantOrganism,以下简称MDRO)主要是指对临床使用的三类或三类以上抗菌药物同时呈现耐药的细菌。常见多重耐药菌包括MRSA、VRE、CR-AB)、ESBLs、CRE、MDR/PDR-PA等。预防多重耐药菌感染流行或暴发必须高度重视医务人员的手卫生,在做好标准预防的基础上严格接触隔离干预。
1.病人安置
对确诊多重耐药菌如耐甲氧西林金黄色葡萄球菌(MRSA)以及耐万古霉素肠球菌(VRE)感染或定植的患者实施严格的隔离措施,首选单间隔离,或将同类多重耐药菌感染患者或者定植患者单间安置。不能单间隔离时,避免将气管插管、深静脉留置导管、有开放伤口或者免疫功能抑制患者安置在同一房间。两病人床距间隔大于一米距離,并拉上病床边的围帘,以降低直接接触的机会。床旁或房间必须粘贴感染警示和隔离标识。
2.手消毒与隔离防护
全体工作人员手卫生是院内感染最直接最有效的方法,多重耐药菌感染或定植患者床床旁配备速干手消毒剂,所有接触性操作后应快速手消毒;在进入隔离房间或接触该患者时须戴手套;预计与患者或其环境,如床栏杆有明显接触时,需要加穿隔离衣;所离开患者床旁或房间时脱下防护用品;脱手套、隔离衣后,再次抗菌洗手液或皂液流水洗手。
3.环境管理
医院普通病房的环境、物体表面包括床栏、床边、床头桌、椅、门把手、洗脸池等经常接触的物体表面定期清洁,遇污染时随时消毒。可重复使用的餐饮具应清洗、消毒后再使用,对隔离病人尽可能使用一次性餐饮具
4.共用设备管理
患者直接接触的相关医疗器械、器具及物品如听诊器、血压计、体温表、输液架等要专人专用,并及时消毒处理。轮椅、担架、床旁心电图机等不能专人专用的医疗器械、器具及物品要在每次使用后擦拭清洗,用过的可重复使用的设备被血液、体液、分泌物、排泄物污染时,应彻底清洗干净后适当地消毒,一次性使用的部件应弃之。任何物品从患者房间移出后,在转至医院的另一区域或用于其他患者前,均必须消毒。
5.医疗垃圾与布类处理
床旁或隔离房间垃圾桶固定,一次性生活用品与一次性医疗用品都视为医疗垃置于黄色垃圾袋内;被血液、体液、分泌物、排泄物污染的被服,为防止皮肤黏膜暴露和污染衣服,应置于专用布类收集袋,运输至指定地点进行清洗、消毒,并防止运输过程中的污染。
6. 病人转运
尽可能减少多重耐药感染或定植患者转运,必须去其他部门检查,应有工作人员陪同,并向接收方说明须使用接触传播预防措施,提醒用后的器械设备需清洁消毒;多重耐药菌感染或者定植患者转科之前应当通知接诊的科室,采取相应隔离措施。并在病历和交接单上贴上感染警示,口头和医生护士交班。
7. 合理使用抗菌药物
预防多重耐药菌感染最有利的预防措施就是合理使用抗菌药物减低细菌耐药压力,而感染病例药物治疗必须根据药敏实验结果,合理选用抗菌药物,并在治疗过程中密切监测患者抗菌药物不良反应。国外建议MRSA鼻部携带者可采用莫匹罗星治疗,携带者或感染病人可每天用抗菌清洗剂清洗或洗澡。
8. 隔离解除
多重耐药菌感染患者临床症状好转或治愈,连续2次培养阴性,方可解除隔离。
供稿:中南大学湘雅医院感染控制中心
浅谈多重耐药菌知识之认识“MRSA”
默认分类 • 发表了文章 • 0 个评论 • 561 次浏览 • 2017-01-05 15:06
此帖基础贴,各位专家老师如果觉得太过简单请绕路,如果有说的不对的地方,也请一定不要对我客气,请指正,谢谢。
什么是MRSA?
说到金葡菌,肯定首先要说MRSA,可能老师都知道是耐甲氧西林金黄色葡萄球菌,但我们新手可能都会面临这样的问题,知其然而不知其所以然,死记却不知何意。为了更好的弄清楚它,我们可以先拆开来理解。甲氧西林以及金黄色葡萄球菌,甲氧西林是什么呢?甲氧西林是一种青霉素,半合成的,但也是青霉素,当初研制出这类药是为了弥补旧有青霉素对金黄色葡萄球菌不敏感的缺陷。那么金黄色葡萄球菌是什么?金黄色葡萄球菌是一种细菌,它属于革兰式阳性球菌。革兰氏阳性球菌大多数其实是多青霉素比较敏感的,但金黄色葡萄球菌不是,因为上面提到了,用得太多,对金葡菌已经不敏感了。后来,合成抗生素甲氧西林也对金葡菌不敏感了,进一步发现,连对甲氧西林都不敏感的金葡菌,对很多类的抗生素都同时产生了耐药,于是就有了多重耐药菌中的“耐甲氧西林金葡菌”。在“MDR、XDR、PDR多重耐药菌暂行标准定义——国际专家建议”中也说过:只要是耐甲氧西林金黄色葡萄球菌(MRSA)就可以定义为MDR。
抗菌药物类别及代表性药物:
当然,我们的金葡菌的耐药菌,也远不止于甲氧西林这么简单,还有有其他的符合3类或3类以上的抗菌药物不敏感,所以,“国际专家建议”里面对金葡菌的抗菌药物类别和代表性药物已经进行了总结,请看下图。
对于金葡菌,国内外专家们总结了17类常见抗菌药物类别,以及这些类别的代表性药物,意思就是,如果金葡菌对庆大霉素耐药,那么,可以说明,对氨基糖苷这类抗生素基本也就是耐药,其他代表性药物以此类推。
推荐治疗方案:
对于MRSA,首选药物为糖肽类(万古霉素、去甲万古霉素、替考拉宁),备选药物,头孢洛林、复方磺胺甲口恶唑等。
MRSA其他相关知识:
MRSA无论有何种能耐,归根结底,还是细菌,所以,细菌的产生,可以在很多部位,我们上面说到了。我们再可以从以下几个小点去记忆:①因为它是阳性菌,对于阳性菌而言,大多数是属于需氧的;②金葡菌主要会在脓汁、血液、痰液、伤口分泌物等;③我们还要考虑它的定植情况,定植相关的知识我掌握的不全,这里先不解答,各位老师可以在回帖中发表一下看法。
查看全部
最近这几年多重耐药菌越来越得到国内外专家领导的重视。在工作中,常常会遇到临床科室医师为我:这个多重耐药菌是什么意思;闲暇之余,论坛里也会遇到刚接触院感同行的小师弟小师妹在请教各种多重耐药菌的问题,所以,才有今天这个标题,这样的内容。
此帖基础贴,各位专家老师如果觉得太过简单请绕路,如果有说的不对的地方,也请一定不要对我客气,请指正,谢谢。
什么是MRSA?
说到金葡菌,肯定首先要说MRSA,可能老师都知道是耐甲氧西林金黄色葡萄球菌,但我们新手可能都会面临这样的问题,知其然而不知其所以然,死记却不知何意。为了更好的弄清楚它,我们可以先拆开来理解。甲氧西林以及金黄色葡萄球菌,甲氧西林是什么呢?甲氧西林是一种青霉素,半合成的,但也是青霉素,当初研制出这类药是为了弥补旧有青霉素对金黄色葡萄球菌不敏感的缺陷。那么金黄色葡萄球菌是什么?金黄色葡萄球菌是一种细菌,它属于革兰式阳性球菌。革兰氏阳性球菌大多数其实是多青霉素比较敏感的,但金黄色葡萄球菌不是,因为上面提到了,用得太多,对金葡菌已经不敏感了。后来,合成抗生素甲氧西林也对金葡菌不敏感了,进一步发现,连对甲氧西林都不敏感的金葡菌,对很多类的抗生素都同时产生了耐药,于是就有了多重耐药菌中的“耐甲氧西林金葡菌”。在“MDR、XDR、PDR多重耐药菌暂行标准定义——国际专家建议”中也说过:只要是耐甲氧西林金黄色葡萄球菌(MRSA)就可以定义为MDR。
抗菌药物类别及代表性药物:
当然,我们的金葡菌的耐药菌,也远不止于甲氧西林这么简单,还有有其他的符合3类或3类以上的抗菌药物不敏感,所以,“国际专家建议”里面对金葡菌的抗菌药物类别和代表性药物已经进行了总结,请看下图。
对于金葡菌,国内外专家们总结了17类常见抗菌药物类别,以及这些类别的代表性药物,意思就是,如果金葡菌对庆大霉素耐药,那么,可以说明,对氨基糖苷这类抗生素基本也就是耐药,其他代表性药物以此类推。
推荐治疗方案:
对于MRSA,首选药物为糖肽类(万古霉素、去甲万古霉素、替考拉宁),备选药物,头孢洛林、复方磺胺甲口恶唑等。
MRSA其他相关知识:
MRSA无论有何种能耐,归根结底,还是细菌,所以,细菌的产生,可以在很多部位,我们上面说到了。我们再可以从以下几个小点去记忆:①因为它是阳性菌,对于阳性菌而言,大多数是属于需氧的;②金葡菌主要会在脓汁、血液、痰液、伤口分泌物等;③我们还要考虑它的定植情况,定植相关的知识我掌握的不全,这里先不解答,各位老师可以在回帖中发表一下看法。
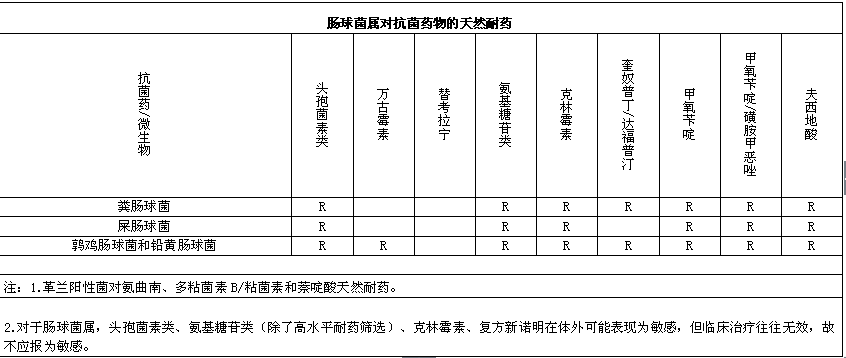
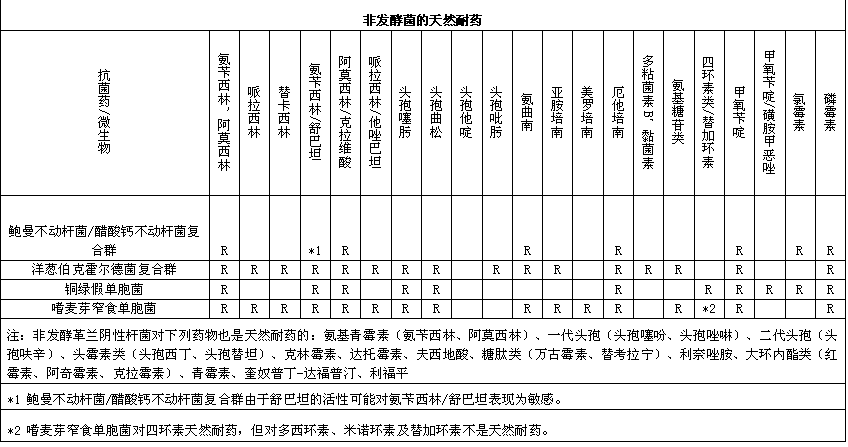
细菌天然耐药总结(2014年版),供大家参考
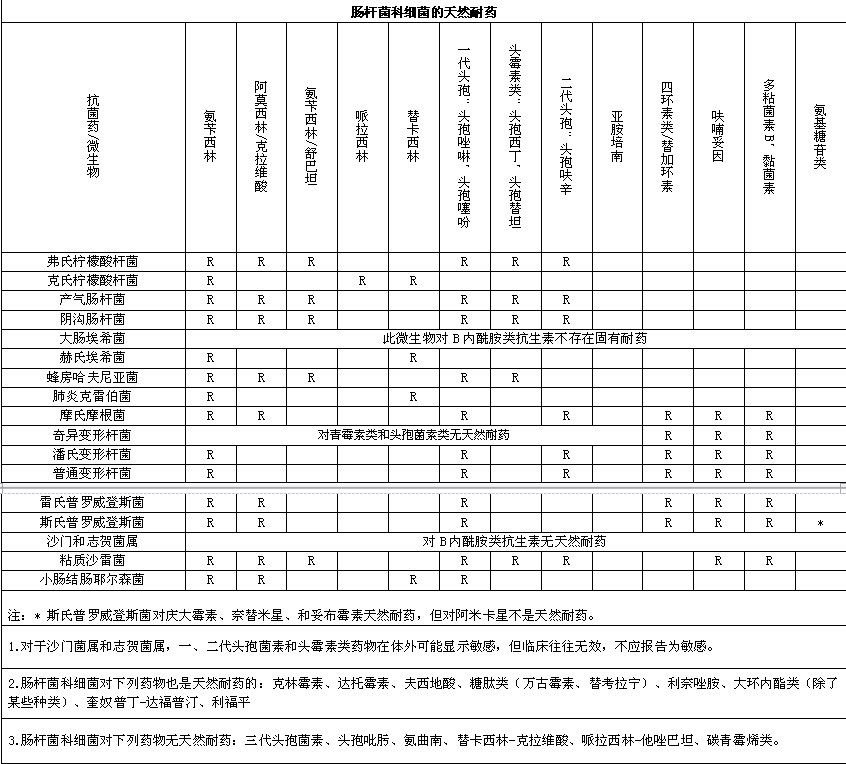
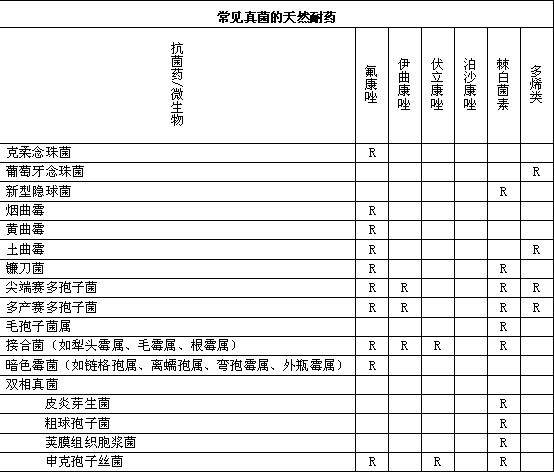
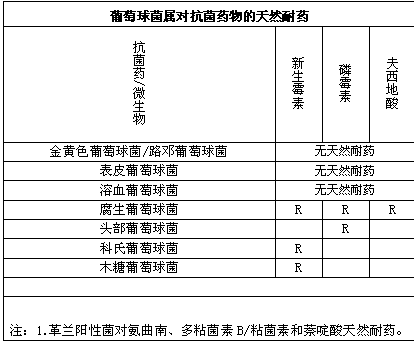
默认分类 • 发表了文章 • 0 个评论 • 435 次浏览 • 2017-01-05 15:01
参考文献:
1.Performance Standards for Antimicrobial Susceptibility Testing;Twenty-fourth Informational Supplement,M100-S24,2014.
2.Jay P .Sanford ,桑福德抗微生物治疗指南:新译第42版。中国协和医科大学出版社,2012.
3.Methods for Antimicrobial Dilution and Disk Susceptibility Testing of Infrequently Isolated or Fastidious Bacteria;Approved Guideline,M45-A.
查看全部
参考文献:
1.Performance Standards for Antimicrobial Susceptibility Testing;Twenty-fourth Informational Supplement,M100-S24,2014.
2.Jay P .Sanford ,桑福德抗微生物治疗指南:新译第42版。中国协和医科大学出版社,2012.
3.Methods for Antimicrobial Dilution and Disk Susceptibility Testing of Infrequently Isolated or Fastidious Bacteria;Approved Guideline,M45-A.