国内外抗菌药物管理
英国一项抗生素调研数据表明英国抗生素处方量大幅下降
默认分类 • dearhang 发表了文章 • 0 个评论 • 277 次浏览 • 2017-01-04 16:45
来源:生物谷 2016-11-18
2016年11月18日讯 /生物谷BIOON/ --由英国抗生素调研小组和EXASOL开展的调研发现,因季节性变化产生的处方率在仅仅一年的时间里已经缩减了一半,这表明削减冬季病毒感冒抗生素使用量的行动已经取得成效。
然而,该慈善机构强调全国范围内抗生素的处方量在仍存显著的区域差异:在英格兰326个区有37个区的抗生素处方量在上升。这提示削减抗生素使用量的行动还存在很大的空间
英国抗生素研究中心首席执行官Colin Garner教授表示,耐药性的持续增加致使需要更多的投资来研发新型抗生素。从一个阶段进入到下一个阶段的研究需要追加55万英镑克服细菌的耐药性。
英国皇家家庭医师学院院长Maureen Baker教授表示,抗生素的持续耐药毫无疑问是我们全球所面临的巨大挑战之一。我们的团队在遏制这种危险的趋势中将持续发挥巨大的作用。Maureen Baker教授对抗生素处方量的调研结果评论到,抗生素处方量的区域差异以及与贫困地区的联系并不令人十分惊讶,而且也不一定能表明是处方不当所致。这也许是受很多人口因素方面的影响,例如当地居民的年龄、易感染、长期患病的几率等,这些因素通常在贫困地区影响更普遍 查看全部
来源:生物谷 2016-11-18
2016年11月18日讯 /生物谷BIOON/ --由英国抗生素调研小组和EXASOL开展的调研发现,因季节性变化产生的处方率在仅仅一年的时间里已经缩减了一半,这表明削减冬季病毒感冒抗生素使用量的行动已经取得成效。
然而,该慈善机构强调全国范围内抗生素的处方量在仍存显著的区域差异:在英格兰326个区有37个区的抗生素处方量在上升。这提示削减抗生素使用量的行动还存在很大的空间
英国抗生素研究中心首席执行官Colin Garner教授表示,耐药性的持续增加致使需要更多的投资来研发新型抗生素。从一个阶段进入到下一个阶段的研究需要追加55万英镑克服细菌的耐药性。
英国皇家家庭医师学院院长Maureen Baker教授表示,抗生素的持续耐药毫无疑问是我们全球所面临的巨大挑战之一。我们的团队在遏制这种危险的趋势中将持续发挥巨大的作用。Maureen Baker教授对抗生素处方量的调研结果评论到,抗生素处方量的区域差异以及与贫困地区的联系并不令人十分惊讶,而且也不一定能表明是处方不当所致。这也许是受很多人口因素方面的影响,例如当地居民的年龄、易感染、长期患病的几率等,这些因素通常在贫困地区影响更普遍
《Lancet Infect Dis》中国发起抗击细菌耐药国家行动
默认分类 • dearhang 发表了文章 • 0 个评论 • 253 次浏览 • 2017-01-04 16:45
China's national plan to combat antimicrobial resistance
来源:Lancet Infect Dis 2016-11-14 11:42点击次数:420发表评论
中国政府最近宣布了一项《遏制细菌耐药国家行动计划(2016-2020年)》(以下简称《行动计划》,NAP)。鉴于当前全球细菌耐药性的现状,中国遏制细菌耐药国家行动计划的内容,引起了整个公共卫生界的重视。
细菌耐药已成为严重的国际公共卫生危机问题,也是许多高级政治会议讨论的常见话题。在中国,多重耐药细菌较为流行、细菌耐药影响较大,且作为人口众多的发展中国家,细菌耐药负担较重,因此更应积极参与全球遏制细菌耐药的工作。2011-2013年,中国在全国医疗保健机构开展了运动,旨在促进具有实效的抗菌药物之合理使用。2015年,中国国家主席习近平和英国首相卡梅伦签署了一项关于建立遏制细菌耐药的双边协议。
近日,中国浙江大学医学院第一附属医院Xiao Y 教授对中国《行动计划》内容进行了归纳分析,旨在呼吁全球公共卫生界重视和学习。
第一,该《行动计划》要求从国家层面协调众多部门。该计划由国家卫生和计划生育委员会及14个部门联合制定,这14个部门均参与了抗菌药物和细菌耐药的调控,如抗菌药物研发、注册、批准、生产、流通以及使用等,各司其职。
第二,该《行动计划》要求联合卫生部、农业部以及环保部门,全面贯彻健康理念。该计划详细阐述了如何遏制与细菌耐药发展和传播相关的所有因素,尤其针对抗菌药物在医疗保健及农业中的应用。
第三,该《行动计划》要求投入大量的资金、建设新的设施、改善监视以及创造出新的科学研究。该《行动计划》强调不仅要进行基础研究,还需研发出控制细菌耐药性的新技术。
第四,该《行动计划》提出了明确的5年工作目标。其中一个目标是争取研发上市几种新型抗菌药物,以及5-10项创新诊断技术。另一个目标是扭转细菌耐药在医疗保健和畜牧业中日渐盛行的趋势。
第五,该《行动计划》要求积极建立国际合作,努力遏制细菌耐药性。中国政府将积极参与国际计划和活动,并将向有需要的国家和地区提供支持。
中国《行动计划》是一项全面计划且设有明确的工作目标,然而鉴于控制细菌耐药性的固有复杂性,在实施过程中可能会面临巨大挑战。尽管面临巨大挑战,中国《行动计划》仍有望对当地和全球的公共卫生产生实质性影响。
参考文献:
Lancet Infect Dis. 2016 Nov;16(11):1216-1218. doi: 10.1016/S1473-3099(16)30388-7. 查看全部
China's national plan to combat antimicrobial resistance
来源:Lancet Infect Dis 2016-11-14 11:42点击次数:420发表评论
中国政府最近宣布了一项《遏制细菌耐药国家行动计划(2016-2020年)》(以下简称《行动计划》,NAP)。鉴于当前全球细菌耐药性的现状,中国遏制细菌耐药国家行动计划的内容,引起了整个公共卫生界的重视。
细菌耐药已成为严重的国际公共卫生危机问题,也是许多高级政治会议讨论的常见话题。在中国,多重耐药细菌较为流行、细菌耐药影响较大,且作为人口众多的发展中国家,细菌耐药负担较重,因此更应积极参与全球遏制细菌耐药的工作。2011-2013年,中国在全国医疗保健机构开展了运动,旨在促进具有实效的抗菌药物之合理使用。2015年,中国国家主席习近平和英国首相卡梅伦签署了一项关于建立遏制细菌耐药的双边协议。
近日,中国浙江大学医学院第一附属医院Xiao Y 教授对中国《行动计划》内容进行了归纳分析,旨在呼吁全球公共卫生界重视和学习。
第一,该《行动计划》要求从国家层面协调众多部门。该计划由国家卫生和计划生育委员会及14个部门联合制定,这14个部门均参与了抗菌药物和细菌耐药的调控,如抗菌药物研发、注册、批准、生产、流通以及使用等,各司其职。
第二,该《行动计划》要求联合卫生部、农业部以及环保部门,全面贯彻健康理念。该计划详细阐述了如何遏制与细菌耐药发展和传播相关的所有因素,尤其针对抗菌药物在医疗保健及农业中的应用。
第三,该《行动计划》要求投入大量的资金、建设新的设施、改善监视以及创造出新的科学研究。该《行动计划》强调不仅要进行基础研究,还需研发出控制细菌耐药性的新技术。
第四,该《行动计划》提出了明确的5年工作目标。其中一个目标是争取研发上市几种新型抗菌药物,以及5-10项创新诊断技术。另一个目标是扭转细菌耐药在医疗保健和畜牧业中日渐盛行的趋势。
第五,该《行动计划》要求积极建立国际合作,努力遏制细菌耐药性。中国政府将积极参与国际计划和活动,并将向有需要的国家和地区提供支持。
中国《行动计划》是一项全面计划且设有明确的工作目标,然而鉴于控制细菌耐药性的固有复杂性,在实施过程中可能会面临巨大挑战。尽管面临巨大挑战,中国《行动计划》仍有望对当地和全球的公共卫生产生实质性影响。
参考文献:
Lancet Infect Dis. 2016 Nov;16(11):1216-1218. doi: 10.1016/S1473-3099(16)30388-7.
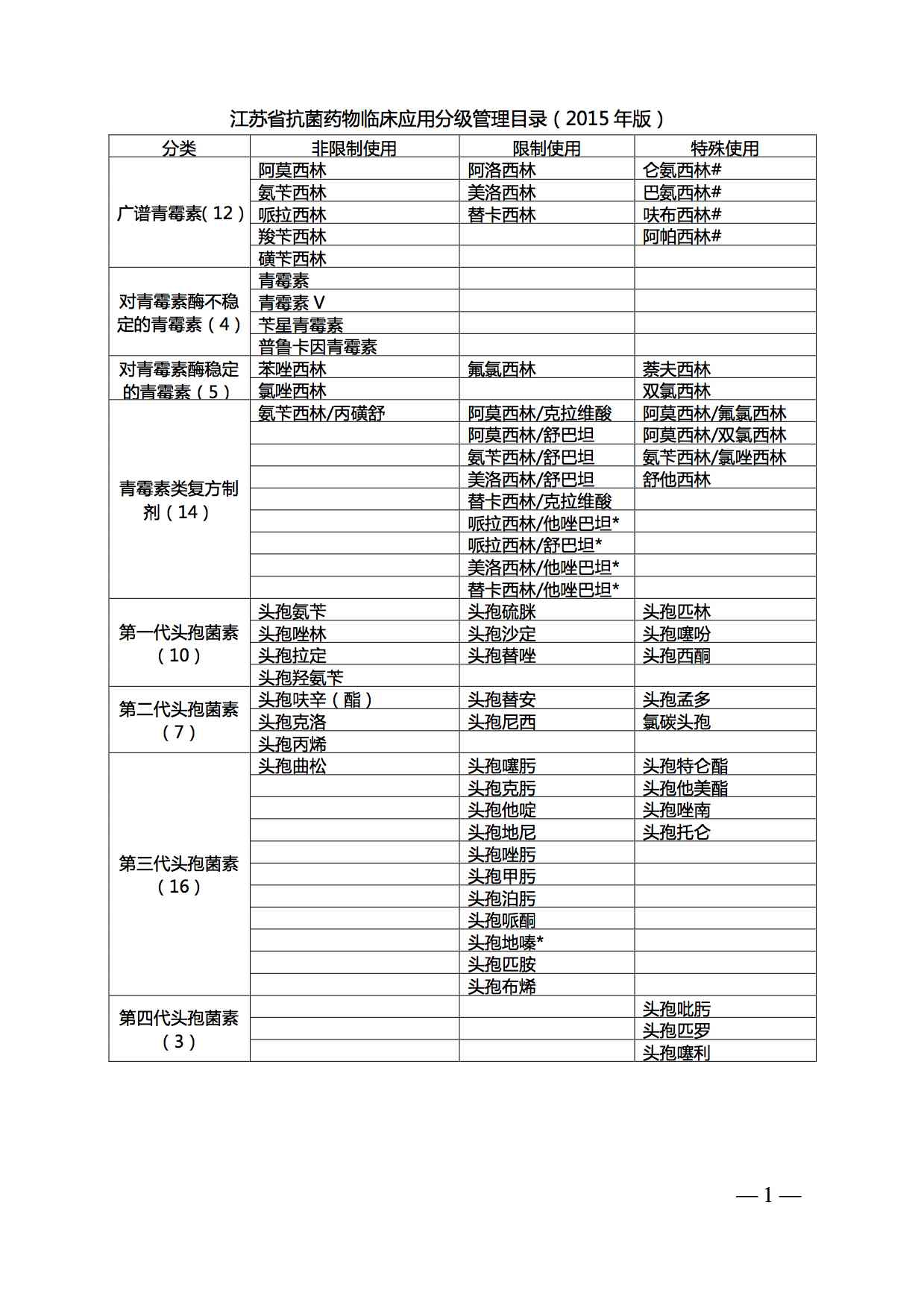
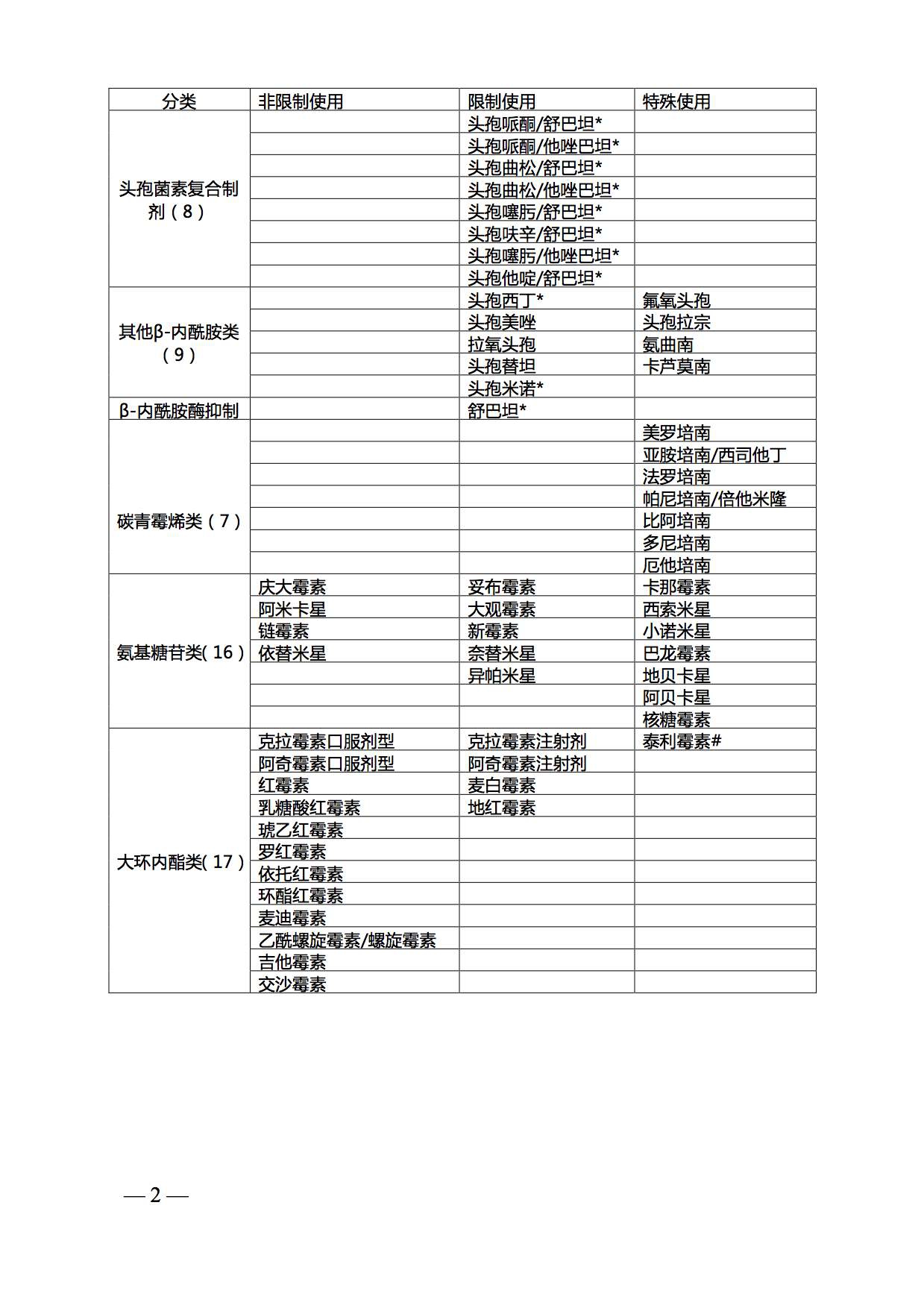
江苏省抗菌药物临床应用分级管理目录(2015年版)
默认分类 • dearhang 发表了文章 • 0 个评论 • 274 次浏览 • 2017-01-04 16:42
苏卫办医政〔2015〕6号
各市卫生计生委(卫生局),昆山、泰兴、沭阳县(市)卫生局,省管有关医院:
现将《江苏省抗菌药物临床应用分级管理目录(2015年版)》(以下简称《目录》)印发给你们,请贯彻执行。各医疗机构在确定本单位抗菌药物临床应用分级管理目录时,应本着从严管理的原则,不得自行下调管理级别。
《目录》自2015年3月1日起实施,《江苏省抗菌药物临床应用分级管理目录(2012—2014年版)》同时废止。
江苏省卫生计生委办公室
2015年2月5日
查看全部
2016世界提高抗生素认识周:慎重对待抗生素
默认分类 • dearhang 发表了文章 • 0 个评论 • 274 次浏览 • 2017-01-04 16:40
作者:cath 整理 来源:医学论坛网 日期:2016-11-04
导读
2016年11月4日-20日是世界提高抗生素认识周,活动主题是“慎重对待抗生素”,旨在提高全球对抗生素耐药问题的认识,并鼓励公众、卫生工作者和政策制定者采用最佳做法,避免抗生素耐药的继续发生和扩大。
关键字: 抗生素 | 2016世界提高抗生素认识周
慎重对待抗生素
2016年11月4日-20日是世界提高抗生素认识周,活动主题是“慎重对待抗生素”,旨在提高全球对抗生素耐药问题的认识,并鼓励公众、卫生工作者和政策制定者采用最佳做法,避免抗生素耐药的继续发生和扩大。
活动主题 “慎重对待抗生素”体现了应作为宝贵资源保护抗生素的中心思想。抗生素只能在人类医学或动物医学领域有资格的卫生专业人员开具处方的情况下,才能用于治疗细菌感染。抗生素绝不能与他人共用,也绝不能留存备用。
公众对抗生素耐药性如何理解?
一份新的多国调查显示人们对这一重大公众健康威胁存在困惑,不知道如何能防止其加剧,对抗生素耐药性问题普遍存在误解。抗生素耐药性系指细菌发生变化,对用以治疗由其引起的感染的抗生素产生耐药力。过度使用和滥用抗生素会增加耐药菌的发展。
在12个国家接受调查的约1万人中,几乎三分之二(64%)表示知道抗生素耐药性问题可能影响其自身及家人,但对影响方式和解决办法并不十分清楚。例如,64%答复者认为抗生素可用于治疗感冒和流感,尽管事实上抗生素对病毒毫无作用。接受调查的人中近三分之一(32%)认为一旦感觉好些便可停止服用抗生素,不用完成规定的疗程。
这项多国调查包括14个问题,涉及抗生素的使用,关于抗生素的知识以及对抗生素耐药性的认识,使用了在线和面对面采访的混合方式。调查在12个国家进行,包括:巴巴多斯、中国、埃及、印度、印度尼西亚、墨西哥、尼日利亚、俄罗斯联邦、塞尔维亚、南非、苏丹和越南。其中对中国的调查结果如下:
中国(1002项在线采访)
• 57%答复者报告在过去六个月中服用过抗生素;74%表示药物是由医生或护士处方或提供的;5%表示是从因特网上购买的。
• 半数以上(53%)答复者错误地认为一旦感觉好些后便应停止服用抗生素,而不用完成规定的整个疗程。
• 61%答复者误以为可用抗生素治疗感冒和流感。
• 三分之二(67%)答复者熟悉“抗生素耐药性”这一术语,并且四分之三(75%)表示这是“世界面临的最大问题之一”。
• 83%答复者表示农民应当减少对动物使用抗生素——在接受调查的国家中比例最高。
如何预防和控制抗生素耐药性?
由于抗生素的误用和过度使用,抗生素耐药性出现的速度加快,感染预防和控制也越来越难。全社会各个层面都可以采取行动降低抗生素耐药性的影响并限制其传播。
普通公众应:
• 经常洗手,保持良好卫生习惯,避免密切接触病人并及时接种所需疫苗来预防感染;
• 仅使用获得认证的卫生专业人员开具的抗生素;
• 始终按照处方全程服药;
• 不使用剩余的抗生素;
• 不与他人共用抗生素。
卫生工作人员和药剂师应:
• 保证手、器具和环境清洁来预防感染;
• 确保病人及时接种所需疫苗;
• 当发生疑似细菌感染时,通过细菌培养和检测进行确认;
• 只有在确实需要时才开具和分发抗生素;
• 在合适疗程开具和分发合适剂量的合适抗生素 查看全部
作者:cath 整理 来源:医学论坛网 日期:2016-11-04
导读
2016年11月4日-20日是世界提高抗生素认识周,活动主题是“慎重对待抗生素”,旨在提高全球对抗生素耐药问题的认识,并鼓励公众、卫生工作者和政策制定者采用最佳做法,避免抗生素耐药的继续发生和扩大。
关键字: 抗生素 | 2016世界提高抗生素认识周
慎重对待抗生素
2016年11月4日-20日是世界提高抗生素认识周,活动主题是“慎重对待抗生素”,旨在提高全球对抗生素耐药问题的认识,并鼓励公众、卫生工作者和政策制定者采用最佳做法,避免抗生素耐药的继续发生和扩大。
活动主题 “慎重对待抗生素”体现了应作为宝贵资源保护抗生素的中心思想。抗生素只能在人类医学或动物医学领域有资格的卫生专业人员开具处方的情况下,才能用于治疗细菌感染。抗生素绝不能与他人共用,也绝不能留存备用。
公众对抗生素耐药性如何理解?
一份新的多国调查显示人们对这一重大公众健康威胁存在困惑,不知道如何能防止其加剧,对抗生素耐药性问题普遍存在误解。抗生素耐药性系指细菌发生变化,对用以治疗由其引起的感染的抗生素产生耐药力。过度使用和滥用抗生素会增加耐药菌的发展。
在12个国家接受调查的约1万人中,几乎三分之二(64%)表示知道抗生素耐药性问题可能影响其自身及家人,但对影响方式和解决办法并不十分清楚。例如,64%答复者认为抗生素可用于治疗感冒和流感,尽管事实上抗生素对病毒毫无作用。接受调查的人中近三分之一(32%)认为一旦感觉好些便可停止服用抗生素,不用完成规定的疗程。
这项多国调查包括14个问题,涉及抗生素的使用,关于抗生素的知识以及对抗生素耐药性的认识,使用了在线和面对面采访的混合方式。调查在12个国家进行,包括:巴巴多斯、中国、埃及、印度、印度尼西亚、墨西哥、尼日利亚、俄罗斯联邦、塞尔维亚、南非、苏丹和越南。其中对中国的调查结果如下:
中国(1002项在线采访)
• 57%答复者报告在过去六个月中服用过抗生素;74%表示药物是由医生或护士处方或提供的;5%表示是从因特网上购买的。
• 半数以上(53%)答复者错误地认为一旦感觉好些后便应停止服用抗生素,而不用完成规定的整个疗程。
• 61%答复者误以为可用抗生素治疗感冒和流感。
• 三分之二(67%)答复者熟悉“抗生素耐药性”这一术语,并且四分之三(75%)表示这是“世界面临的最大问题之一”。
• 83%答复者表示农民应当减少对动物使用抗生素——在接受调查的国家中比例最高。
如何预防和控制抗生素耐药性?
由于抗生素的误用和过度使用,抗生素耐药性出现的速度加快,感染预防和控制也越来越难。全社会各个层面都可以采取行动降低抗生素耐药性的影响并限制其传播。
普通公众应:
• 经常洗手,保持良好卫生习惯,避免密切接触病人并及时接种所需疫苗来预防感染;
• 仅使用获得认证的卫生专业人员开具的抗生素;
• 始终按照处方全程服药;
• 不使用剩余的抗生素;
• 不与他人共用抗生素。
卫生工作人员和药剂师应:
• 保证手、器具和环境清洁来预防感染;
• 确保病人及时接种所需疫苗;
• 当发生疑似细菌感染时,通过细菌培养和检测进行确认;
• 只有在确实需要时才开具和分发抗生素;
• 在合适疗程开具和分发合适剂量的合适抗生素
首届抗菌药物临床应用管理朝阳论坛在京召开
默认分类 • dearhang 发表了文章 • 0 个评论 • 276 次浏览 • 2017-01-04 16:39
时间:2016-11-16 17:58来源:未知 作者:武冬秋
11月12日“首届抗菌药物临床应用管理朝阳论坛”在京举办。本次论坛以“提升抗菌药物临床应用管理能力”为核心,重点探讨管理理论、方法与工作思路,多学科交流实践经验,以专题讲座、经验交流等形式,分享与讨论如何提升医院抗菌药物临床应用管理能力。
11月12日“首届抗菌药物临床应用管理朝阳论坛”在京举办。本次论坛以“提升抗菌药物临床应用管理能力”为核心,重点探讨管理理论、方法与工作思路,多学科交流实践经验,以专题讲座、经验交流等形式,分享与讨论如何提升医院抗菌药物临床应用管理能力。国家卫生计生委医政医管局医疗与护理处李大川处长,北京市卫生计生委药械处岳小林处长,国家卫生计生委医院管理研究所药事管理研究部颜青教授,北京朝阳医院封国生理事长、马迎民副院长等领导出席了大会开幕式。
封国生理事长指出,北京朝阳医院作为北京市首批进行医药分开试点改革的三甲医院,合理用药管理保证了朝阳医院平稳、高效地顺利推进“医药分开”试点改革。与此同时,朝阳医院通过建立健全组织结构,明确职责,多学科协作,多种管理模式并行等多项举措系统有序地落实各项工作,抗菌药物管理取得了一定成效,不仅使患者医药负担减轻,创造了社会效益;同时也为医院节约资源、控制用药成本,降低了医疗的整体费用,最终提高了医院的经营效益。
岳小林处长表示,抗菌药物专项整治活动使得北京市抗菌药物滥用情况得到基本遏制,抗菌药物合理应用框架初步形成,但仍然面临诸多问题。在抗菌药物临床应用管理支撑体系建设中,感染性疾病科建设、临床药师制建设、临床微生物室建设缺一不可,多学科协作已是大势所趋。
李大川处长指出,目前,公众和医务人员的合理用药意识在增强;临床合理使用抗菌药物的能力水平得到提高;细菌耐药情况有所缓解;抗菌药物临床应用管理的长效机制已初步建立。未来,需要进一步加大工作力度,规范抗菌药物临床应用,实施“遏制细菌耐药国家行动计划”。
“我国是细菌耐药“重灾区”,抗生素不合理使用/滥用现象普遍,应尽快引起重视。只有将发现的问题,及时反馈,让医学药学知识融会贯通,才能相互学习,共同进步,持续改进。”首都医科大学附属北京朝阳医院马迎民教授指出。
复旦大学附属华山医院抗生素研究所杨帆教授发表了“感染专业医师议抗菌药物管理”的专题报告。他指出抗菌药物管理改进需从深度、广度和持久性三方面进行,其中专业队伍建设是关键。 查看全部
时间:2016-11-16 17:58来源:未知 作者:武冬秋
11月12日“首届抗菌药物临床应用管理朝阳论坛”在京举办。本次论坛以“提升抗菌药物临床应用管理能力”为核心,重点探讨管理理论、方法与工作思路,多学科交流实践经验,以专题讲座、经验交流等形式,分享与讨论如何提升医院抗菌药物临床应用管理能力。
11月12日“首届抗菌药物临床应用管理朝阳论坛”在京举办。本次论坛以“提升抗菌药物临床应用管理能力”为核心,重点探讨管理理论、方法与工作思路,多学科交流实践经验,以专题讲座、经验交流等形式,分享与讨论如何提升医院抗菌药物临床应用管理能力。国家卫生计生委医政医管局医疗与护理处李大川处长,北京市卫生计生委药械处岳小林处长,国家卫生计生委医院管理研究所药事管理研究部颜青教授,北京朝阳医院封国生理事长、马迎民副院长等领导出席了大会开幕式。
封国生理事长指出,北京朝阳医院作为北京市首批进行医药分开试点改革的三甲医院,合理用药管理保证了朝阳医院平稳、高效地顺利推进“医药分开”试点改革。与此同时,朝阳医院通过建立健全组织结构,明确职责,多学科协作,多种管理模式并行等多项举措系统有序地落实各项工作,抗菌药物管理取得了一定成效,不仅使患者医药负担减轻,创造了社会效益;同时也为医院节约资源、控制用药成本,降低了医疗的整体费用,最终提高了医院的经营效益。
岳小林处长表示,抗菌药物专项整治活动使得北京市抗菌药物滥用情况得到基本遏制,抗菌药物合理应用框架初步形成,但仍然面临诸多问题。在抗菌药物临床应用管理支撑体系建设中,感染性疾病科建设、临床药师制建设、临床微生物室建设缺一不可,多学科协作已是大势所趋。
李大川处长指出,目前,公众和医务人员的合理用药意识在增强;临床合理使用抗菌药物的能力水平得到提高;细菌耐药情况有所缓解;抗菌药物临床应用管理的长效机制已初步建立。未来,需要进一步加大工作力度,规范抗菌药物临床应用,实施“遏制细菌耐药国家行动计划”。
“我国是细菌耐药“重灾区”,抗生素不合理使用/滥用现象普遍,应尽快引起重视。只有将发现的问题,及时反馈,让医学药学知识融会贯通,才能相互学习,共同进步,持续改进。”首都医科大学附属北京朝阳医院马迎民教授指出。
复旦大学附属华山医院抗生素研究所杨帆教授发表了“感染专业医师议抗菌药物管理”的专题报告。他指出抗菌药物管理改进需从深度、广度和持久性三方面进行,其中专业队伍建设是关键。
慎重对待抗生素——2016年“世界提高抗生素认识周” 中国宣传活动启动仪式在北京大学第一医院举行
默认分类 • dearhang 发表了文章 • 0 个评论 • 255 次浏览 • 2017-01-04 16:39
2016年“世界提高抗生素认识周”
中国宣传活动启动仪式在北京大学第一医院举行
纪实
山明水净夜来霜,数树深红出浅黄。2016年11月15日下午14时,由国家卫生计生委与世界卫生组织举办、北京大学第一医院承办的“世界提高抗生素认识周”中国宣传活动启动仪式在北京大学第一医院隆重举行。国家卫生计生委医政医管局张宗久局长、医疗护理处李大川处长,世界卫生组织中国办事处施贺德代表、利千基先生和丁薇女士,北京大学第一医院刘新民院长、潘义生副院长、王平院长助理等200余人出席了本次宣传活动。
背景
“世界提高抗生素认识周”由世界卫生组织发起,其目标是提高全球对抗生素耐药问题的认识,并在公众、卫生工作者和政策制定者间寻求和探索最佳实践,从而避免抗生素耐药的继续发生和扩大。本年度宣传活动主题为“慎重对待抗生素”,旨在宣传和贯彻合理处方及使用抗生素的理念。
1928年弗莱明发现了青霉素,在第二次世界大战中广泛应用,挽救了无数伤员的生命,也开启了抗生素在疾病治疗中广泛使用的新时代。但随着时间的推移,由于全球人口移动增加以及抗菌药物的不合理使用,病菌繁殖进化高速演变,抗生素耐药性问题日益加剧,正成为人类生命安全和社会可持续发展的巨大威胁。早在2011年,世界卫生组织就提出“抵御耐药性——今天不采取行动,明天就无药可用”;2016年8月25日,国家卫计委等14个部门联合印发了《遏制细菌耐药国家行动计划(2016—2020年)》,标志着我国就遏制抗生素耐药性形成了科学严谨的顶层设计与制度框架,进一步推动了我国抑制抗生素耐药工作的进展。
议程
启动仪式由李大川处长主持。
会议伊始,刘新民院长代表北大医院向各位领导嘉宾的到来表示热烈欢迎,刘新民院长表示,此次活动能够在北大医院举行,是对于北大医院抗生素耐药工作的认可与肯定,同时也感到了肩上沉甸甸的责任。作为我国最早创办的公立医院,重视抗菌药物合理应用是北大医院的传统,抗菌药物管理的宏观设计、管理构架、品种遴选、管理模式和规则的制定实施都凝结着北大医院人的心血和智慧。我院会继续按照国际通行标准,遵循政府有关部门制定的合理用药政策,落实医疗机构规范化管理和医务人员专业化培养,从而避免抗生素耐药问题的继续发生和扩大。
随后,国家卫计委医政医管局局长张宗久发表了重要讲话。张宗久局长指出,细菌耐药是目前世界各国共同面临的问题,并已成为全球公共健康领域的一项重大挑战。中国政府高度重视抗生素的临床使用管理。国家卫生计生委在健全规章制度、完善技术规范、加强使用监测、开展专项整治、建立部际合作机制等方面开展了大量工作,并取得了有目共睹的成绩。张宗久局长号召各级各类医疗机构和广大医务人员要不断提高用药知识水平,规范用药行为,科学合理使用抗生素;同时,要加强对患者的健康教育和用药指导,纠正自我抗生素治疗行为。也希望每一位社会公众学习抗生素基本知识,了解滥用抗生素的危害,从自我做起,慎重使用抗生素,维护全世界人民群众的共同健康。
之后,世界卫生组织驻华代表施贺德博士致辞。施贺德代表高度评价了中国政府在加强抗生素管理工作所做出的努力,赞扬了中国《遏制细菌耐药国家行动计划(2016-2020年)》的出台实施。他提出,世界卫生组织鼓励所有成员国积极参与宣传活动,目标是提高全球对合理使用抗生素的认识,促进社会公众、医务工作者和政策制定者采取最佳措施和行动,控制细菌耐药的继续发生和扩大。本次宣传周得到了中国国家卫生计生委和北京大学第一医院的大力支持,相信将取得圆满成功,并期待今后加强与中国政府合作,推进抗生素合理使用的宣传教育,以更好地保护公众健康。
紧接着,在场的全体人员在卫计委李大川处长的带领下,庄严宣誓,郑重承诺“慎重使用抗生素,从我做起”;之后,国家卫计委医政医管局局长张宗久、世界卫生组织驻华代表施贺德和北大医院刘新民院长共同宣布2016年“世界提高抗生素认识周”正式启动。
最后,王平院长助理做了“提高医疗机构合理应用抗菌药管理水平”的工作报告,从抗菌药物管理制度、药物遴选流程、细菌耐药日常监管、信息统计及反馈等方面详细介绍了北大医院抗菌药物管理相关工作,用扎实的工作和宝贵的经验为此次“世界提高抗生素认识周”活动开了一个好头。李大川处长对于北大医院合理使用抗生素工作给予了高度评价,也希望全国医疗机构能够积极学习,共同推进抗生素合理使用工作。
结语
抗生素耐药问题与每个人息息相关,防控抗生素耐药问题绝不只是国家和医生的行为,每个人都应当承担相应的责任。只有正确认识抗生素、慎重对待抗生素、合理使用抗生素,共同面对抗生素耐药性这一全球性的挑战,才能最终捍卫人类的生命健康和安全!
查看全部
2016年“世界提高抗生素认识周”
中国宣传活动启动仪式在北京大学第一医院举行
纪实
山明水净夜来霜,数树深红出浅黄。2016年11月15日下午14时,由国家卫生计生委与世界卫生组织举办、北京大学第一医院承办的“世界提高抗生素认识周”中国宣传活动启动仪式在北京大学第一医院隆重举行。国家卫生计生委医政医管局张宗久局长、医疗护理处李大川处长,世界卫生组织中国办事处施贺德代表、利千基先生和丁薇女士,北京大学第一医院刘新民院长、潘义生副院长、王平院长助理等200余人出席了本次宣传活动。
背景
“世界提高抗生素认识周”由世界卫生组织发起,其目标是提高全球对抗生素耐药问题的认识,并在公众、卫生工作者和政策制定者间寻求和探索最佳实践,从而避免抗生素耐药的继续发生和扩大。本年度宣传活动主题为“慎重对待抗生素”,旨在宣传和贯彻合理处方及使用抗生素的理念。
1928年弗莱明发现了青霉素,在第二次世界大战中广泛应用,挽救了无数伤员的生命,也开启了抗生素在疾病治疗中广泛使用的新时代。但随着时间的推移,由于全球人口移动增加以及抗菌药物的不合理使用,病菌繁殖进化高速演变,抗生素耐药性问题日益加剧,正成为人类生命安全和社会可持续发展的巨大威胁。早在2011年,世界卫生组织就提出“抵御耐药性——今天不采取行动,明天就无药可用”;2016年8月25日,国家卫计委等14个部门联合印发了《遏制细菌耐药国家行动计划(2016—2020年)》,标志着我国就遏制抗生素耐药性形成了科学严谨的顶层设计与制度框架,进一步推动了我国抑制抗生素耐药工作的进展。
议程
启动仪式由李大川处长主持。
会议伊始,刘新民院长代表北大医院向各位领导嘉宾的到来表示热烈欢迎,刘新民院长表示,此次活动能够在北大医院举行,是对于北大医院抗生素耐药工作的认可与肯定,同时也感到了肩上沉甸甸的责任。作为我国最早创办的公立医院,重视抗菌药物合理应用是北大医院的传统,抗菌药物管理的宏观设计、管理构架、品种遴选、管理模式和规则的制定实施都凝结着北大医院人的心血和智慧。我院会继续按照国际通行标准,遵循政府有关部门制定的合理用药政策,落实医疗机构规范化管理和医务人员专业化培养,从而避免抗生素耐药问题的继续发生和扩大。
随后,国家卫计委医政医管局局长张宗久发表了重要讲话。张宗久局长指出,细菌耐药是目前世界各国共同面临的问题,并已成为全球公共健康领域的一项重大挑战。中国政府高度重视抗生素的临床使用管理。国家卫生计生委在健全规章制度、完善技术规范、加强使用监测、开展专项整治、建立部际合作机制等方面开展了大量工作,并取得了有目共睹的成绩。张宗久局长号召各级各类医疗机构和广大医务人员要不断提高用药知识水平,规范用药行为,科学合理使用抗生素;同时,要加强对患者的健康教育和用药指导,纠正自我抗生素治疗行为。也希望每一位社会公众学习抗生素基本知识,了解滥用抗生素的危害,从自我做起,慎重使用抗生素,维护全世界人民群众的共同健康。
之后,世界卫生组织驻华代表施贺德博士致辞。施贺德代表高度评价了中国政府在加强抗生素管理工作所做出的努力,赞扬了中国《遏制细菌耐药国家行动计划(2016-2020年)》的出台实施。他提出,世界卫生组织鼓励所有成员国积极参与宣传活动,目标是提高全球对合理使用抗生素的认识,促进社会公众、医务工作者和政策制定者采取最佳措施和行动,控制细菌耐药的继续发生和扩大。本次宣传周得到了中国国家卫生计生委和北京大学第一医院的大力支持,相信将取得圆满成功,并期待今后加强与中国政府合作,推进抗生素合理使用的宣传教育,以更好地保护公众健康。
紧接着,在场的全体人员在卫计委李大川处长的带领下,庄严宣誓,郑重承诺“慎重使用抗生素,从我做起”;之后,国家卫计委医政医管局局长张宗久、世界卫生组织驻华代表施贺德和北大医院刘新民院长共同宣布2016年“世界提高抗生素认识周”正式启动。
最后,王平院长助理做了“提高医疗机构合理应用抗菌药管理水平”的工作报告,从抗菌药物管理制度、药物遴选流程、细菌耐药日常监管、信息统计及反馈等方面详细介绍了北大医院抗菌药物管理相关工作,用扎实的工作和宝贵的经验为此次“世界提高抗生素认识周”活动开了一个好头。李大川处长对于北大医院合理使用抗生素工作给予了高度评价,也希望全国医疗机构能够积极学习,共同推进抗生素合理使用工作。
结语
抗生素耐药问题与每个人息息相关,防控抗生素耐药问题绝不只是国家和医生的行为,每个人都应当承担相应的责任。只有正确认识抗生素、慎重对待抗生素、合理使用抗生素,共同面对抗生素耐药性这一全球性的挑战,才能最终捍卫人类的生命健康和安全!
空气中平均含耐药性基因64.4种,问题有多严重?
默认分类 • dearhang 发表了文章 • 0 个评论 • 270 次浏览 • 2017-01-04 16:38
空气中发现耐受碳青霉烯类抗生素的微生物基因,意味着人类对付细菌感染性疾病的防线失守,人类甚至会对细菌感染束手无策。
这个发现既是人们长期担心人与环境关系恶化将让人类陷入绝境预测的初步证实,也是生活中毁三观的一个经典诠释。
长期以来,世界卫生组织只是呼吁各个国家减少使用抗生素,无论是对人还是对牲畜。以防细菌对抗生素产生耐药性,从而让人类陷入患感染性疾病后无药可用的困境。
同时世界卫生组织也只是预测,耐药细菌可能通过水体、土壤、人与人和人与动物的链条进行传递,但是耐药细菌这次干得真“漂亮”,选择了人类难以防守的环节,通过空气突破防线。
空气中出现耐受碳青霉烯类抗生素尽管不能说全是雾霾的原因,但是空气污染与雾霾的形成是正相关关系。
空气污染是指,由于人类活动或自然过程引起某些物质进入大气中,呈现出足够的浓度和足够长的时间,并因此危害了人类舒适、健康或环境的现象。
而雾霾是对大气中各种悬浮颗粒物含量超标的概括表述,其中PM2.5(粒径小于2.5微米的颗粒物)是造成雾霾天气的“元凶”。
如果以空气污染来衡量,显然要比雾霾的范围大得多,雾霾也包含于空气污染中。但无论是空气污染还是雾霾,都不可回避污染空气的成分和悬浮颗粒,而且,只有悬浮颗粒才会携带种种微生物在空中飞舞,随风飘散,四处传播。
“不是细菌太聪明和太狡猾,而是人类太愚蠢、太短视和太自私。人类自作虐,才会让细菌能突破防线,陷人类难以活或不可活的境地。”
一个国际团队的研究称,中国的雾霾是中性的,这让中国人既庆幸又不满。
实际上,这项研究称中国的霾是中性是指,除了燃煤和发电厂排放出的硫化物,还有汽车尾气和工业排放的氮氧化物。
同时,除了一次排放,还有一次排放物之间又互相作用而产生的二次污染物。有了二次反应,才称为中性。这也意味着中国的雾霾治理比英国更复杂,任务更艰巨。
同时,伦敦雾霾中大多是10微米的颗粒(PM),中国的雾霾PM2.5居多,并且有更小尺寸的颗粒,如PM0.1。
PM10可随呼吸进入鼻腔和咽喉,但可随痰液和鼻涕排出;PM2.5能吸入到肺泡,造成不可逆的伤害;PM0.1是超细颗粒物,更可以进入肺泡、血液和神经系统,造成的危害更大。
以此衡量,中国的雾霾,无论从毒性上还是复杂程度,以及更细小更对身体有穿透力上,都不容小觑。现在,拉森等人的研究又为中国的雾霾或空气污染增加了砝码——含有细菌耐药基因。
之前的其他研究也为这个研究提供了佐证,并说明污染空气或雾霾中的颗粒是如何裹挟微生物传播的。
2014年清华大学生命学院朱听课题组在《环境科学与技术》杂志上发表《严重雾霾天气中北京PM2.5与PM10污染物中的可吸入微生物》论文,指出北京大气悬浮颗粒物中包含1300多种微生物,在这些微生物中,细菌占八成以上,另外还有少量的古细菌和病毒。
尽管这1300多种微生物绝大多数是不致病的,但也含有极少量可能致病或致过敏微生物的DNA序列。例如,其中一种是肺炎链球菌,其DNA序列相对丰度为0.02%到0.08%,尽管它对健康人群的危害很小,但可能让易感人群感染肺炎。
具体来看,情况是这样的:PM2.5裹挟的微生物中,古细菌占0.8%,病毒占0.1%,真核菌占13%,细菌占86.1%;PM10裹挟的微生物中,古细菌占0.8%,病毒占0.1%,真核菌占18.3%,细菌占80.8%。
显然,PM2.5裹挟的细菌更多,因此,携带对碳青霉烯类抗生素有耐药性的细菌更多,因此北京污染的空气或雾霾的毒性更大。
碳青霉烯类抗生素是抗菌活性最强的一类非典型β-内酰胺抗生素,广泛应用于呼吸系统感染、败血症等病症上,是治疗严重细菌感染最主要的抗菌药物之一,也是人类抗御细菌性感染疾病的最后一道防线。
现在,耐药细菌可以通过污染空气进行传播,也意味着人类对传染性疾病防治的最后防线被撕开了一道口子。
当然,这样的耐药菌株是否能通过空气传播并致人感染疾病,还需要研究和病例来证实,但是,应当把它当作一种预警。
现在,最要紧和最需要做的事是,想想办法,如何防止耐受碳青霉烯类抗生素的细菌基因通过空气传播。
文/张田勘
查看全部
瑞典哥德堡大学抗生素耐药性研究中心主任拉森(Joakim Larsson)团队,近日在《微生物》杂志发表论文指出,北京空气中的微生物群落含有的已知抗生素耐药性基因种类,在被研究城市中最多,平均有64.4种。最令人震惊的是,在北京的空气中发现了针对碳青霉烯类抗生素的耐药性基因。
空气中发现耐受碳青霉烯类抗生素的微生物基因,意味着人类对付细菌感染性疾病的防线失守,人类甚至会对细菌感染束手无策。
这个发现既是人们长期担心人与环境关系恶化将让人类陷入绝境预测的初步证实,也是生活中毁三观的一个经典诠释。
长期以来,世界卫生组织只是呼吁各个国家减少使用抗生素,无论是对人还是对牲畜。以防细菌对抗生素产生耐药性,从而让人类陷入患感染性疾病后无药可用的困境。
同时世界卫生组织也只是预测,耐药细菌可能通过水体、土壤、人与人和人与动物的链条进行传递,但是耐药细菌这次干得真“漂亮”,选择了人类难以防守的环节,通过空气突破防线。
空气中出现耐受碳青霉烯类抗生素尽管不能说全是雾霾的原因,但是空气污染与雾霾的形成是正相关关系。
空气污染是指,由于人类活动或自然过程引起某些物质进入大气中,呈现出足够的浓度和足够长的时间,并因此危害了人类舒适、健康或环境的现象。
而雾霾是对大气中各种悬浮颗粒物含量超标的概括表述,其中PM2.5(粒径小于2.5微米的颗粒物)是造成雾霾天气的“元凶”。
如果以空气污染来衡量,显然要比雾霾的范围大得多,雾霾也包含于空气污染中。但无论是空气污染还是雾霾,都不可回避污染空气的成分和悬浮颗粒,而且,只有悬浮颗粒才会携带种种微生物在空中飞舞,随风飘散,四处传播。
“不是细菌太聪明和太狡猾,而是人类太愚蠢、太短视和太自私。人类自作虐,才会让细菌能突破防线,陷人类难以活或不可活的境地。”
一个国际团队的研究称,中国的雾霾是中性的,这让中国人既庆幸又不满。
实际上,这项研究称中国的霾是中性是指,除了燃煤和发电厂排放出的硫化物,还有汽车尾气和工业排放的氮氧化物。
同时,除了一次排放,还有一次排放物之间又互相作用而产生的二次污染物。有了二次反应,才称为中性。这也意味着中国的雾霾治理比英国更复杂,任务更艰巨。
同时,伦敦雾霾中大多是10微米的颗粒(PM),中国的雾霾PM2.5居多,并且有更小尺寸的颗粒,如PM0.1。
PM10可随呼吸进入鼻腔和咽喉,但可随痰液和鼻涕排出;PM2.5能吸入到肺泡,造成不可逆的伤害;PM0.1是超细颗粒物,更可以进入肺泡、血液和神经系统,造成的危害更大。
以此衡量,中国的雾霾,无论从毒性上还是复杂程度,以及更细小更对身体有穿透力上,都不容小觑。现在,拉森等人的研究又为中国的雾霾或空气污染增加了砝码——含有细菌耐药基因。
之前的其他研究也为这个研究提供了佐证,并说明污染空气或雾霾中的颗粒是如何裹挟微生物传播的。
2014年清华大学生命学院朱听课题组在《环境科学与技术》杂志上发表《严重雾霾天气中北京PM2.5与PM10污染物中的可吸入微生物》论文,指出北京大气悬浮颗粒物中包含1300多种微生物,在这些微生物中,细菌占八成以上,另外还有少量的古细菌和病毒。
尽管这1300多种微生物绝大多数是不致病的,但也含有极少量可能致病或致过敏微生物的DNA序列。例如,其中一种是肺炎链球菌,其DNA序列相对丰度为0.02%到0.08%,尽管它对健康人群的危害很小,但可能让易感人群感染肺炎。
具体来看,情况是这样的:PM2.5裹挟的微生物中,古细菌占0.8%,病毒占0.1%,真核菌占13%,细菌占86.1%;PM10裹挟的微生物中,古细菌占0.8%,病毒占0.1%,真核菌占18.3%,细菌占80.8%。
显然,PM2.5裹挟的细菌更多,因此,携带对碳青霉烯类抗生素有耐药性的细菌更多,因此北京污染的空气或雾霾的毒性更大。
碳青霉烯类抗生素是抗菌活性最强的一类非典型β-内酰胺抗生素,广泛应用于呼吸系统感染、败血症等病症上,是治疗严重细菌感染最主要的抗菌药物之一,也是人类抗御细菌性感染疾病的最后一道防线。
现在,耐药细菌可以通过污染空气进行传播,也意味着人类对传染性疾病防治的最后防线被撕开了一道口子。
当然,这样的耐药菌株是否能通过空气传播并致人感染疾病,还需要研究和病例来证实,但是,应当把它当作一种预警。
现在,最要紧和最需要做的事是,想想办法,如何防止耐受碳青霉烯类抗生素的细菌基因通过空气传播。
文/张田勘
如何增强药物抗菌潜力?可以试试延长输注时间
默认分类 • dearhang 发表了文章 • 0 个评论 • 239 次浏览 • 2017-01-04 16:37
2016-11-03 08:55 来源:丁香园作者:邓健浩
随着病原体耐药性逐渐增加及新药研发的滞后,如何增强某些特定药物的抗菌潜力,是当下的主要问题;其中微泵延长输注时间依赖性抗菌药物给药时间是最切实可行的策略,以下我们就微泵延长输注时间依赖性抗菌药物做一简要分析。
概述
延长抗菌药物输注时间,是指相对于与传统的 0.5 小时间断输注,将抗菌药物延长至 3~4 小时。
目前的给药方式有多种,如哌拉西林他唑巴坦–一次 4.5 g,静脉输注持续 3 小时,每 6 小时 1 次。
第二种是延长输注持续时间方法是哌拉西林他唑巴坦一次 18 g,持续静脉输注 24 小时。
第三种为两步输注法,先短时间内给药物总剂量的一半,然后剩余的一半在数小时内持续输注,以维持有效的血药浓度。
鉴于后两者给药方式较为繁琐,而且长时间输注给药容易引起药物之间的相互作用,使用较少,临床可行性不强(1);
依据
延长时间依赖性抗菌药物输注时间的给药策略是基于 PK/PD 理论。对于时间依赖性抗菌药物,评价其疗效指标是 fT>MIC(游离药物组织浓度高于最低抑菌浓度以上的时间),通过蒙特卡洛法模拟计算可知,延长输注时间可以延长 fT>MIC,提高药效学达标概率;而达标概率的提升能增加抗菌药物的活性(如下表所示),使抑菌效应转化为杀菌效应(2);
表— β内酰胺类抗菌药物对常见革兰阴性菌治疗的达标概率
杀菌机制
青霉素类(%)
头孢菌素类(%)
碳青霉烯类(%)
抑菌效应
30%
35%~40%
20%
杀菌效应
50%
60%~70%
40%
优点
1. 疗效
多项研究表明,在同等剂量下延长输注给药能大幅度提高达标概率。
一项纳入 29 篇相关文献(其中 18 篇 RCT)的荟萃分析显示,同传统的 0.5 小时间断输注相比,延长输注给药组的病死率更低 (3);另一项纳入 6 篇相关文献的荟萃分析也得到了相似结果(4)。也有部分研究结果存在不一致,一项多中心 ICU 研究表明(5),两组在临床疗效、病死率等方面无显著差异。随后,其他临床试验也得出相似结果(6~8)。
来自华盛顿的一项研究也证实了这一观点,然而文章中分析了研究的局限性,
(1)同时对多种药物进行比较;
(2)绝大多数 MIC 值不高,传统给药方式也能达到较好疗效;
(3)与传统给药方式相比,延长输注给药剂量更小;
(4)纳入人群的病情严重程度较低;
(5) 样本量较小。
综上所述,延长时间依赖性抗菌药物输注时间的给药策略优于或等同于传统给药方式,临床疗效还存在一定的分歧,尚需多中心、大样本,且设计严密的随机对照试验来做进一步验证。
2. 安全性
两项荟萃分析表明,与传统的 0.5 小时间断输注相比,延长输注给药组未增加药物不良反应(3~4)。但对于多利培南的延长输注给药需持审慎的态度,这一结论主要是基于一项临床研究,该研究表明多利培南延长输注给药预后更差,病死率较高(9)。
3. 遏制耐药的发生
尚未有相关的临床研究,但基于理论研究,延长输注给药能减缓抗菌药物对细菌耐药选择性压力, 延缓耐药性产生。
4. 药物经济学
多项研究表明延长输注给药能使每日给药剂量降低 25%~50%,可以直接减少这部分药物的费用,有学者表明对于一个 650 张床位的医院每年可以节省 68750~137500 美元的开支(10~13);
与此同时,延长输注给药可以减少住院时间,减少相关的并发症。因而国外多家医院已全院推广使用。其中一家教学医院(14)实施延长输注给药后一年表明,哌拉西林他唑巴坦的使用量较往年较少了 24%,药品花费上减少了 18%。
缺点
延长输注给药的缺点主要有加大护理人员的工作量、增加购置输液泵的费用、限制病人的行动、增加导管相关性感染发生率、存在药物兼容性问题以及药物配置后的稳定性问题(稳定性受温度,配置浓度、输液装置和溶媒的影响,美罗培南常温下能保存 4 h,哌拉西林他唑巴坦常温下能保存 24 h,头孢吡肟常温下能保存 24 h)(15~22)。
建议的适应证
1. 结构性肺病(包括囊性纤维化)
2. 频繁住院史
3. 近期抗生素使用史
4. 高 MIC 值的耐药病原菌感染(如鲍曼不动杆菌、铜绿假单胞菌、洋葱伯克霍尔德菌)
常用方案
哌拉西林他唑巴坦:一次 3.375~4.5 g,静脉输注持续 3 小时,每 6 小时或 8 小时 1 次
美罗培南:一次 1~2 g,静脉输注持续 3 小时,每 8 小时 1 次
头孢吡肟:一次 2 g,静脉输注持续 3 小时,每 8 小时 1 次
亚胺培南:一次 0.5-1 g,静脉输注持续 3 小时,每 6 小时或 8 小时 1 次
肾功能不全下需要调整给药剂量;
备注
延长输注给药溶媒量不需要做调整,以适应注射器装量即可,但必须考虑到药物浓度可能会引起的 Y 型管配伍禁忌,譬如 2 mg/mL 的阿奇霉素联合两种不同浓度的哌拉西林 / 他唑巴坦(40/5 mg/mL 和 100/12.5 mg/mL)时,前者兼容性良好,后者容易出现配伍禁忌;当出现配伍禁忌时可以考虑调整给药顺序或先暂停一组药物(22~25)。
参考文献:
1. 杜春双,娄建石.哌拉西林他唑巴坦临床给药方案研究进展 [J]. 中国医院药学杂志,2014,34(12): 1040-1044.
2. Craig WA. Pharmacokinetic/pharmacodynamic parameters: rationale for antibacterial dosing of mice and men. Clin Infect Dis. 1998; 26:1; quiz 1-2. 查看全部
2016-11-03 08:55 来源:丁香园作者:邓健浩
随着病原体耐药性逐渐增加及新药研发的滞后,如何增强某些特定药物的抗菌潜力,是当下的主要问题;其中微泵延长输注时间依赖性抗菌药物给药时间是最切实可行的策略,以下我们就微泵延长输注时间依赖性抗菌药物做一简要分析。
概述
延长抗菌药物输注时间,是指相对于与传统的 0.5 小时间断输注,将抗菌药物延长至 3~4 小时。
目前的给药方式有多种,如哌拉西林他唑巴坦–一次 4.5 g,静脉输注持续 3 小时,每 6 小时 1 次。
第二种是延长输注持续时间方法是哌拉西林他唑巴坦一次 18 g,持续静脉输注 24 小时。
第三种为两步输注法,先短时间内给药物总剂量的一半,然后剩余的一半在数小时内持续输注,以维持有效的血药浓度。
鉴于后两者给药方式较为繁琐,而且长时间输注给药容易引起药物之间的相互作用,使用较少,临床可行性不强(1);
依据
延长时间依赖性抗菌药物输注时间的给药策略是基于 PK/PD 理论。对于时间依赖性抗菌药物,评价其疗效指标是 fT>MIC(游离药物组织浓度高于最低抑菌浓度以上的时间),通过蒙特卡洛法模拟计算可知,延长输注时间可以延长 fT>MIC,提高药效学达标概率;而达标概率的提升能增加抗菌药物的活性(如下表所示),使抑菌效应转化为杀菌效应(2);
表— β内酰胺类抗菌药物对常见革兰阴性菌治疗的达标概率
杀菌机制
青霉素类(%)
头孢菌素类(%)
碳青霉烯类(%)
抑菌效应
30%
35%~40%
20%
杀菌效应
50%
60%~70%
40%
优点
1. 疗效
多项研究表明,在同等剂量下延长输注给药能大幅度提高达标概率。
一项纳入 29 篇相关文献(其中 18 篇 RCT)的荟萃分析显示,同传统的 0.5 小时间断输注相比,延长输注给药组的病死率更低 (3);另一项纳入 6 篇相关文献的荟萃分析也得到了相似结果(4)。也有部分研究结果存在不一致,一项多中心 ICU 研究表明(5),两组在临床疗效、病死率等方面无显著差异。随后,其他临床试验也得出相似结果(6~8)。
来自华盛顿的一项研究也证实了这一观点,然而文章中分析了研究的局限性,
(1)同时对多种药物进行比较;
(2)绝大多数 MIC 值不高,传统给药方式也能达到较好疗效;
(3)与传统给药方式相比,延长输注给药剂量更小;
(4)纳入人群的病情严重程度较低;
(5) 样本量较小。
综上所述,延长时间依赖性抗菌药物输注时间的给药策略优于或等同于传统给药方式,临床疗效还存在一定的分歧,尚需多中心、大样本,且设计严密的随机对照试验来做进一步验证。
2. 安全性
两项荟萃分析表明,与传统的 0.5 小时间断输注相比,延长输注给药组未增加药物不良反应(3~4)。但对于多利培南的延长输注给药需持审慎的态度,这一结论主要是基于一项临床研究,该研究表明多利培南延长输注给药预后更差,病死率较高(9)。
3. 遏制耐药的发生
尚未有相关的临床研究,但基于理论研究,延长输注给药能减缓抗菌药物对细菌耐药选择性压力, 延缓耐药性产生。
4. 药物经济学
多项研究表明延长输注给药能使每日给药剂量降低 25%~50%,可以直接减少这部分药物的费用,有学者表明对于一个 650 张床位的医院每年可以节省 68750~137500 美元的开支(10~13);
与此同时,延长输注给药可以减少住院时间,减少相关的并发症。因而国外多家医院已全院推广使用。其中一家教学医院(14)实施延长输注给药后一年表明,哌拉西林他唑巴坦的使用量较往年较少了 24%,药品花费上减少了 18%。
缺点
延长输注给药的缺点主要有加大护理人员的工作量、增加购置输液泵的费用、限制病人的行动、增加导管相关性感染发生率、存在药物兼容性问题以及药物配置后的稳定性问题(稳定性受温度,配置浓度、输液装置和溶媒的影响,美罗培南常温下能保存 4 h,哌拉西林他唑巴坦常温下能保存 24 h,头孢吡肟常温下能保存 24 h)(15~22)。
建议的适应证
1. 结构性肺病(包括囊性纤维化)
2. 频繁住院史
3. 近期抗生素使用史
4. 高 MIC 值的耐药病原菌感染(如鲍曼不动杆菌、铜绿假单胞菌、洋葱伯克霍尔德菌)
常用方案
哌拉西林他唑巴坦:一次 3.375~4.5 g,静脉输注持续 3 小时,每 6 小时或 8 小时 1 次
美罗培南:一次 1~2 g,静脉输注持续 3 小时,每 8 小时 1 次
头孢吡肟:一次 2 g,静脉输注持续 3 小时,每 8 小时 1 次
亚胺培南:一次 0.5-1 g,静脉输注持续 3 小时,每 6 小时或 8 小时 1 次
肾功能不全下需要调整给药剂量;
备注
延长输注给药溶媒量不需要做调整,以适应注射器装量即可,但必须考虑到药物浓度可能会引起的 Y 型管配伍禁忌,譬如 2 mg/mL 的阿奇霉素联合两种不同浓度的哌拉西林 / 他唑巴坦(40/5 mg/mL 和 100/12.5 mg/mL)时,前者兼容性良好,后者容易出现配伍禁忌;当出现配伍禁忌时可以考虑调整给药顺序或先暂停一组药物(22~25)。
参考文献:
1. 杜春双,娄建石.哌拉西林他唑巴坦临床给药方案研究进展 [J]. 中国医院药学杂志,2014,34(12): 1040-1044.
2. Craig WA. Pharmacokinetic/pharmacodynamic parameters: rationale for antibacterial dosing of mice and men. Clin Infect Dis. 1998; 26:1; quiz 1-2.
“抗生素杀手”毒害中国 医院如何身先士卒?
默认分类 • dearhang 发表了文章 • 0 个评论 • 270 次浏览 • 2017-01-04 16:36
原创文/索思2016-11-14 来源:健康界 A- A+
在抗生素和细菌耐药的跷跷板中,医院如何取得胜利?
据英国《全球抗菌素耐药回顾》报告,到2050年,在当前抗生素用量约占世界一半的中国,如不采取有效措施,抗生素耐药每年将导致100万人早死,累积给中国造成20万亿美元的经济损失,占到了世界经济损失的五分之一!
为了避免药源性死亡事件和面临无药可用的境地,首都医科大学附属北京朝阳医院积极响应国家号召,主办了“首届抗菌药物临床应用管理朝阳论坛”,在抵制“抗生素杀手”经验方面,进行分享和交流。
其实,抗生素耐药问题已经在世界各国形成广泛的关注,加强抗菌药物和多重耐药菌管理业已成为国家要事。而中国的抗生素耐药,早已成为“重灾区”。
在2008年,我国某医院脑外科重症监护室感染暴发,5名患者相继被诊断为被号称“抗生素杀手”——碳青霉烯类耐药肺炎克雷伯菌感染。对患者及社会带来了极大的恐慌和经济损失。
罪魁祸首便是抗生素的不合理使用和滥用。
对此,我国自2011年开始,在全国开展了抗菌药物临床应用专项整治活动,旨在促进抗菌药物的合理使用,有效控制细菌耐药,保证医疗质量与医疗安全。
该院在对抗菌药物管理工作之初,便统一观点,明确目标,首先便是建立健全医院管理组织结构与明确各部门职责。医院药事管理与药物治疗学委员会下设抗菌药物管理工作组,并分为部署工作的领导小组和落实管理的专家组两部分,在制定《抗菌药物临床应用专项整治方案》中,又将抗菌药物使用的考核纳入医院绩效管理制度。
为保证整治工作顺利进行,该院多学科通力协作使多种管理模式并行。和谐有序的使医务部、药事部、微生物室、护理部和医院感染与疾病防控中心打破常规界限,成为一个有机的整体。使抗菌药物专项整治工作变得制度化、指标化和信息化,实现了有章可循,有理可依,耐药数据实时监测和数据共享。
五年来,首都医科大学附属北京朝阳医院,以探索出的具体管理措施为抓手,使抗菌药物的管理工作取得显著成效,总结经验如下:一、领导的重视是活动成功开展的关键。二、团队协作是全面落实的基础。三、及时的反馈与沟通是持续改进的保障。
抗菌药物的合理使用应该成为一项持续性的工作,在不断的沟通交流中,医师与药师共同进步和谐发展,更好的促进抗菌药物合理使用的进程,捍卫人类的生活与健康,完成每一位医务工作者的神圣职责。 查看全部
原创文/索思2016-11-14 来源:健康界 A- A+
在抗生素和细菌耐药的跷跷板中,医院如何取得胜利?
据英国《全球抗菌素耐药回顾》报告,到2050年,在当前抗生素用量约占世界一半的中国,如不采取有效措施,抗生素耐药每年将导致100万人早死,累积给中国造成20万亿美元的经济损失,占到了世界经济损失的五分之一!
为了避免药源性死亡事件和面临无药可用的境地,首都医科大学附属北京朝阳医院积极响应国家号召,主办了“首届抗菌药物临床应用管理朝阳论坛”,在抵制“抗生素杀手”经验方面,进行分享和交流。
其实,抗生素耐药问题已经在世界各国形成广泛的关注,加强抗菌药物和多重耐药菌管理业已成为国家要事。而中国的抗生素耐药,早已成为“重灾区”。
在2008年,我国某医院脑外科重症监护室感染暴发,5名患者相继被诊断为被号称“抗生素杀手”——碳青霉烯类耐药肺炎克雷伯菌感染。对患者及社会带来了极大的恐慌和经济损失。
罪魁祸首便是抗生素的不合理使用和滥用。
对此,我国自2011年开始,在全国开展了抗菌药物临床应用专项整治活动,旨在促进抗菌药物的合理使用,有效控制细菌耐药,保证医疗质量与医疗安全。
该院在对抗菌药物管理工作之初,便统一观点,明确目标,首先便是建立健全医院管理组织结构与明确各部门职责。医院药事管理与药物治疗学委员会下设抗菌药物管理工作组,并分为部署工作的领导小组和落实管理的专家组两部分,在制定《抗菌药物临床应用专项整治方案》中,又将抗菌药物使用的考核纳入医院绩效管理制度。
为保证整治工作顺利进行,该院多学科通力协作使多种管理模式并行。和谐有序的使医务部、药事部、微生物室、护理部和医院感染与疾病防控中心打破常规界限,成为一个有机的整体。使抗菌药物专项整治工作变得制度化、指标化和信息化,实现了有章可循,有理可依,耐药数据实时监测和数据共享。
五年来,首都医科大学附属北京朝阳医院,以探索出的具体管理措施为抓手,使抗菌药物的管理工作取得显著成效,总结经验如下:一、领导的重视是活动成功开展的关键。二、团队协作是全面落实的基础。三、及时的反馈与沟通是持续改进的保障。
抗菌药物的合理使用应该成为一项持续性的工作,在不断的沟通交流中,医师与药师共同进步和谐发展,更好的促进抗菌药物合理使用的进程,捍卫人类的生活与健康,完成每一位医务工作者的神圣职责。
美国CDC《门诊抗生素管理的核心策略》-中文翻译简版
默认分类 • dearhang 发表了文章 • 0 个评论 • 292 次浏览 • 2017-01-04 16:35
D.B.L.
2016-11-18
以下附上内容:
门诊抗生素管理的核心策略
2016年11月11日
概述
本次发布的门诊抗生素管理的核心策略旨在为提供抗生素治疗的门诊医生和机构提供抗生素管理的框架,作为其他医疗环境抗生素管理的有效补充。2014年和2015年,美国CDC分别发布了医院抗生素管理项目的核心策略和家庭护理抗生素管理的核心策略。加强抗生素管理即是衡量和改善医生开具抗生素和病人使用抗生素方面所做的努力。改善抗生素处方包括采取有效策略修订开具处方的实践,确保其遵循循证证据开展诊断与管理。
四项核心措施包括政府或领导承诺,政策实施的具体行动,追踪和报告,以及教育培训。门诊医生和机构领导可通过实施至少一项旨在改善抗生素处方开具实践的政策或措施来达到承诺的目的。医生和门诊领导可以追踪抗生素处方开具的情况,且定期向临床医生反馈信息。医生要向病人及其家属提供抗生素合理使用方面的教育材料。最后,门诊的领导要为临床医生提供旨在改善抗生素处方开具实践的教育培训,同时为其提供可供咨询的专家。建立一套有效的抗生素管理干预策略既可保护门诊病人,也可改善临床结局。
简介
抗生素耐药目前给美国的公共卫生构成了严重威胁,美国每年约200万人因抗生素耐药而感染,其中23000人死亡。虽然抗生素是现代医药中用于挽救生命的重要药物,但由于一些病原体对一线抗生素耐药也不得不寻求替代抗生素进行治疗,增加了相关费用,也增加了药物毒性。抗生素耐药引起的感染除了可以增加医院费用外,更重要的是提高了感染率和死亡率。引起细菌耐药的最重要的危险因素是不合理的使用抗生素。门诊所开具的抗生素中约一半是不合理的,包括抗生素的选择不合理,剂量不合理,用药时间不合理以及不必要的抗生素使用。在美国约30%门诊抗生素是没有必要的。
抗生素管理是为了衡量抗生素使用情况;为了改善临床医生开具抗生素,以及病人使用抗生素行为,以确保抗生素只有在必须情况下使用;为了减少因误诊或延迟诊断而减少抗生素使用;以及确保抗生素使用时,正确选择抗生素、抗生素剂量、及其使用时间。凡是需要使用抗生素的地方,都可以应用抗生素管理策略,目前抗生素的管理仍是保护病人安全和减缓抗生素耐药的重要举措。抗生素管理的目标是尽可能加大抗生素治疗的效用,减少对个人和社区的危害。
背景
改善抗生素在医疗机构中的使用情况是抗击抗生素耐药菌的重要步骤。在美国约60%的抗生素相关费用与门诊相关诊疗服务相关。在其他发达国家,约80-90%的抗生素使用集中于门诊病人。2013年,美国约2.69亿张抗生素处方来自门诊药房。在门诊,约20%的儿童和10%的成人开具了抗生素处方。抗生素引起的并发症从出疹、腹泻,到不常见的严重不良反应,如严重过敏反应。这些严重的药物不良反应导致每年约143000次急诊就诊,浪费了额外的医疗资源。抗生素治疗是艰难梭菌感染的最重要的危险因素。2011年,在美国约有453000例艰难梭菌感染病例,其中三分之一属于社区相关感染。高达35%的成人和70%的儿童的艰难梭菌感染是社区相关的。一项研究显示门诊抗生素使用每减少10%,社区相关的艰难梭菌感染可减少17%。通过减少不必要的抗生素使用,加强抗生素管理可防止因抗生素使用而导致的可避免的严重不良事件的发生。
2014年和2015年,美国CDC分别发布了《医院抗生素管理项目的核心策略》和《家庭护理抗生素管理的核心策略》。本次制定的《门诊抗生素管理的核心策略》,为门诊部门抗生素管理提供了技术指导,也适用于那些致力于改善门诊抗生素使用行为的机构。本策略的适用人群包括所有参与门诊诊疗工作的医务人员。(下略)
方法(略)
门诊抗生素管理的核心策略
门诊抗生素管理的核心策略遵循并概括于一份临床医生使用的清单(图1)和机构使用的清单(图2)。
l 承诺:恪尽职守、履行职责,优化抗生素使用规则,保护病人健康。
l 制定政策,采取措施:至少制定一项政策或采取一项措施以改善抗生素使用情况,评估政策或措施是否落实到位,并及时根据实际情况进行修订。
l 追踪与报告:加强对抗生素处方开具的监管,并定期向临床医生进行反馈,或者让临床医生自我管理其抗生素处方开具的相关行为。
l 教育与专业技能:向临床医生和病人提供抗生素使用方面的相关教育资料,并确保其可随时向相关专家咨询抗生素使用方面的专业知识。
承诺:
参与医疗救治的所有成员均承诺合理使用抗生素,且积极参与抗生素的科学管理中来,是改善抗生素使用情况的关键。所有参与病人诊疗服务的人员,不管是直接参与还是间接参与,都要作为抗生素管理的一部分。任何医生在遇到病人时都能有效地使用抗生素。临床医生可通过以下措施加强抗生素的合理使用:
l 以书面的形式向公众承诺加强抗生素的管理。如,自从医生在其检查室内张贴了一份关于承诺合理使用抗生素的海报后,因急性呼吸道感染而乱用抗生素的现象减少。这种方法也可供医生与病人沟通抗生素合理使用时参考。
门诊诊所和医疗机构的领导可通过以下措施来推动抗生素的合理使用:
l 指定一名管理者负责机构内的抗生素管理相关工作。在医院的抗生素管理项目中,一项推荐措施即是指定一名专门负责抗生素管理的人员,且该人员要对机构负责人负责,同样的,该项措施也适用于门诊。
l 机构内的岗位描述或工作评价标准中纳入抗生素管理相关职责。以列表的方式将医疗主任、护士长及其他管理人员的职责一一列举,也可确保工作人员有足够时间和资源去履行管理职责。虽然目前在门诊尚缺乏足够证据,但该领导支持形式对于抗生素管理十分重要。
l 保持与诊室所有工作人员的密切沟通,设定病人的期望值。病人因急性疾病就诊并不一定非得要使用抗生素。门诊的所有工作人员(包括行政管理人员、医疗助理、护士、教授、医疗主任)在与病人沟通抗生素使用的指征时,尽可能使用一致的信息可有效改善抗生素的使用情况。
制定政策,采取措施:
门诊医生和诊所负责人可通过制定政策和采取干预措施以推动抗生素的合理使用。制定合适的目标,并逐步去实现可以适应政策和措施的变化,而不至于让员工感觉无法接收。同其他提高质量的方法一样,对制定的政策和采取的措施及时评估和修订也是改善抗生素使用实践的关键。从实用性、可接受程度、可利用资源以及可预期的阻碍等方面优化干预措施十分重要。采取行动将政策和实践转化为可衡量的结果十分必要。
临床医生可通过采取以下至少一项措施来改善抗生素的使用:
l 采取循证的诊断标准和治疗建议。如果可能,这些标准和建议应基于国家或地方的可针对当地易感病原体的临床实践指南。如可采纳美国儿科学院和美国感染病协会的临床实践指南中的相关建议。
l 如果可行,可“延迟抗生素治疗”或“留观”。延迟抗生素治疗可适用于那些在不进行治疗的情况下可自行缓解,但在病情未改善时,使用抗生素仍起效的情形(如急性鼻窦炎或轻型急性耳炎)。临床医生可给病人或病人父母开具一份“延期”处方,并向其提供相关说明,告知病人当约定时间一过,便可根据处方取药;或者当症状加重或未见改善时,指导病人打电话或回诊室开具处方。“留观”意味着当病人症状加重或未见改善时,在随访过程中应有明晰的计划向病人提供缓解其症状的措施。“留观”和“延迟抗生素治疗”都是基于循证依据的措施,当参照临床实践指南时,可安全地减少抗生素的使用。
门诊和医院领导可基于已有的标准或国家临床实践指南,采取以下至少一项措施来改善抗生素的使用:
l 向临床医生提供关于提高沟通技巧的培训。沟通技巧培训可从病人关注的抗生素治疗的预后及其优劣方面;自限情形的管理方面;以及医生关注的在接诊病人时如何管理好病人合理使用抗生素。
l 要求在病历中详细写明使用非推荐抗生素的理由。该项技术通过让临床医生在病历中对其使用抗生素的决定负责的方式有效降低了抗生素的不合理使用。
l 为临床决策提供支持。在临床路径中,提供电子或纸质形式的临床决策支持,可提高诊断,并有效管理常见疾病。(如健康成人的急性支气管炎不建议使用抗生素)
l 通过建立或使用电话咨询中心、护士热线或药师咨询热线作为分诊的前沿阵地,以减少不必要的门诊探访。这些资源可用于减少那些不需要门诊探视的情形,如普通感冒。
追踪和报告
追踪和报告(也称为督查和反馈)临床医生的抗生素使用情况, 可指导临床实践,同时也可用于评估改善抗生素使用的效果。当建立抗生素使用的追踪和报告系统时,要确定在什么水平层面上追踪和报告抗生素的使用(如医生的个体层面还是机构的整体层面),追踪和报告的结局,以及如何获取相关数据等。数据来源可能包括与抗生素使用相关的自动从电子病历中抽取信息,人工定期回顾病历,或已有用于质量评估的性能数据等。可从医生个体层面或医疗机构整体层面进行数据分析。建议尽可能从医生个体层面追踪其抗生素的使用情况。个体化的抗生素使用情况反馈是一项推动其遵从基于循证的指南的有效方法。有效的反馈包括该名医生的抗生素使用情况与其他同事进行比较,尤其是与那些抗生素使用规范或严格基于循证依据的同事(前10%)进行比较。反过来讲,医生关于抗生素管理方面的反馈也可以协助修订相关策略,且提高该项管理措施的可接受度。另外,一项研究也表明,向临床医生通报其比其他同事使用了多于80%的抗生素也可以有效减少整体的抗生素使用率。
针对高度关注的疾病开展抗生素使用的追踪和报告,可评估抗生素是否适用于已有临床诊断,是否在下抗生素治疗的诊断前符合了诊断标准,是否所选抗生素是推荐的抗生素,以及是否抗生素剂量和使用时间正确。门诊医生和诊室负责人可基于已有时机选取相关结局进行追踪和报告,以改善其临床实践。医疗机构可通过追踪高度关注的疾病(可确定为时机数)来提高临床医生依据最佳临床实践和临床实践指南使用抗生素的依从性(box2框图2)。如急性支气管炎是一种普通疾病,国家临床实践指南中并未推荐使用抗生素治疗,但临床上通常情况下都会使用抗生素治疗。因此,门诊负责人可以反馈每名医生在接诊急性支气管炎病人使用抗生素治疗的比例,并将其与其他同事使用抗生素的比例进行比较。这种针对特定疾病的配对追踪和报告的方式可有效减少抗生素的使用,且改善抗生素的不合理使用。
医疗机构也可追踪医生门诊病人中使用抗生素的比例(如某医生所有抗生素的数量/某医生所有门诊病人数量)。向临床医生提供这些个性化的数据,并将其与其他同事进行比较可以有效减少抗生素的使用,且可以降低医生因诊断编码方面不同而带来的影响。当一名医生通过篡改诊断编码来满足其使用抗生素的目的时,临床上称之为“诊断转移”,如,当一名病人罹患急性支气管炎时(无需抗生素),医生可能会将其疾病编码记录为肺炎(需要抗生素)。当仅仅追踪和报告一项高度关注的疾病时(如急性支气管炎),“诊断转移”的问题可以避免,但当追踪所有门诊病人比例时,该比例并不会受“诊断转移”的影响。然而,当使用矩阵对抗生素的使用进行比较时,由于医生可能使用抗生素治疗病人的其他并发症,因此应考虑医生接诊的病人间可比性(如某医生比其他医生接诊了更多的具有免疫抑制的病人)。
某些医疗机构可以追踪和报告抗生素使用的并发症(如艰难梭菌感染,药物交叉反应,药物不良反应等),以及门诊常见细菌病原体的抗生素耐药趋势。在个体或诊所层面,太小的样本量可能会使得这些测量结果不可信或无效。在此情形下,通过调查艰难梭菌感染来评估急诊情况与抗生素使用之间的关联可作为预测可能的严重药物不良反应的标志物。
临床医生和诊室负责人都要参与抗生素的管理。临床医生可通过采取以下至少一项措施来追踪和报告其抗生素使用情况。
l 自我评价抗生素使用情况。临床医生可通过自我评价的方式,确保其抗生素的使用遵循遵循最新的循证依据和临床实践指南。
l 通过参与继续教育培训和质量提高活动以追踪和改善其抗生素的使用。
门诊或机构负责人应至少做到以下其中一条:
l 至少建立一套抗生素使用的追踪和报告系统。追踪和报告的结局包括高度关注的疾病,使用抗生素的门诊病人的比例,抗生素使用的并发症和抗生素耐药趋势等。系统可分为医生个体层面和机构的整体层面。
l 评价和分享来自卫生服务计划和资助者关于抗生素使用方面的质量测量和既定目标的相关内容。目前在美国,“抗击抗生素耐药细菌的国家战略”旨在到2020年,针对监测的特定疾病,其门诊的抗生素不合理使用率降低50%。目前HEDIS监测的内容包括:儿童咽炎的正确检查方面的质量测量,上呼吸道感染的儿童的合理治疗,以及急性支气管炎成年病人避免使用抗生素等。
教育与专业技能
病人和医生都应接受抗生素合理使用方面的教育培训。针对病人及其家属的健康教育可提高其意识,并最大可能的改善其抗生素的合理使用。针对医生和诊所工作人员的培训可强化抗生素的合理使用,且提高医疗服务质量。门诊医生知识的缺乏很少能成为医生使用抗生素的障碍。针对临床医生,通常有效的健康教育包括既要及时回顾抗生素合理使用的相关指南,也要强调影响临床医生抗生素使用的社会心理压力(如临床医生考虑病人的需求)。方便与同事沟通,以及方便向相关专家咨询也是改善抗生素使用的宝贵资源。
临床医生可通过采取以下至少一项措施来向病人及其家属开展抗生素合理使用方面的健康教育:
l 采取有效的沟通策略来说服病人何时使用抗生素。如,应让病人知道,当病人是病毒感染时,使用抗生素无效,因此可不用使用抗生素。同时,也应让病人知道,一些特定的细菌感染即使不适用抗生素也可以自愈。当向其解释为何不使用抗生素时,应向其说明出现症状时如何解决,这些将于病人的就诊满意度相关联。另外,针对那些希望使用抗生素,但未向其提供抗生素的病人,建议在其病情恶化或未见明显改善时及时寻求医疗服务也会提高其就诊满意度。
l 教育病人使用抗生素治疗的潜在危害。潜在的危害包括普通的副反应以及偶发的严重副反应,如鼻塞、腹泻、艰难梭菌感染,过敏反应,以及其他严重反应等。特别强调的是,应向患儿的父母告知抗生素相关的可能不良反应。另外,越来越多的证据表明,通过扰乱儿童的微生物菌群,在幼儿或儿童时期使用抗生素与过敏、传染病和自免疫疾病有关联。
l 向病人提供健康教育资料。这些资料可包括抗生素合理使用的信息,抗生素的可能严重药物不良反应,以及常见感染如何缓解症状等。常见感染的症状管理方面的资料可见(http://www.cdc.gov/getsmart)
门诊和机构的负责人可通过采取以下至少一项措施来向临床医生提供健康教育,确保其方便向相关专家咨询:
l 提供面对面的教育培训。这些培训可由其同事、同道或意见领袖来开展。
l 向临床医生提供继续教育培训机会。继续教育培训内容应重点关注抗生素的合理使用,严重药物不良反应,以及沟通技巧等。尤为重要的是,针对临床医生的沟通技巧培训应包括如何评价病人的预期,讨论抗生素治疗的优劣,当病情恶化或无效时该如何寻求医疗服务,以及评价病人对相关信息的理解。
l 确保医生及时与相关专家进行沟通。专业人士包括药学家或医学助理,他们可以协助临床医生在需要特殊医疗服务时做出正确的医疗决策。如,在医院内,进行过传染病相关知识培训的药剂师一直是抗生素管理项目的重要成员,这些药剂师可有效改善病人以后,且可以为医院节约医疗费用。不同医疗机构其所需专业人士也有所不同,应根据本机构的实际情况进行配备。
未来发展方向
门诊抗生素管理的核心策略为改善抗生素的使用提供了构架。门诊医疗服务的日益复杂也需要更加灵活的管理方式。
急性呼吸道感染是门诊抗生素管理的关注重点,其主要原因是其更倾向于使用抗生素。但其他领域也要多加关注,如急救操作,牙科预防,泌尿生殖系统感染,皮肤及软组织感染,以及慢阻肺等。
总结
虽然核心策略为门诊的抗生素管理提供了很好的框架,但要落实这些政策更需要不懈的努力。
致谢(略)
参考文献(略)
查看全部
D.B.L.
2016-11-18
以下附上内容:
门诊抗生素管理的核心策略
2016年11月11日
概述
本次发布的门诊抗生素管理的核心策略旨在为提供抗生素治疗的门诊医生和机构提供抗生素管理的框架,作为其他医疗环境抗生素管理的有效补充。2014年和2015年,美国CDC分别发布了医院抗生素管理项目的核心策略和家庭护理抗生素管理的核心策略。加强抗生素管理即是衡量和改善医生开具抗生素和病人使用抗生素方面所做的努力。改善抗生素处方包括采取有效策略修订开具处方的实践,确保其遵循循证证据开展诊断与管理。
四项核心措施包括政府或领导承诺,政策实施的具体行动,追踪和报告,以及教育培训。门诊医生和机构领导可通过实施至少一项旨在改善抗生素处方开具实践的政策或措施来达到承诺的目的。医生和门诊领导可以追踪抗生素处方开具的情况,且定期向临床医生反馈信息。医生要向病人及其家属提供抗生素合理使用方面的教育材料。最后,门诊的领导要为临床医生提供旨在改善抗生素处方开具实践的教育培训,同时为其提供可供咨询的专家。建立一套有效的抗生素管理干预策略既可保护门诊病人,也可改善临床结局。
简介
抗生素耐药目前给美国的公共卫生构成了严重威胁,美国每年约200万人因抗生素耐药而感染,其中23000人死亡。虽然抗生素是现代医药中用于挽救生命的重要药物,但由于一些病原体对一线抗生素耐药也不得不寻求替代抗生素进行治疗,增加了相关费用,也增加了药物毒性。抗生素耐药引起的感染除了可以增加医院费用外,更重要的是提高了感染率和死亡率。引起细菌耐药的最重要的危险因素是不合理的使用抗生素。门诊所开具的抗生素中约一半是不合理的,包括抗生素的选择不合理,剂量不合理,用药时间不合理以及不必要的抗生素使用。在美国约30%门诊抗生素是没有必要的。
抗生素管理是为了衡量抗生素使用情况;为了改善临床医生开具抗生素,以及病人使用抗生素行为,以确保抗生素只有在必须情况下使用;为了减少因误诊或延迟诊断而减少抗生素使用;以及确保抗生素使用时,正确选择抗生素、抗生素剂量、及其使用时间。凡是需要使用抗生素的地方,都可以应用抗生素管理策略,目前抗生素的管理仍是保护病人安全和减缓抗生素耐药的重要举措。抗生素管理的目标是尽可能加大抗生素治疗的效用,减少对个人和社区的危害。
背景
改善抗生素在医疗机构中的使用情况是抗击抗生素耐药菌的重要步骤。在美国约60%的抗生素相关费用与门诊相关诊疗服务相关。在其他发达国家,约80-90%的抗生素使用集中于门诊病人。2013年,美国约2.69亿张抗生素处方来自门诊药房。在门诊,约20%的儿童和10%的成人开具了抗生素处方。抗生素引起的并发症从出疹、腹泻,到不常见的严重不良反应,如严重过敏反应。这些严重的药物不良反应导致每年约143000次急诊就诊,浪费了额外的医疗资源。抗生素治疗是艰难梭菌感染的最重要的危险因素。2011年,在美国约有453000例艰难梭菌感染病例,其中三分之一属于社区相关感染。高达35%的成人和70%的儿童的艰难梭菌感染是社区相关的。一项研究显示门诊抗生素使用每减少10%,社区相关的艰难梭菌感染可减少17%。通过减少不必要的抗生素使用,加强抗生素管理可防止因抗生素使用而导致的可避免的严重不良事件的发生。
2014年和2015年,美国CDC分别发布了《医院抗生素管理项目的核心策略》和《家庭护理抗生素管理的核心策略》。本次制定的《门诊抗生素管理的核心策略》,为门诊部门抗生素管理提供了技术指导,也适用于那些致力于改善门诊抗生素使用行为的机构。本策略的适用人群包括所有参与门诊诊疗工作的医务人员。(下略)
方法(略)
门诊抗生素管理的核心策略
门诊抗生素管理的核心策略遵循并概括于一份临床医生使用的清单(图1)和机构使用的清单(图2)。
l 承诺:恪尽职守、履行职责,优化抗生素使用规则,保护病人健康。
l 制定政策,采取措施:至少制定一项政策或采取一项措施以改善抗生素使用情况,评估政策或措施是否落实到位,并及时根据实际情况进行修订。
l 追踪与报告:加强对抗生素处方开具的监管,并定期向临床医生进行反馈,或者让临床医生自我管理其抗生素处方开具的相关行为。
l 教育与专业技能:向临床医生和病人提供抗生素使用方面的相关教育资料,并确保其可随时向相关专家咨询抗生素使用方面的专业知识。
承诺:
参与医疗救治的所有成员均承诺合理使用抗生素,且积极参与抗生素的科学管理中来,是改善抗生素使用情况的关键。所有参与病人诊疗服务的人员,不管是直接参与还是间接参与,都要作为抗生素管理的一部分。任何医生在遇到病人时都能有效地使用抗生素。临床医生可通过以下措施加强抗生素的合理使用:
l 以书面的形式向公众承诺加强抗生素的管理。如,自从医生在其检查室内张贴了一份关于承诺合理使用抗生素的海报后,因急性呼吸道感染而乱用抗生素的现象减少。这种方法也可供医生与病人沟通抗生素合理使用时参考。
门诊诊所和医疗机构的领导可通过以下措施来推动抗生素的合理使用:
l 指定一名管理者负责机构内的抗生素管理相关工作。在医院的抗生素管理项目中,一项推荐措施即是指定一名专门负责抗生素管理的人员,且该人员要对机构负责人负责,同样的,该项措施也适用于门诊。
l 机构内的岗位描述或工作评价标准中纳入抗生素管理相关职责。以列表的方式将医疗主任、护士长及其他管理人员的职责一一列举,也可确保工作人员有足够时间和资源去履行管理职责。虽然目前在门诊尚缺乏足够证据,但该领导支持形式对于抗生素管理十分重要。
l 保持与诊室所有工作人员的密切沟通,设定病人的期望值。病人因急性疾病就诊并不一定非得要使用抗生素。门诊的所有工作人员(包括行政管理人员、医疗助理、护士、教授、医疗主任)在与病人沟通抗生素使用的指征时,尽可能使用一致的信息可有效改善抗生素的使用情况。
制定政策,采取措施:
门诊医生和诊所负责人可通过制定政策和采取干预措施以推动抗生素的合理使用。制定合适的目标,并逐步去实现可以适应政策和措施的变化,而不至于让员工感觉无法接收。同其他提高质量的方法一样,对制定的政策和采取的措施及时评估和修订也是改善抗生素使用实践的关键。从实用性、可接受程度、可利用资源以及可预期的阻碍等方面优化干预措施十分重要。采取行动将政策和实践转化为可衡量的结果十分必要。
临床医生可通过采取以下至少一项措施来改善抗生素的使用:
l 采取循证的诊断标准和治疗建议。如果可能,这些标准和建议应基于国家或地方的可针对当地易感病原体的临床实践指南。如可采纳美国儿科学院和美国感染病协会的临床实践指南中的相关建议。
l 如果可行,可“延迟抗生素治疗”或“留观”。延迟抗生素治疗可适用于那些在不进行治疗的情况下可自行缓解,但在病情未改善时,使用抗生素仍起效的情形(如急性鼻窦炎或轻型急性耳炎)。临床医生可给病人或病人父母开具一份“延期”处方,并向其提供相关说明,告知病人当约定时间一过,便可根据处方取药;或者当症状加重或未见改善时,指导病人打电话或回诊室开具处方。“留观”意味着当病人症状加重或未见改善时,在随访过程中应有明晰的计划向病人提供缓解其症状的措施。“留观”和“延迟抗生素治疗”都是基于循证依据的措施,当参照临床实践指南时,可安全地减少抗生素的使用。
门诊和医院领导可基于已有的标准或国家临床实践指南,采取以下至少一项措施来改善抗生素的使用:
l 向临床医生提供关于提高沟通技巧的培训。沟通技巧培训可从病人关注的抗生素治疗的预后及其优劣方面;自限情形的管理方面;以及医生关注的在接诊病人时如何管理好病人合理使用抗生素。
l 要求在病历中详细写明使用非推荐抗生素的理由。该项技术通过让临床医生在病历中对其使用抗生素的决定负责的方式有效降低了抗生素的不合理使用。
l 为临床决策提供支持。在临床路径中,提供电子或纸质形式的临床决策支持,可提高诊断,并有效管理常见疾病。(如健康成人的急性支气管炎不建议使用抗生素)
l 通过建立或使用电话咨询中心、护士热线或药师咨询热线作为分诊的前沿阵地,以减少不必要的门诊探访。这些资源可用于减少那些不需要门诊探视的情形,如普通感冒。
追踪和报告
追踪和报告(也称为督查和反馈)临床医生的抗生素使用情况, 可指导临床实践,同时也可用于评估改善抗生素使用的效果。当建立抗生素使用的追踪和报告系统时,要确定在什么水平层面上追踪和报告抗生素的使用(如医生的个体层面还是机构的整体层面),追踪和报告的结局,以及如何获取相关数据等。数据来源可能包括与抗生素使用相关的自动从电子病历中抽取信息,人工定期回顾病历,或已有用于质量评估的性能数据等。可从医生个体层面或医疗机构整体层面进行数据分析。建议尽可能从医生个体层面追踪其抗生素的使用情况。个体化的抗生素使用情况反馈是一项推动其遵从基于循证的指南的有效方法。有效的反馈包括该名医生的抗生素使用情况与其他同事进行比较,尤其是与那些抗生素使用规范或严格基于循证依据的同事(前10%)进行比较。反过来讲,医生关于抗生素管理方面的反馈也可以协助修订相关策略,且提高该项管理措施的可接受度。另外,一项研究也表明,向临床医生通报其比其他同事使用了多于80%的抗生素也可以有效减少整体的抗生素使用率。
针对高度关注的疾病开展抗生素使用的追踪和报告,可评估抗生素是否适用于已有临床诊断,是否在下抗生素治疗的诊断前符合了诊断标准,是否所选抗生素是推荐的抗生素,以及是否抗生素剂量和使用时间正确。门诊医生和诊室负责人可基于已有时机选取相关结局进行追踪和报告,以改善其临床实践。医疗机构可通过追踪高度关注的疾病(可确定为时机数)来提高临床医生依据最佳临床实践和临床实践指南使用抗生素的依从性(box2框图2)。如急性支气管炎是一种普通疾病,国家临床实践指南中并未推荐使用抗生素治疗,但临床上通常情况下都会使用抗生素治疗。因此,门诊负责人可以反馈每名医生在接诊急性支气管炎病人使用抗生素治疗的比例,并将其与其他同事使用抗生素的比例进行比较。这种针对特定疾病的配对追踪和报告的方式可有效减少抗生素的使用,且改善抗生素的不合理使用。
医疗机构也可追踪医生门诊病人中使用抗生素的比例(如某医生所有抗生素的数量/某医生所有门诊病人数量)。向临床医生提供这些个性化的数据,并将其与其他同事进行比较可以有效减少抗生素的使用,且可以降低医生因诊断编码方面不同而带来的影响。当一名医生通过篡改诊断编码来满足其使用抗生素的目的时,临床上称之为“诊断转移”,如,当一名病人罹患急性支气管炎时(无需抗生素),医生可能会将其疾病编码记录为肺炎(需要抗生素)。当仅仅追踪和报告一项高度关注的疾病时(如急性支气管炎),“诊断转移”的问题可以避免,但当追踪所有门诊病人比例时,该比例并不会受“诊断转移”的影响。然而,当使用矩阵对抗生素的使用进行比较时,由于医生可能使用抗生素治疗病人的其他并发症,因此应考虑医生接诊的病人间可比性(如某医生比其他医生接诊了更多的具有免疫抑制的病人)。
某些医疗机构可以追踪和报告抗生素使用的并发症(如艰难梭菌感染,药物交叉反应,药物不良反应等),以及门诊常见细菌病原体的抗生素耐药趋势。在个体或诊所层面,太小的样本量可能会使得这些测量结果不可信或无效。在此情形下,通过调查艰难梭菌感染来评估急诊情况与抗生素使用之间的关联可作为预测可能的严重药物不良反应的标志物。
临床医生和诊室负责人都要参与抗生素的管理。临床医生可通过采取以下至少一项措施来追踪和报告其抗生素使用情况。
l 自我评价抗生素使用情况。临床医生可通过自我评价的方式,确保其抗生素的使用遵循遵循最新的循证依据和临床实践指南。
l 通过参与继续教育培训和质量提高活动以追踪和改善其抗生素的使用。
门诊或机构负责人应至少做到以下其中一条:
l 至少建立一套抗生素使用的追踪和报告系统。追踪和报告的结局包括高度关注的疾病,使用抗生素的门诊病人的比例,抗生素使用的并发症和抗生素耐药趋势等。系统可分为医生个体层面和机构的整体层面。
l 评价和分享来自卫生服务计划和资助者关于抗生素使用方面的质量测量和既定目标的相关内容。目前在美国,“抗击抗生素耐药细菌的国家战略”旨在到2020年,针对监测的特定疾病,其门诊的抗生素不合理使用率降低50%。目前HEDIS监测的内容包括:儿童咽炎的正确检查方面的质量测量,上呼吸道感染的儿童的合理治疗,以及急性支气管炎成年病人避免使用抗生素等。
教育与专业技能
病人和医生都应接受抗生素合理使用方面的教育培训。针对病人及其家属的健康教育可提高其意识,并最大可能的改善其抗生素的合理使用。针对医生和诊所工作人员的培训可强化抗生素的合理使用,且提高医疗服务质量。门诊医生知识的缺乏很少能成为医生使用抗生素的障碍。针对临床医生,通常有效的健康教育包括既要及时回顾抗生素合理使用的相关指南,也要强调影响临床医生抗生素使用的社会心理压力(如临床医生考虑病人的需求)。方便与同事沟通,以及方便向相关专家咨询也是改善抗生素使用的宝贵资源。
临床医生可通过采取以下至少一项措施来向病人及其家属开展抗生素合理使用方面的健康教育:
l 采取有效的沟通策略来说服病人何时使用抗生素。如,应让病人知道,当病人是病毒感染时,使用抗生素无效,因此可不用使用抗生素。同时,也应让病人知道,一些特定的细菌感染即使不适用抗生素也可以自愈。当向其解释为何不使用抗生素时,应向其说明出现症状时如何解决,这些将于病人的就诊满意度相关联。另外,针对那些希望使用抗生素,但未向其提供抗生素的病人,建议在其病情恶化或未见明显改善时及时寻求医疗服务也会提高其就诊满意度。
l 教育病人使用抗生素治疗的潜在危害。潜在的危害包括普通的副反应以及偶发的严重副反应,如鼻塞、腹泻、艰难梭菌感染,过敏反应,以及其他严重反应等。特别强调的是,应向患儿的父母告知抗生素相关的可能不良反应。另外,越来越多的证据表明,通过扰乱儿童的微生物菌群,在幼儿或儿童时期使用抗生素与过敏、传染病和自免疫疾病有关联。
l 向病人提供健康教育资料。这些资料可包括抗生素合理使用的信息,抗生素的可能严重药物不良反应,以及常见感染如何缓解症状等。常见感染的症状管理方面的资料可见(http://www.cdc.gov/getsmart)
门诊和机构的负责人可通过采取以下至少一项措施来向临床医生提供健康教育,确保其方便向相关专家咨询:
l 提供面对面的教育培训。这些培训可由其同事、同道或意见领袖来开展。
l 向临床医生提供继续教育培训机会。继续教育培训内容应重点关注抗生素的合理使用,严重药物不良反应,以及沟通技巧等。尤为重要的是,针对临床医生的沟通技巧培训应包括如何评价病人的预期,讨论抗生素治疗的优劣,当病情恶化或无效时该如何寻求医疗服务,以及评价病人对相关信息的理解。
l 确保医生及时与相关专家进行沟通。专业人士包括药学家或医学助理,他们可以协助临床医生在需要特殊医疗服务时做出正确的医疗决策。如,在医院内,进行过传染病相关知识培训的药剂师一直是抗生素管理项目的重要成员,这些药剂师可有效改善病人以后,且可以为医院节约医疗费用。不同医疗机构其所需专业人士也有所不同,应根据本机构的实际情况进行配备。
未来发展方向
门诊抗生素管理的核心策略为改善抗生素的使用提供了构架。门诊医疗服务的日益复杂也需要更加灵活的管理方式。
急性呼吸道感染是门诊抗生素管理的关注重点,其主要原因是其更倾向于使用抗生素。但其他领域也要多加关注,如急救操作,牙科预防,泌尿生殖系统感染,皮肤及软组织感染,以及慢阻肺等。
总结
虽然核心策略为门诊的抗生素管理提供了很好的框架,但要落实这些政策更需要不懈的努力。
致谢(略)
参考文献(略)
借助完善的医院AMS优化抗生素合理应用俞云松
默认分类 • dearhang 发表了文章 • 0 个评论 • 252 次浏览 • 2017-01-04 16:34
浙江大学医学院附属邵逸夫医院俞云松教授
借助完善的医院AMS优化抗生素合理应用
【外国指南】英国国家卫生与临床优化研究所:抗菌药物管理
默认分类 • dearhang 发表了文章 • 0 个评论 • 283 次浏览 • 2017-01-04 16:33
北京IDSC会议:抗菌药物超适应症专家共识
默认分类 • dearhang 发表了文章 • 0 个评论 • 331 次浏览 • 2017-01-04 16:32
有了专家共识可以指导我们使用抗菌药物。
有了专家共识可以指导我们使用抗菌药物。
抗生素滥用”这一世界难题如何应对?
默认分类 • dearhang 发表了文章 • 0 个评论 • 269 次浏览 • 2017-01-04 16:31
近日哥德堡大学一项“北京雾霾的空气中含有平均60多种耐药基因,我们将因此失去可最后求助的抗生素“的研究近期引发公众关注。
其实,当前,细菌耐药是世界各国共同面临的问题,并已成为全球公共健康领域的一项重大挑战。在近日举行的全球健康促进大会上,国家卫生计生委宣传司司长毛群安针对抗生素滥用问题进行了回答。在接下来的“抗生素耐药性”平行论坛上,多国官员也共同讨论采取跨部门的措施,解决抗生素滥用和耐药性问题。
发布会上,毛群安提到,抗生素使用的问题,不仅是卫生领域,也是全球、全社会关注的重大公共卫生问题。国家卫生计生委对于抗生素使用的控制问题高度重视,卫计委对于医院和医务人员正确使用抗生素制定了一系列的管理规定。
细菌耐药性威胁重重
抗生素滥用问题由于常常被提起而易忽视其巨大的威胁。超级细菌作为一个名词也并不陌生。对于抗生素的耐药性,大部分人没有意识到他的可怕,往往认为由于一个人滥用抗生素,最终将导致他自己没有更有效的药物用于治疗。但事实上情况更严重,不是简单的人体对抗生素产生耐药性,而是人体内的细菌产生了耐药性,可怕的是有了耐药性的细菌会传播。这就意味着你没用过抗生素,但是也面临着耐抗生素细菌的感染。
英国Jim O’Neill爵士发表的《全球抗生素耐药回顾:报告及建议》中指出,如果不采取行之有效的措施,到了2050年,超级细菌将每3秒杀死1个人,全球每年将有1000万人死于耐药性感染。
针对抗生素滥用,全球各方也采取了诸多行动,2011年,世界卫生组织提出“抵制耐药性——今天不采取行动,明天就无药可用”;2012年我国实施了《抗菌药物临床应用管理办法》被称之为史上“最严限抗令”;2015年世界卫生大会审议通过了控制控制细菌耐药性全球行动计划;2016年举行的G20杭州峰会和第71届联合国大会,也将细菌耐药性问题列为议题进行讨论,并作出相关决议。
抗生素滥用是国际问题
加强抗菌药物科学管理、减缓细菌耐药越来越成为全球共同关注的、非常紧迫的工作之一。
斐济健康与医疗服务部部长罗茜·索菲亚·阿克巴尔表示,斐济政府的第一个目标是提高抗生素耐药的问题的认识,意识到问题的严重性,加强监督,控制感染,优化抗生素在动物和人体的滥用。政府也制定了跨部门的抗生素耐药治理计划,重点关注农业和渔业抗生素滥用等问题。
据联合国粮农组织动物健康部高级职员Batinka de Balogh介绍,动物中抗生素滥用现象同样严重,动物产品的增长也导致了抗生素的大量应用。饲料里添加抗生素既能促生长又能防疾病,而动物摄入的抗生素50%通过粪便排出。这些现象除了发生在动物身上,还有陪伴动物,例如宠物。有些领域,相应法律法规没有跟上,甚至还是法律盲区。动物产品、农产品生产企业必须参与抗生素治理当中,多部门合作。
Batinka提到动物抗生素的滥用,不得不提一下多粘菌素——这个抗生素古老但是却便宜,因此被中国等国家添加到动物饲料中,以生产出更便宜的猪肉和其他肉类。
全球医药网络执行董事Mirfin Mpundu 提到,干预是提高抗生素可获得性的门槛,一方面推动抗生素滥用的监控,另一方面要创新。
新药研发迫在眉睫
随着抗生素在疾病治疗中的使用,细菌和病毒在不断进行自我“完善”,变得对药物更加耐受,最终出现超级病菌。抗生素研发一直在与细菌和病毒的进化赛跑,红霉素于1953年上市,15年后发现耐药菌;庆大霉素研制于1967年,12年后发现耐药菌; 2003年,达托霉素进入临床使用,1年后就发现耐药菌。目前,细菌的进化速度超过我们调整抗生素的速度。
抗药性出现得越来越快,但是新抗生素的研发却并不乐观,由于药物开发昂贵回报低下,不少药厂决定不再研发新的抗生素。当今全球市场上,75%的抗生素是1970年之前开发的。全世界最大的前18家制药公司,已经有15家完全放弃了抗生素市场。市面上80%的抗生素研发都是由小公司在推动。
FDA的对抗生素的严厉监管也让抗生素的研发雪上加霜,在1980年代,4年时间就通过了19种抗生素,2000年之后的14年间只有13种抗生素获得通过。而能否最终上市还需要等待。
随着有效的抗生素越来越少,新抗生素不仅收到重视也受到高度管制,严格限制使用条件,不到万不得已绝不会大规模投入使用,这也降低了制药公司的研发积极性。
与药企的冷静形成反差的是巨大的抗生素市场,据中康CMH监测,2015年我国全身性抗细菌药市场规模达到2119亿元,其中,抗生素市场规模1861亿元,同比增长8.4%,而同期全国药品市场规模的增速仅有7.6%。不知道巨大的市场能否换回大药厂研发的信心。 查看全部
近日哥德堡大学一项“北京雾霾的空气中含有平均60多种耐药基因,我们将因此失去可最后求助的抗生素“的研究近期引发公众关注。
其实,当前,细菌耐药是世界各国共同面临的问题,并已成为全球公共健康领域的一项重大挑战。在近日举行的全球健康促进大会上,国家卫生计生委宣传司司长毛群安针对抗生素滥用问题进行了回答。在接下来的“抗生素耐药性”平行论坛上,多国官员也共同讨论采取跨部门的措施,解决抗生素滥用和耐药性问题。
发布会上,毛群安提到,抗生素使用的问题,不仅是卫生领域,也是全球、全社会关注的重大公共卫生问题。国家卫生计生委对于抗生素使用的控制问题高度重视,卫计委对于医院和医务人员正确使用抗生素制定了一系列的管理规定。
细菌耐药性威胁重重
抗生素滥用问题由于常常被提起而易忽视其巨大的威胁。超级细菌作为一个名词也并不陌生。对于抗生素的耐药性,大部分人没有意识到他的可怕,往往认为由于一个人滥用抗生素,最终将导致他自己没有更有效的药物用于治疗。但事实上情况更严重,不是简单的人体对抗生素产生耐药性,而是人体内的细菌产生了耐药性,可怕的是有了耐药性的细菌会传播。这就意味着你没用过抗生素,但是也面临着耐抗生素细菌的感染。
英国Jim O’Neill爵士发表的《全球抗生素耐药回顾:报告及建议》中指出,如果不采取行之有效的措施,到了2050年,超级细菌将每3秒杀死1个人,全球每年将有1000万人死于耐药性感染。
针对抗生素滥用,全球各方也采取了诸多行动,2011年,世界卫生组织提出“抵制耐药性——今天不采取行动,明天就无药可用”;2012年我国实施了《抗菌药物临床应用管理办法》被称之为史上“最严限抗令”;2015年世界卫生大会审议通过了控制控制细菌耐药性全球行动计划;2016年举行的G20杭州峰会和第71届联合国大会,也将细菌耐药性问题列为议题进行讨论,并作出相关决议。
抗生素滥用是国际问题
加强抗菌药物科学管理、减缓细菌耐药越来越成为全球共同关注的、非常紧迫的工作之一。
斐济健康与医疗服务部部长罗茜·索菲亚·阿克巴尔表示,斐济政府的第一个目标是提高抗生素耐药的问题的认识,意识到问题的严重性,加强监督,控制感染,优化抗生素在动物和人体的滥用。政府也制定了跨部门的抗生素耐药治理计划,重点关注农业和渔业抗生素滥用等问题。
据联合国粮农组织动物健康部高级职员Batinka de Balogh介绍,动物中抗生素滥用现象同样严重,动物产品的增长也导致了抗生素的大量应用。饲料里添加抗生素既能促生长又能防疾病,而动物摄入的抗生素50%通过粪便排出。这些现象除了发生在动物身上,还有陪伴动物,例如宠物。有些领域,相应法律法规没有跟上,甚至还是法律盲区。动物产品、农产品生产企业必须参与抗生素治理当中,多部门合作。
Batinka提到动物抗生素的滥用,不得不提一下多粘菌素——这个抗生素古老但是却便宜,因此被中国等国家添加到动物饲料中,以生产出更便宜的猪肉和其他肉类。
全球医药网络执行董事Mirfin Mpundu 提到,干预是提高抗生素可获得性的门槛,一方面推动抗生素滥用的监控,另一方面要创新。
新药研发迫在眉睫
随着抗生素在疾病治疗中的使用,细菌和病毒在不断进行自我“完善”,变得对药物更加耐受,最终出现超级病菌。抗生素研发一直在与细菌和病毒的进化赛跑,红霉素于1953年上市,15年后发现耐药菌;庆大霉素研制于1967年,12年后发现耐药菌; 2003年,达托霉素进入临床使用,1年后就发现耐药菌。目前,细菌的进化速度超过我们调整抗生素的速度。
抗药性出现得越来越快,但是新抗生素的研发却并不乐观,由于药物开发昂贵回报低下,不少药厂决定不再研发新的抗生素。当今全球市场上,75%的抗生素是1970年之前开发的。全世界最大的前18家制药公司,已经有15家完全放弃了抗生素市场。市面上80%的抗生素研发都是由小公司在推动。
FDA的对抗生素的严厉监管也让抗生素的研发雪上加霜,在1980年代,4年时间就通过了19种抗生素,2000年之后的14年间只有13种抗生素获得通过。而能否最终上市还需要等待。
随着有效的抗生素越来越少,新抗生素不仅收到重视也受到高度管制,严格限制使用条件,不到万不得已绝不会大规模投入使用,这也降低了制药公司的研发积极性。
与药企的冷静形成反差的是巨大的抗生素市场,据中康CMH监测,2015年我国全身性抗细菌药市场规模达到2119亿元,其中,抗生素市场规模1861亿元,同比增长8.4%,而同期全国药品市场规模的增速仅有7.6%。不知道巨大的市场能否换回大药厂研发的信心。
英国一项抗生素调研数据表明英国抗生素处方量大幅下降
默认分类 • dearhang 发表了文章 • 0 个评论 • 277 次浏览 • 2017-01-04 16:45
来源:生物谷 2016-11-18
2016年11月18日讯 /生物谷BIOON/ --由英国抗生素调研小组和EXASOL开展的调研发现,因季节性变化产生的处方率在仅仅一年的时间里已经缩减了一半,这表明削减冬季病毒感冒抗生素使用量的行动已经取得成效。
然而,该慈善机构强调全国范围内抗生素的处方量在仍存显著的区域差异:在英格兰326个区有37个区的抗生素处方量在上升。这提示削减抗生素使用量的行动还存在很大的空间
英国抗生素研究中心首席执行官Colin Garner教授表示,耐药性的持续增加致使需要更多的投资来研发新型抗生素。从一个阶段进入到下一个阶段的研究需要追加55万英镑克服细菌的耐药性。
英国皇家家庭医师学院院长Maureen Baker教授表示,抗生素的持续耐药毫无疑问是我们全球所面临的巨大挑战之一。我们的团队在遏制这种危险的趋势中将持续发挥巨大的作用。Maureen Baker教授对抗生素处方量的调研结果评论到,抗生素处方量的区域差异以及与贫困地区的联系并不令人十分惊讶,而且也不一定能表明是处方不当所致。这也许是受很多人口因素方面的影响,例如当地居民的年龄、易感染、长期患病的几率等,这些因素通常在贫困地区影响更普遍 查看全部
来源:生物谷 2016-11-18
2016年11月18日讯 /生物谷BIOON/ --由英国抗生素调研小组和EXASOL开展的调研发现,因季节性变化产生的处方率在仅仅一年的时间里已经缩减了一半,这表明削减冬季病毒感冒抗生素使用量的行动已经取得成效。
然而,该慈善机构强调全国范围内抗生素的处方量在仍存显著的区域差异:在英格兰326个区有37个区的抗生素处方量在上升。这提示削减抗生素使用量的行动还存在很大的空间
英国抗生素研究中心首席执行官Colin Garner教授表示,耐药性的持续增加致使需要更多的投资来研发新型抗生素。从一个阶段进入到下一个阶段的研究需要追加55万英镑克服细菌的耐药性。
英国皇家家庭医师学院院长Maureen Baker教授表示,抗生素的持续耐药毫无疑问是我们全球所面临的巨大挑战之一。我们的团队在遏制这种危险的趋势中将持续发挥巨大的作用。Maureen Baker教授对抗生素处方量的调研结果评论到,抗生素处方量的区域差异以及与贫困地区的联系并不令人十分惊讶,而且也不一定能表明是处方不当所致。这也许是受很多人口因素方面的影响,例如当地居民的年龄、易感染、长期患病的几率等,这些因素通常在贫困地区影响更普遍
《Lancet Infect Dis》中国发起抗击细菌耐药国家行动
默认分类 • dearhang 发表了文章 • 0 个评论 • 253 次浏览 • 2017-01-04 16:45
China's national plan to combat antimicrobial resistance
来源:Lancet Infect Dis 2016-11-14 11:42点击次数:420发表评论
中国政府最近宣布了一项《遏制细菌耐药国家行动计划(2016-2020年)》(以下简称《行动计划》,NAP)。鉴于当前全球细菌耐药性的现状,中国遏制细菌耐药国家行动计划的内容,引起了整个公共卫生界的重视。
细菌耐药已成为严重的国际公共卫生危机问题,也是许多高级政治会议讨论的常见话题。在中国,多重耐药细菌较为流行、细菌耐药影响较大,且作为人口众多的发展中国家,细菌耐药负担较重,因此更应积极参与全球遏制细菌耐药的工作。2011-2013年,中国在全国医疗保健机构开展了运动,旨在促进具有实效的抗菌药物之合理使用。2015年,中国国家主席习近平和英国首相卡梅伦签署了一项关于建立遏制细菌耐药的双边协议。
近日,中国浙江大学医学院第一附属医院Xiao Y 教授对中国《行动计划》内容进行了归纳分析,旨在呼吁全球公共卫生界重视和学习。
第一,该《行动计划》要求从国家层面协调众多部门。该计划由国家卫生和计划生育委员会及14个部门联合制定,这14个部门均参与了抗菌药物和细菌耐药的调控,如抗菌药物研发、注册、批准、生产、流通以及使用等,各司其职。
第二,该《行动计划》要求联合卫生部、农业部以及环保部门,全面贯彻健康理念。该计划详细阐述了如何遏制与细菌耐药发展和传播相关的所有因素,尤其针对抗菌药物在医疗保健及农业中的应用。
第三,该《行动计划》要求投入大量的资金、建设新的设施、改善监视以及创造出新的科学研究。该《行动计划》强调不仅要进行基础研究,还需研发出控制细菌耐药性的新技术。
第四,该《行动计划》提出了明确的5年工作目标。其中一个目标是争取研发上市几种新型抗菌药物,以及5-10项创新诊断技术。另一个目标是扭转细菌耐药在医疗保健和畜牧业中日渐盛行的趋势。
第五,该《行动计划》要求积极建立国际合作,努力遏制细菌耐药性。中国政府将积极参与国际计划和活动,并将向有需要的国家和地区提供支持。
中国《行动计划》是一项全面计划且设有明确的工作目标,然而鉴于控制细菌耐药性的固有复杂性,在实施过程中可能会面临巨大挑战。尽管面临巨大挑战,中国《行动计划》仍有望对当地和全球的公共卫生产生实质性影响。
参考文献:
Lancet Infect Dis. 2016 Nov;16(11):1216-1218. doi: 10.1016/S1473-3099(16)30388-7. 查看全部
China's national plan to combat antimicrobial resistance
来源:Lancet Infect Dis 2016-11-14 11:42点击次数:420发表评论
中国政府最近宣布了一项《遏制细菌耐药国家行动计划(2016-2020年)》(以下简称《行动计划》,NAP)。鉴于当前全球细菌耐药性的现状,中国遏制细菌耐药国家行动计划的内容,引起了整个公共卫生界的重视。
细菌耐药已成为严重的国际公共卫生危机问题,也是许多高级政治会议讨论的常见话题。在中国,多重耐药细菌较为流行、细菌耐药影响较大,且作为人口众多的发展中国家,细菌耐药负担较重,因此更应积极参与全球遏制细菌耐药的工作。2011-2013年,中国在全国医疗保健机构开展了运动,旨在促进具有实效的抗菌药物之合理使用。2015年,中国国家主席习近平和英国首相卡梅伦签署了一项关于建立遏制细菌耐药的双边协议。
近日,中国浙江大学医学院第一附属医院Xiao Y 教授对中国《行动计划》内容进行了归纳分析,旨在呼吁全球公共卫生界重视和学习。
第一,该《行动计划》要求从国家层面协调众多部门。该计划由国家卫生和计划生育委员会及14个部门联合制定,这14个部门均参与了抗菌药物和细菌耐药的调控,如抗菌药物研发、注册、批准、生产、流通以及使用等,各司其职。
第二,该《行动计划》要求联合卫生部、农业部以及环保部门,全面贯彻健康理念。该计划详细阐述了如何遏制与细菌耐药发展和传播相关的所有因素,尤其针对抗菌药物在医疗保健及农业中的应用。
第三,该《行动计划》要求投入大量的资金、建设新的设施、改善监视以及创造出新的科学研究。该《行动计划》强调不仅要进行基础研究,还需研发出控制细菌耐药性的新技术。
第四,该《行动计划》提出了明确的5年工作目标。其中一个目标是争取研发上市几种新型抗菌药物,以及5-10项创新诊断技术。另一个目标是扭转细菌耐药在医疗保健和畜牧业中日渐盛行的趋势。
第五,该《行动计划》要求积极建立国际合作,努力遏制细菌耐药性。中国政府将积极参与国际计划和活动,并将向有需要的国家和地区提供支持。
中国《行动计划》是一项全面计划且设有明确的工作目标,然而鉴于控制细菌耐药性的固有复杂性,在实施过程中可能会面临巨大挑战。尽管面临巨大挑战,中国《行动计划》仍有望对当地和全球的公共卫生产生实质性影响。
参考文献:
Lancet Infect Dis. 2016 Nov;16(11):1216-1218. doi: 10.1016/S1473-3099(16)30388-7.
江苏省抗菌药物临床应用分级管理目录(2015年版)
默认分类 • dearhang 发表了文章 • 0 个评论 • 274 次浏览 • 2017-01-04 16:42
苏卫办医政〔2015〕6号
各市卫生计生委(卫生局),昆山、泰兴、沭阳县(市)卫生局,省管有关医院:
现将《江苏省抗菌药物临床应用分级管理目录(2015年版)》(以下简称《目录》)印发给你们,请贯彻执行。各医疗机构在确定本单位抗菌药物临床应用分级管理目录时,应本着从严管理的原则,不得自行下调管理级别。
《目录》自2015年3月1日起实施,《江苏省抗菌药物临床应用分级管理目录(2012—2014年版)》同时废止。
江苏省卫生计生委办公室
2015年2月5日
查看全部
2016世界提高抗生素认识周:慎重对待抗生素
默认分类 • dearhang 发表了文章 • 0 个评论 • 274 次浏览 • 2017-01-04 16:40
作者:cath 整理 来源:医学论坛网 日期:2016-11-04
导读
2016年11月4日-20日是世界提高抗生素认识周,活动主题是“慎重对待抗生素”,旨在提高全球对抗生素耐药问题的认识,并鼓励公众、卫生工作者和政策制定者采用最佳做法,避免抗生素耐药的继续发生和扩大。
关键字: 抗生素 | 2016世界提高抗生素认识周
慎重对待抗生素
2016年11月4日-20日是世界提高抗生素认识周,活动主题是“慎重对待抗生素”,旨在提高全球对抗生素耐药问题的认识,并鼓励公众、卫生工作者和政策制定者采用最佳做法,避免抗生素耐药的继续发生和扩大。
活动主题 “慎重对待抗生素”体现了应作为宝贵资源保护抗生素的中心思想。抗生素只能在人类医学或动物医学领域有资格的卫生专业人员开具处方的情况下,才能用于治疗细菌感染。抗生素绝不能与他人共用,也绝不能留存备用。
公众对抗生素耐药性如何理解?
一份新的多国调查显示人们对这一重大公众健康威胁存在困惑,不知道如何能防止其加剧,对抗生素耐药性问题普遍存在误解。抗生素耐药性系指细菌发生变化,对用以治疗由其引起的感染的抗生素产生耐药力。过度使用和滥用抗生素会增加耐药菌的发展。
在12个国家接受调查的约1万人中,几乎三分之二(64%)表示知道抗生素耐药性问题可能影响其自身及家人,但对影响方式和解决办法并不十分清楚。例如,64%答复者认为抗生素可用于治疗感冒和流感,尽管事实上抗生素对病毒毫无作用。接受调查的人中近三分之一(32%)认为一旦感觉好些便可停止服用抗生素,不用完成规定的疗程。
这项多国调查包括14个问题,涉及抗生素的使用,关于抗生素的知识以及对抗生素耐药性的认识,使用了在线和面对面采访的混合方式。调查在12个国家进行,包括:巴巴多斯、中国、埃及、印度、印度尼西亚、墨西哥、尼日利亚、俄罗斯联邦、塞尔维亚、南非、苏丹和越南。其中对中国的调查结果如下:
中国(1002项在线采访)
• 57%答复者报告在过去六个月中服用过抗生素;74%表示药物是由医生或护士处方或提供的;5%表示是从因特网上购买的。
• 半数以上(53%)答复者错误地认为一旦感觉好些后便应停止服用抗生素,而不用完成规定的整个疗程。
• 61%答复者误以为可用抗生素治疗感冒和流感。
• 三分之二(67%)答复者熟悉“抗生素耐药性”这一术语,并且四分之三(75%)表示这是“世界面临的最大问题之一”。
• 83%答复者表示农民应当减少对动物使用抗生素——在接受调查的国家中比例最高。
如何预防和控制抗生素耐药性?
由于抗生素的误用和过度使用,抗生素耐药性出现的速度加快,感染预防和控制也越来越难。全社会各个层面都可以采取行动降低抗生素耐药性的影响并限制其传播。
普通公众应:
• 经常洗手,保持良好卫生习惯,避免密切接触病人并及时接种所需疫苗来预防感染;
• 仅使用获得认证的卫生专业人员开具的抗生素;
• 始终按照处方全程服药;
• 不使用剩余的抗生素;
• 不与他人共用抗生素。
卫生工作人员和药剂师应:
• 保证手、器具和环境清洁来预防感染;
• 确保病人及时接种所需疫苗;
• 当发生疑似细菌感染时,通过细菌培养和检测进行确认;
• 只有在确实需要时才开具和分发抗生素;
• 在合适疗程开具和分发合适剂量的合适抗生素 查看全部
作者:cath 整理 来源:医学论坛网 日期:2016-11-04
导读
2016年11月4日-20日是世界提高抗生素认识周,活动主题是“慎重对待抗生素”,旨在提高全球对抗生素耐药问题的认识,并鼓励公众、卫生工作者和政策制定者采用最佳做法,避免抗生素耐药的继续发生和扩大。
关键字: 抗生素 | 2016世界提高抗生素认识周
慎重对待抗生素
2016年11月4日-20日是世界提高抗生素认识周,活动主题是“慎重对待抗生素”,旨在提高全球对抗生素耐药问题的认识,并鼓励公众、卫生工作者和政策制定者采用最佳做法,避免抗生素耐药的继续发生和扩大。
活动主题 “慎重对待抗生素”体现了应作为宝贵资源保护抗生素的中心思想。抗生素只能在人类医学或动物医学领域有资格的卫生专业人员开具处方的情况下,才能用于治疗细菌感染。抗生素绝不能与他人共用,也绝不能留存备用。
公众对抗生素耐药性如何理解?
一份新的多国调查显示人们对这一重大公众健康威胁存在困惑,不知道如何能防止其加剧,对抗生素耐药性问题普遍存在误解。抗生素耐药性系指细菌发生变化,对用以治疗由其引起的感染的抗生素产生耐药力。过度使用和滥用抗生素会增加耐药菌的发展。
在12个国家接受调查的约1万人中,几乎三分之二(64%)表示知道抗生素耐药性问题可能影响其自身及家人,但对影响方式和解决办法并不十分清楚。例如,64%答复者认为抗生素可用于治疗感冒和流感,尽管事实上抗生素对病毒毫无作用。接受调查的人中近三分之一(32%)认为一旦感觉好些便可停止服用抗生素,不用完成规定的疗程。
这项多国调查包括14个问题,涉及抗生素的使用,关于抗生素的知识以及对抗生素耐药性的认识,使用了在线和面对面采访的混合方式。调查在12个国家进行,包括:巴巴多斯、中国、埃及、印度、印度尼西亚、墨西哥、尼日利亚、俄罗斯联邦、塞尔维亚、南非、苏丹和越南。其中对中国的调查结果如下:
中国(1002项在线采访)
• 57%答复者报告在过去六个月中服用过抗生素;74%表示药物是由医生或护士处方或提供的;5%表示是从因特网上购买的。
• 半数以上(53%)答复者错误地认为一旦感觉好些后便应停止服用抗生素,而不用完成规定的整个疗程。
• 61%答复者误以为可用抗生素治疗感冒和流感。
• 三分之二(67%)答复者熟悉“抗生素耐药性”这一术语,并且四分之三(75%)表示这是“世界面临的最大问题之一”。
• 83%答复者表示农民应当减少对动物使用抗生素——在接受调查的国家中比例最高。
如何预防和控制抗生素耐药性?
由于抗生素的误用和过度使用,抗生素耐药性出现的速度加快,感染预防和控制也越来越难。全社会各个层面都可以采取行动降低抗生素耐药性的影响并限制其传播。
普通公众应:
• 经常洗手,保持良好卫生习惯,避免密切接触病人并及时接种所需疫苗来预防感染;
• 仅使用获得认证的卫生专业人员开具的抗生素;
• 始终按照处方全程服药;
• 不使用剩余的抗生素;
• 不与他人共用抗生素。
卫生工作人员和药剂师应:
• 保证手、器具和环境清洁来预防感染;
• 确保病人及时接种所需疫苗;
• 当发生疑似细菌感染时,通过细菌培养和检测进行确认;
• 只有在确实需要时才开具和分发抗生素;
• 在合适疗程开具和分发合适剂量的合适抗生素
首届抗菌药物临床应用管理朝阳论坛在京召开
默认分类 • dearhang 发表了文章 • 0 个评论 • 276 次浏览 • 2017-01-04 16:39
时间:2016-11-16 17:58来源:未知 作者:武冬秋
11月12日“首届抗菌药物临床应用管理朝阳论坛”在京举办。本次论坛以“提升抗菌药物临床应用管理能力”为核心,重点探讨管理理论、方法与工作思路,多学科交流实践经验,以专题讲座、经验交流等形式,分享与讨论如何提升医院抗菌药物临床应用管理能力。
11月12日“首届抗菌药物临床应用管理朝阳论坛”在京举办。本次论坛以“提升抗菌药物临床应用管理能力”为核心,重点探讨管理理论、方法与工作思路,多学科交流实践经验,以专题讲座、经验交流等形式,分享与讨论如何提升医院抗菌药物临床应用管理能力。国家卫生计生委医政医管局医疗与护理处李大川处长,北京市卫生计生委药械处岳小林处长,国家卫生计生委医院管理研究所药事管理研究部颜青教授,北京朝阳医院封国生理事长、马迎民副院长等领导出席了大会开幕式。
封国生理事长指出,北京朝阳医院作为北京市首批进行医药分开试点改革的三甲医院,合理用药管理保证了朝阳医院平稳、高效地顺利推进“医药分开”试点改革。与此同时,朝阳医院通过建立健全组织结构,明确职责,多学科协作,多种管理模式并行等多项举措系统有序地落实各项工作,抗菌药物管理取得了一定成效,不仅使患者医药负担减轻,创造了社会效益;同时也为医院节约资源、控制用药成本,降低了医疗的整体费用,最终提高了医院的经营效益。
岳小林处长表示,抗菌药物专项整治活动使得北京市抗菌药物滥用情况得到基本遏制,抗菌药物合理应用框架初步形成,但仍然面临诸多问题。在抗菌药物临床应用管理支撑体系建设中,感染性疾病科建设、临床药师制建设、临床微生物室建设缺一不可,多学科协作已是大势所趋。
李大川处长指出,目前,公众和医务人员的合理用药意识在增强;临床合理使用抗菌药物的能力水平得到提高;细菌耐药情况有所缓解;抗菌药物临床应用管理的长效机制已初步建立。未来,需要进一步加大工作力度,规范抗菌药物临床应用,实施“遏制细菌耐药国家行动计划”。
“我国是细菌耐药“重灾区”,抗生素不合理使用/滥用现象普遍,应尽快引起重视。只有将发现的问题,及时反馈,让医学药学知识融会贯通,才能相互学习,共同进步,持续改进。”首都医科大学附属北京朝阳医院马迎民教授指出。
复旦大学附属华山医院抗生素研究所杨帆教授发表了“感染专业医师议抗菌药物管理”的专题报告。他指出抗菌药物管理改进需从深度、广度和持久性三方面进行,其中专业队伍建设是关键。 查看全部
时间:2016-11-16 17:58来源:未知 作者:武冬秋
11月12日“首届抗菌药物临床应用管理朝阳论坛”在京举办。本次论坛以“提升抗菌药物临床应用管理能力”为核心,重点探讨管理理论、方法与工作思路,多学科交流实践经验,以专题讲座、经验交流等形式,分享与讨论如何提升医院抗菌药物临床应用管理能力。
11月12日“首届抗菌药物临床应用管理朝阳论坛”在京举办。本次论坛以“提升抗菌药物临床应用管理能力”为核心,重点探讨管理理论、方法与工作思路,多学科交流实践经验,以专题讲座、经验交流等形式,分享与讨论如何提升医院抗菌药物临床应用管理能力。国家卫生计生委医政医管局医疗与护理处李大川处长,北京市卫生计生委药械处岳小林处长,国家卫生计生委医院管理研究所药事管理研究部颜青教授,北京朝阳医院封国生理事长、马迎民副院长等领导出席了大会开幕式。
封国生理事长指出,北京朝阳医院作为北京市首批进行医药分开试点改革的三甲医院,合理用药管理保证了朝阳医院平稳、高效地顺利推进“医药分开”试点改革。与此同时,朝阳医院通过建立健全组织结构,明确职责,多学科协作,多种管理模式并行等多项举措系统有序地落实各项工作,抗菌药物管理取得了一定成效,不仅使患者医药负担减轻,创造了社会效益;同时也为医院节约资源、控制用药成本,降低了医疗的整体费用,最终提高了医院的经营效益。
岳小林处长表示,抗菌药物专项整治活动使得北京市抗菌药物滥用情况得到基本遏制,抗菌药物合理应用框架初步形成,但仍然面临诸多问题。在抗菌药物临床应用管理支撑体系建设中,感染性疾病科建设、临床药师制建设、临床微生物室建设缺一不可,多学科协作已是大势所趋。
李大川处长指出,目前,公众和医务人员的合理用药意识在增强;临床合理使用抗菌药物的能力水平得到提高;细菌耐药情况有所缓解;抗菌药物临床应用管理的长效机制已初步建立。未来,需要进一步加大工作力度,规范抗菌药物临床应用,实施“遏制细菌耐药国家行动计划”。
“我国是细菌耐药“重灾区”,抗生素不合理使用/滥用现象普遍,应尽快引起重视。只有将发现的问题,及时反馈,让医学药学知识融会贯通,才能相互学习,共同进步,持续改进。”首都医科大学附属北京朝阳医院马迎民教授指出。
复旦大学附属华山医院抗生素研究所杨帆教授发表了“感染专业医师议抗菌药物管理”的专题报告。他指出抗菌药物管理改进需从深度、广度和持久性三方面进行,其中专业队伍建设是关键。
慎重对待抗生素——2016年“世界提高抗生素认识周” 中国宣传活动启动仪式在北京大学第一医院举行
默认分类 • dearhang 发表了文章 • 0 个评论 • 255 次浏览 • 2017-01-04 16:39
2016年“世界提高抗生素认识周”
中国宣传活动启动仪式在北京大学第一医院举行
纪实
山明水净夜来霜,数树深红出浅黄。2016年11月15日下午14时,由国家卫生计生委与世界卫生组织举办、北京大学第一医院承办的“世界提高抗生素认识周”中国宣传活动启动仪式在北京大学第一医院隆重举行。国家卫生计生委医政医管局张宗久局长、医疗护理处李大川处长,世界卫生组织中国办事处施贺德代表、利千基先生和丁薇女士,北京大学第一医院刘新民院长、潘义生副院长、王平院长助理等200余人出席了本次宣传活动。
背景
“世界提高抗生素认识周”由世界卫生组织发起,其目标是提高全球对抗生素耐药问题的认识,并在公众、卫生工作者和政策制定者间寻求和探索最佳实践,从而避免抗生素耐药的继续发生和扩大。本年度宣传活动主题为“慎重对待抗生素”,旨在宣传和贯彻合理处方及使用抗生素的理念。
1928年弗莱明发现了青霉素,在第二次世界大战中广泛应用,挽救了无数伤员的生命,也开启了抗生素在疾病治疗中广泛使用的新时代。但随着时间的推移,由于全球人口移动增加以及抗菌药物的不合理使用,病菌繁殖进化高速演变,抗生素耐药性问题日益加剧,正成为人类生命安全和社会可持续发展的巨大威胁。早在2011年,世界卫生组织就提出“抵御耐药性——今天不采取行动,明天就无药可用”;2016年8月25日,国家卫计委等14个部门联合印发了《遏制细菌耐药国家行动计划(2016—2020年)》,标志着我国就遏制抗生素耐药性形成了科学严谨的顶层设计与制度框架,进一步推动了我国抑制抗生素耐药工作的进展。
议程
启动仪式由李大川处长主持。
会议伊始,刘新民院长代表北大医院向各位领导嘉宾的到来表示热烈欢迎,刘新民院长表示,此次活动能够在北大医院举行,是对于北大医院抗生素耐药工作的认可与肯定,同时也感到了肩上沉甸甸的责任。作为我国最早创办的公立医院,重视抗菌药物合理应用是北大医院的传统,抗菌药物管理的宏观设计、管理构架、品种遴选、管理模式和规则的制定实施都凝结着北大医院人的心血和智慧。我院会继续按照国际通行标准,遵循政府有关部门制定的合理用药政策,落实医疗机构规范化管理和医务人员专业化培养,从而避免抗生素耐药问题的继续发生和扩大。
随后,国家卫计委医政医管局局长张宗久发表了重要讲话。张宗久局长指出,细菌耐药是目前世界各国共同面临的问题,并已成为全球公共健康领域的一项重大挑战。中国政府高度重视抗生素的临床使用管理。国家卫生计生委在健全规章制度、完善技术规范、加强使用监测、开展专项整治、建立部际合作机制等方面开展了大量工作,并取得了有目共睹的成绩。张宗久局长号召各级各类医疗机构和广大医务人员要不断提高用药知识水平,规范用药行为,科学合理使用抗生素;同时,要加强对患者的健康教育和用药指导,纠正自我抗生素治疗行为。也希望每一位社会公众学习抗生素基本知识,了解滥用抗生素的危害,从自我做起,慎重使用抗生素,维护全世界人民群众的共同健康。
之后,世界卫生组织驻华代表施贺德博士致辞。施贺德代表高度评价了中国政府在加强抗生素管理工作所做出的努力,赞扬了中国《遏制细菌耐药国家行动计划(2016-2020年)》的出台实施。他提出,世界卫生组织鼓励所有成员国积极参与宣传活动,目标是提高全球对合理使用抗生素的认识,促进社会公众、医务工作者和政策制定者采取最佳措施和行动,控制细菌耐药的继续发生和扩大。本次宣传周得到了中国国家卫生计生委和北京大学第一医院的大力支持,相信将取得圆满成功,并期待今后加强与中国政府合作,推进抗生素合理使用的宣传教育,以更好地保护公众健康。
紧接着,在场的全体人员在卫计委李大川处长的带领下,庄严宣誓,郑重承诺“慎重使用抗生素,从我做起”;之后,国家卫计委医政医管局局长张宗久、世界卫生组织驻华代表施贺德和北大医院刘新民院长共同宣布2016年“世界提高抗生素认识周”正式启动。
最后,王平院长助理做了“提高医疗机构合理应用抗菌药管理水平”的工作报告,从抗菌药物管理制度、药物遴选流程、细菌耐药日常监管、信息统计及反馈等方面详细介绍了北大医院抗菌药物管理相关工作,用扎实的工作和宝贵的经验为此次“世界提高抗生素认识周”活动开了一个好头。李大川处长对于北大医院合理使用抗生素工作给予了高度评价,也希望全国医疗机构能够积极学习,共同推进抗生素合理使用工作。
结语
抗生素耐药问题与每个人息息相关,防控抗生素耐药问题绝不只是国家和医生的行为,每个人都应当承担相应的责任。只有正确认识抗生素、慎重对待抗生素、合理使用抗生素,共同面对抗生素耐药性这一全球性的挑战,才能最终捍卫人类的生命健康和安全!
查看全部
2016年“世界提高抗生素认识周”
中国宣传活动启动仪式在北京大学第一医院举行
纪实
山明水净夜来霜,数树深红出浅黄。2016年11月15日下午14时,由国家卫生计生委与世界卫生组织举办、北京大学第一医院承办的“世界提高抗生素认识周”中国宣传活动启动仪式在北京大学第一医院隆重举行。国家卫生计生委医政医管局张宗久局长、医疗护理处李大川处长,世界卫生组织中国办事处施贺德代表、利千基先生和丁薇女士,北京大学第一医院刘新民院长、潘义生副院长、王平院长助理等200余人出席了本次宣传活动。
背景
“世界提高抗生素认识周”由世界卫生组织发起,其目标是提高全球对抗生素耐药问题的认识,并在公众、卫生工作者和政策制定者间寻求和探索最佳实践,从而避免抗生素耐药的继续发生和扩大。本年度宣传活动主题为“慎重对待抗生素”,旨在宣传和贯彻合理处方及使用抗生素的理念。
1928年弗莱明发现了青霉素,在第二次世界大战中广泛应用,挽救了无数伤员的生命,也开启了抗生素在疾病治疗中广泛使用的新时代。但随着时间的推移,由于全球人口移动增加以及抗菌药物的不合理使用,病菌繁殖进化高速演变,抗生素耐药性问题日益加剧,正成为人类生命安全和社会可持续发展的巨大威胁。早在2011年,世界卫生组织就提出“抵御耐药性——今天不采取行动,明天就无药可用”;2016年8月25日,国家卫计委等14个部门联合印发了《遏制细菌耐药国家行动计划(2016—2020年)》,标志着我国就遏制抗生素耐药性形成了科学严谨的顶层设计与制度框架,进一步推动了我国抑制抗生素耐药工作的进展。
议程
启动仪式由李大川处长主持。
会议伊始,刘新民院长代表北大医院向各位领导嘉宾的到来表示热烈欢迎,刘新民院长表示,此次活动能够在北大医院举行,是对于北大医院抗生素耐药工作的认可与肯定,同时也感到了肩上沉甸甸的责任。作为我国最早创办的公立医院,重视抗菌药物合理应用是北大医院的传统,抗菌药物管理的宏观设计、管理构架、品种遴选、管理模式和规则的制定实施都凝结着北大医院人的心血和智慧。我院会继续按照国际通行标准,遵循政府有关部门制定的合理用药政策,落实医疗机构规范化管理和医务人员专业化培养,从而避免抗生素耐药问题的继续发生和扩大。
随后,国家卫计委医政医管局局长张宗久发表了重要讲话。张宗久局长指出,细菌耐药是目前世界各国共同面临的问题,并已成为全球公共健康领域的一项重大挑战。中国政府高度重视抗生素的临床使用管理。国家卫生计生委在健全规章制度、完善技术规范、加强使用监测、开展专项整治、建立部际合作机制等方面开展了大量工作,并取得了有目共睹的成绩。张宗久局长号召各级各类医疗机构和广大医务人员要不断提高用药知识水平,规范用药行为,科学合理使用抗生素;同时,要加强对患者的健康教育和用药指导,纠正自我抗生素治疗行为。也希望每一位社会公众学习抗生素基本知识,了解滥用抗生素的危害,从自我做起,慎重使用抗生素,维护全世界人民群众的共同健康。
之后,世界卫生组织驻华代表施贺德博士致辞。施贺德代表高度评价了中国政府在加强抗生素管理工作所做出的努力,赞扬了中国《遏制细菌耐药国家行动计划(2016-2020年)》的出台实施。他提出,世界卫生组织鼓励所有成员国积极参与宣传活动,目标是提高全球对合理使用抗生素的认识,促进社会公众、医务工作者和政策制定者采取最佳措施和行动,控制细菌耐药的继续发生和扩大。本次宣传周得到了中国国家卫生计生委和北京大学第一医院的大力支持,相信将取得圆满成功,并期待今后加强与中国政府合作,推进抗生素合理使用的宣传教育,以更好地保护公众健康。
紧接着,在场的全体人员在卫计委李大川处长的带领下,庄严宣誓,郑重承诺“慎重使用抗生素,从我做起”;之后,国家卫计委医政医管局局长张宗久、世界卫生组织驻华代表施贺德和北大医院刘新民院长共同宣布2016年“世界提高抗生素认识周”正式启动。
最后,王平院长助理做了“提高医疗机构合理应用抗菌药管理水平”的工作报告,从抗菌药物管理制度、药物遴选流程、细菌耐药日常监管、信息统计及反馈等方面详细介绍了北大医院抗菌药物管理相关工作,用扎实的工作和宝贵的经验为此次“世界提高抗生素认识周”活动开了一个好头。李大川处长对于北大医院合理使用抗生素工作给予了高度评价,也希望全国医疗机构能够积极学习,共同推进抗生素合理使用工作。
结语
抗生素耐药问题与每个人息息相关,防控抗生素耐药问题绝不只是国家和医生的行为,每个人都应当承担相应的责任。只有正确认识抗生素、慎重对待抗生素、合理使用抗生素,共同面对抗生素耐药性这一全球性的挑战,才能最终捍卫人类的生命健康和安全!
空气中平均含耐药性基因64.4种,问题有多严重?
默认分类 • dearhang 发表了文章 • 0 个评论 • 270 次浏览 • 2017-01-04 16:38
空气中发现耐受碳青霉烯类抗生素的微生物基因,意味着人类对付细菌感染性疾病的防线失守,人类甚至会对细菌感染束手无策。
这个发现既是人们长期担心人与环境关系恶化将让人类陷入绝境预测的初步证实,也是生活中毁三观的一个经典诠释。
长期以来,世界卫生组织只是呼吁各个国家减少使用抗生素,无论是对人还是对牲畜。以防细菌对抗生素产生耐药性,从而让人类陷入患感染性疾病后无药可用的困境。
同时世界卫生组织也只是预测,耐药细菌可能通过水体、土壤、人与人和人与动物的链条进行传递,但是耐药细菌这次干得真“漂亮”,选择了人类难以防守的环节,通过空气突破防线。
空气中出现耐受碳青霉烯类抗生素尽管不能说全是雾霾的原因,但是空气污染与雾霾的形成是正相关关系。
空气污染是指,由于人类活动或自然过程引起某些物质进入大气中,呈现出足够的浓度和足够长的时间,并因此危害了人类舒适、健康或环境的现象。
而雾霾是对大气中各种悬浮颗粒物含量超标的概括表述,其中PM2.5(粒径小于2.5微米的颗粒物)是造成雾霾天气的“元凶”。
如果以空气污染来衡量,显然要比雾霾的范围大得多,雾霾也包含于空气污染中。但无论是空气污染还是雾霾,都不可回避污染空气的成分和悬浮颗粒,而且,只有悬浮颗粒才会携带种种微生物在空中飞舞,随风飘散,四处传播。
“不是细菌太聪明和太狡猾,而是人类太愚蠢、太短视和太自私。人类自作虐,才会让细菌能突破防线,陷人类难以活或不可活的境地。”
一个国际团队的研究称,中国的雾霾是中性的,这让中国人既庆幸又不满。
实际上,这项研究称中国的霾是中性是指,除了燃煤和发电厂排放出的硫化物,还有汽车尾气和工业排放的氮氧化物。
同时,除了一次排放,还有一次排放物之间又互相作用而产生的二次污染物。有了二次反应,才称为中性。这也意味着中国的雾霾治理比英国更复杂,任务更艰巨。
同时,伦敦雾霾中大多是10微米的颗粒(PM),中国的雾霾PM2.5居多,并且有更小尺寸的颗粒,如PM0.1。
PM10可随呼吸进入鼻腔和咽喉,但可随痰液和鼻涕排出;PM2.5能吸入到肺泡,造成不可逆的伤害;PM0.1是超细颗粒物,更可以进入肺泡、血液和神经系统,造成的危害更大。
以此衡量,中国的雾霾,无论从毒性上还是复杂程度,以及更细小更对身体有穿透力上,都不容小觑。现在,拉森等人的研究又为中国的雾霾或空气污染增加了砝码——含有细菌耐药基因。
之前的其他研究也为这个研究提供了佐证,并说明污染空气或雾霾中的颗粒是如何裹挟微生物传播的。
2014年清华大学生命学院朱听课题组在《环境科学与技术》杂志上发表《严重雾霾天气中北京PM2.5与PM10污染物中的可吸入微生物》论文,指出北京大气悬浮颗粒物中包含1300多种微生物,在这些微生物中,细菌占八成以上,另外还有少量的古细菌和病毒。
尽管这1300多种微生物绝大多数是不致病的,但也含有极少量可能致病或致过敏微生物的DNA序列。例如,其中一种是肺炎链球菌,其DNA序列相对丰度为0.02%到0.08%,尽管它对健康人群的危害很小,但可能让易感人群感染肺炎。
具体来看,情况是这样的:PM2.5裹挟的微生物中,古细菌占0.8%,病毒占0.1%,真核菌占13%,细菌占86.1%;PM10裹挟的微生物中,古细菌占0.8%,病毒占0.1%,真核菌占18.3%,细菌占80.8%。
显然,PM2.5裹挟的细菌更多,因此,携带对碳青霉烯类抗生素有耐药性的细菌更多,因此北京污染的空气或雾霾的毒性更大。
碳青霉烯类抗生素是抗菌活性最强的一类非典型β-内酰胺抗生素,广泛应用于呼吸系统感染、败血症等病症上,是治疗严重细菌感染最主要的抗菌药物之一,也是人类抗御细菌性感染疾病的最后一道防线。
现在,耐药细菌可以通过污染空气进行传播,也意味着人类对传染性疾病防治的最后防线被撕开了一道口子。
当然,这样的耐药菌株是否能通过空气传播并致人感染疾病,还需要研究和病例来证实,但是,应当把它当作一种预警。
现在,最要紧和最需要做的事是,想想办法,如何防止耐受碳青霉烯类抗生素的细菌基因通过空气传播。
文/张田勘
查看全部
瑞典哥德堡大学抗生素耐药性研究中心主任拉森(Joakim Larsson)团队,近日在《微生物》杂志发表论文指出,北京空气中的微生物群落含有的已知抗生素耐药性基因种类,在被研究城市中最多,平均有64.4种。最令人震惊的是,在北京的空气中发现了针对碳青霉烯类抗生素的耐药性基因。
空气中发现耐受碳青霉烯类抗生素的微生物基因,意味着人类对付细菌感染性疾病的防线失守,人类甚至会对细菌感染束手无策。
这个发现既是人们长期担心人与环境关系恶化将让人类陷入绝境预测的初步证实,也是生活中毁三观的一个经典诠释。
长期以来,世界卫生组织只是呼吁各个国家减少使用抗生素,无论是对人还是对牲畜。以防细菌对抗生素产生耐药性,从而让人类陷入患感染性疾病后无药可用的困境。
同时世界卫生组织也只是预测,耐药细菌可能通过水体、土壤、人与人和人与动物的链条进行传递,但是耐药细菌这次干得真“漂亮”,选择了人类难以防守的环节,通过空气突破防线。
空气中出现耐受碳青霉烯类抗生素尽管不能说全是雾霾的原因,但是空气污染与雾霾的形成是正相关关系。
空气污染是指,由于人类活动或自然过程引起某些物质进入大气中,呈现出足够的浓度和足够长的时间,并因此危害了人类舒适、健康或环境的现象。
而雾霾是对大气中各种悬浮颗粒物含量超标的概括表述,其中PM2.5(粒径小于2.5微米的颗粒物)是造成雾霾天气的“元凶”。
如果以空气污染来衡量,显然要比雾霾的范围大得多,雾霾也包含于空气污染中。但无论是空气污染还是雾霾,都不可回避污染空气的成分和悬浮颗粒,而且,只有悬浮颗粒才会携带种种微生物在空中飞舞,随风飘散,四处传播。
“不是细菌太聪明和太狡猾,而是人类太愚蠢、太短视和太自私。人类自作虐,才会让细菌能突破防线,陷人类难以活或不可活的境地。”
一个国际团队的研究称,中国的雾霾是中性的,这让中国人既庆幸又不满。
实际上,这项研究称中国的霾是中性是指,除了燃煤和发电厂排放出的硫化物,还有汽车尾气和工业排放的氮氧化物。
同时,除了一次排放,还有一次排放物之间又互相作用而产生的二次污染物。有了二次反应,才称为中性。这也意味着中国的雾霾治理比英国更复杂,任务更艰巨。
同时,伦敦雾霾中大多是10微米的颗粒(PM),中国的雾霾PM2.5居多,并且有更小尺寸的颗粒,如PM0.1。
PM10可随呼吸进入鼻腔和咽喉,但可随痰液和鼻涕排出;PM2.5能吸入到肺泡,造成不可逆的伤害;PM0.1是超细颗粒物,更可以进入肺泡、血液和神经系统,造成的危害更大。
以此衡量,中国的雾霾,无论从毒性上还是复杂程度,以及更细小更对身体有穿透力上,都不容小觑。现在,拉森等人的研究又为中国的雾霾或空气污染增加了砝码——含有细菌耐药基因。
之前的其他研究也为这个研究提供了佐证,并说明污染空气或雾霾中的颗粒是如何裹挟微生物传播的。
2014年清华大学生命学院朱听课题组在《环境科学与技术》杂志上发表《严重雾霾天气中北京PM2.5与PM10污染物中的可吸入微生物》论文,指出北京大气悬浮颗粒物中包含1300多种微生物,在这些微生物中,细菌占八成以上,另外还有少量的古细菌和病毒。
尽管这1300多种微生物绝大多数是不致病的,但也含有极少量可能致病或致过敏微生物的DNA序列。例如,其中一种是肺炎链球菌,其DNA序列相对丰度为0.02%到0.08%,尽管它对健康人群的危害很小,但可能让易感人群感染肺炎。
具体来看,情况是这样的:PM2.5裹挟的微生物中,古细菌占0.8%,病毒占0.1%,真核菌占13%,细菌占86.1%;PM10裹挟的微生物中,古细菌占0.8%,病毒占0.1%,真核菌占18.3%,细菌占80.8%。
显然,PM2.5裹挟的细菌更多,因此,携带对碳青霉烯类抗生素有耐药性的细菌更多,因此北京污染的空气或雾霾的毒性更大。
碳青霉烯类抗生素是抗菌活性最强的一类非典型β-内酰胺抗生素,广泛应用于呼吸系统感染、败血症等病症上,是治疗严重细菌感染最主要的抗菌药物之一,也是人类抗御细菌性感染疾病的最后一道防线。
现在,耐药细菌可以通过污染空气进行传播,也意味着人类对传染性疾病防治的最后防线被撕开了一道口子。
当然,这样的耐药菌株是否能通过空气传播并致人感染疾病,还需要研究和病例来证实,但是,应当把它当作一种预警。
现在,最要紧和最需要做的事是,想想办法,如何防止耐受碳青霉烯类抗生素的细菌基因通过空气传播。
文/张田勘
如何增强药物抗菌潜力?可以试试延长输注时间
默认分类 • dearhang 发表了文章 • 0 个评论 • 239 次浏览 • 2017-01-04 16:37
2016-11-03 08:55 来源:丁香园作者:邓健浩
随着病原体耐药性逐渐增加及新药研发的滞后,如何增强某些特定药物的抗菌潜力,是当下的主要问题;其中微泵延长输注时间依赖性抗菌药物给药时间是最切实可行的策略,以下我们就微泵延长输注时间依赖性抗菌药物做一简要分析。
概述
延长抗菌药物输注时间,是指相对于与传统的 0.5 小时间断输注,将抗菌药物延长至 3~4 小时。
目前的给药方式有多种,如哌拉西林他唑巴坦–一次 4.5 g,静脉输注持续 3 小时,每 6 小时 1 次。
第二种是延长输注持续时间方法是哌拉西林他唑巴坦一次 18 g,持续静脉输注 24 小时。
第三种为两步输注法,先短时间内给药物总剂量的一半,然后剩余的一半在数小时内持续输注,以维持有效的血药浓度。
鉴于后两者给药方式较为繁琐,而且长时间输注给药容易引起药物之间的相互作用,使用较少,临床可行性不强(1);
依据
延长时间依赖性抗菌药物输注时间的给药策略是基于 PK/PD 理论。对于时间依赖性抗菌药物,评价其疗效指标是 fT>MIC(游离药物组织浓度高于最低抑菌浓度以上的时间),通过蒙特卡洛法模拟计算可知,延长输注时间可以延长 fT>MIC,提高药效学达标概率;而达标概率的提升能增加抗菌药物的活性(如下表所示),使抑菌效应转化为杀菌效应(2);
表— β内酰胺类抗菌药物对常见革兰阴性菌治疗的达标概率
杀菌机制
青霉素类(%)
头孢菌素类(%)
碳青霉烯类(%)
抑菌效应
30%
35%~40%
20%
杀菌效应
50%
60%~70%
40%
优点
1. 疗效
多项研究表明,在同等剂量下延长输注给药能大幅度提高达标概率。
一项纳入 29 篇相关文献(其中 18 篇 RCT)的荟萃分析显示,同传统的 0.5 小时间断输注相比,延长输注给药组的病死率更低 (3);另一项纳入 6 篇相关文献的荟萃分析也得到了相似结果(4)。也有部分研究结果存在不一致,一项多中心 ICU 研究表明(5),两组在临床疗效、病死率等方面无显著差异。随后,其他临床试验也得出相似结果(6~8)。
来自华盛顿的一项研究也证实了这一观点,然而文章中分析了研究的局限性,
(1)同时对多种药物进行比较;
(2)绝大多数 MIC 值不高,传统给药方式也能达到较好疗效;
(3)与传统给药方式相比,延长输注给药剂量更小;
(4)纳入人群的病情严重程度较低;
(5) 样本量较小。
综上所述,延长时间依赖性抗菌药物输注时间的给药策略优于或等同于传统给药方式,临床疗效还存在一定的分歧,尚需多中心、大样本,且设计严密的随机对照试验来做进一步验证。
2. 安全性
两项荟萃分析表明,与传统的 0.5 小时间断输注相比,延长输注给药组未增加药物不良反应(3~4)。但对于多利培南的延长输注给药需持审慎的态度,这一结论主要是基于一项临床研究,该研究表明多利培南延长输注给药预后更差,病死率较高(9)。
3. 遏制耐药的发生
尚未有相关的临床研究,但基于理论研究,延长输注给药能减缓抗菌药物对细菌耐药选择性压力, 延缓耐药性产生。
4. 药物经济学
多项研究表明延长输注给药能使每日给药剂量降低 25%~50%,可以直接减少这部分药物的费用,有学者表明对于一个 650 张床位的医院每年可以节省 68750~137500 美元的开支(10~13);
与此同时,延长输注给药可以减少住院时间,减少相关的并发症。因而国外多家医院已全院推广使用。其中一家教学医院(14)实施延长输注给药后一年表明,哌拉西林他唑巴坦的使用量较往年较少了 24%,药品花费上减少了 18%。
缺点
延长输注给药的缺点主要有加大护理人员的工作量、增加购置输液泵的费用、限制病人的行动、增加导管相关性感染发生率、存在药物兼容性问题以及药物配置后的稳定性问题(稳定性受温度,配置浓度、输液装置和溶媒的影响,美罗培南常温下能保存 4 h,哌拉西林他唑巴坦常温下能保存 24 h,头孢吡肟常温下能保存 24 h)(15~22)。
建议的适应证
1. 结构性肺病(包括囊性纤维化)
2. 频繁住院史
3. 近期抗生素使用史
4. 高 MIC 值的耐药病原菌感染(如鲍曼不动杆菌、铜绿假单胞菌、洋葱伯克霍尔德菌)
常用方案
哌拉西林他唑巴坦:一次 3.375~4.5 g,静脉输注持续 3 小时,每 6 小时或 8 小时 1 次
美罗培南:一次 1~2 g,静脉输注持续 3 小时,每 8 小时 1 次
头孢吡肟:一次 2 g,静脉输注持续 3 小时,每 8 小时 1 次
亚胺培南:一次 0.5-1 g,静脉输注持续 3 小时,每 6 小时或 8 小时 1 次
肾功能不全下需要调整给药剂量;
备注
延长输注给药溶媒量不需要做调整,以适应注射器装量即可,但必须考虑到药物浓度可能会引起的 Y 型管配伍禁忌,譬如 2 mg/mL 的阿奇霉素联合两种不同浓度的哌拉西林 / 他唑巴坦(40/5 mg/mL 和 100/12.5 mg/mL)时,前者兼容性良好,后者容易出现配伍禁忌;当出现配伍禁忌时可以考虑调整给药顺序或先暂停一组药物(22~25)。
参考文献:
1. 杜春双,娄建石.哌拉西林他唑巴坦临床给药方案研究进展 [J]. 中国医院药学杂志,2014,34(12): 1040-1044.
2. Craig WA. Pharmacokinetic/pharmacodynamic parameters: rationale for antibacterial dosing of mice and men. Clin Infect Dis. 1998; 26:1; quiz 1-2. 查看全部
2016-11-03 08:55 来源:丁香园作者:邓健浩
随着病原体耐药性逐渐增加及新药研发的滞后,如何增强某些特定药物的抗菌潜力,是当下的主要问题;其中微泵延长输注时间依赖性抗菌药物给药时间是最切实可行的策略,以下我们就微泵延长输注时间依赖性抗菌药物做一简要分析。
概述
延长抗菌药物输注时间,是指相对于与传统的 0.5 小时间断输注,将抗菌药物延长至 3~4 小时。
目前的给药方式有多种,如哌拉西林他唑巴坦–一次 4.5 g,静脉输注持续 3 小时,每 6 小时 1 次。
第二种是延长输注持续时间方法是哌拉西林他唑巴坦一次 18 g,持续静脉输注 24 小时。
第三种为两步输注法,先短时间内给药物总剂量的一半,然后剩余的一半在数小时内持续输注,以维持有效的血药浓度。
鉴于后两者给药方式较为繁琐,而且长时间输注给药容易引起药物之间的相互作用,使用较少,临床可行性不强(1);
依据
延长时间依赖性抗菌药物输注时间的给药策略是基于 PK/PD 理论。对于时间依赖性抗菌药物,评价其疗效指标是 fT>MIC(游离药物组织浓度高于最低抑菌浓度以上的时间),通过蒙特卡洛法模拟计算可知,延长输注时间可以延长 fT>MIC,提高药效学达标概率;而达标概率的提升能增加抗菌药物的活性(如下表所示),使抑菌效应转化为杀菌效应(2);
表— β内酰胺类抗菌药物对常见革兰阴性菌治疗的达标概率
杀菌机制
青霉素类(%)
头孢菌素类(%)
碳青霉烯类(%)
抑菌效应
30%
35%~40%
20%
杀菌效应
50%
60%~70%
40%
优点
1. 疗效
多项研究表明,在同等剂量下延长输注给药能大幅度提高达标概率。
一项纳入 29 篇相关文献(其中 18 篇 RCT)的荟萃分析显示,同传统的 0.5 小时间断输注相比,延长输注给药组的病死率更低 (3);另一项纳入 6 篇相关文献的荟萃分析也得到了相似结果(4)。也有部分研究结果存在不一致,一项多中心 ICU 研究表明(5),两组在临床疗效、病死率等方面无显著差异。随后,其他临床试验也得出相似结果(6~8)。
来自华盛顿的一项研究也证实了这一观点,然而文章中分析了研究的局限性,
(1)同时对多种药物进行比较;
(2)绝大多数 MIC 值不高,传统给药方式也能达到较好疗效;
(3)与传统给药方式相比,延长输注给药剂量更小;
(4)纳入人群的病情严重程度较低;
(5) 样本量较小。
综上所述,延长时间依赖性抗菌药物输注时间的给药策略优于或等同于传统给药方式,临床疗效还存在一定的分歧,尚需多中心、大样本,且设计严密的随机对照试验来做进一步验证。
2. 安全性
两项荟萃分析表明,与传统的 0.5 小时间断输注相比,延长输注给药组未增加药物不良反应(3~4)。但对于多利培南的延长输注给药需持审慎的态度,这一结论主要是基于一项临床研究,该研究表明多利培南延长输注给药预后更差,病死率较高(9)。
3. 遏制耐药的发生
尚未有相关的临床研究,但基于理论研究,延长输注给药能减缓抗菌药物对细菌耐药选择性压力, 延缓耐药性产生。
4. 药物经济学
多项研究表明延长输注给药能使每日给药剂量降低 25%~50%,可以直接减少这部分药物的费用,有学者表明对于一个 650 张床位的医院每年可以节省 68750~137500 美元的开支(10~13);
与此同时,延长输注给药可以减少住院时间,减少相关的并发症。因而国外多家医院已全院推广使用。其中一家教学医院(14)实施延长输注给药后一年表明,哌拉西林他唑巴坦的使用量较往年较少了 24%,药品花费上减少了 18%。
缺点
延长输注给药的缺点主要有加大护理人员的工作量、增加购置输液泵的费用、限制病人的行动、增加导管相关性感染发生率、存在药物兼容性问题以及药物配置后的稳定性问题(稳定性受温度,配置浓度、输液装置和溶媒的影响,美罗培南常温下能保存 4 h,哌拉西林他唑巴坦常温下能保存 24 h,头孢吡肟常温下能保存 24 h)(15~22)。
建议的适应证
1. 结构性肺病(包括囊性纤维化)
2. 频繁住院史
3. 近期抗生素使用史
4. 高 MIC 值的耐药病原菌感染(如鲍曼不动杆菌、铜绿假单胞菌、洋葱伯克霍尔德菌)
常用方案
哌拉西林他唑巴坦:一次 3.375~4.5 g,静脉输注持续 3 小时,每 6 小时或 8 小时 1 次
美罗培南:一次 1~2 g,静脉输注持续 3 小时,每 8 小时 1 次
头孢吡肟:一次 2 g,静脉输注持续 3 小时,每 8 小时 1 次
亚胺培南:一次 0.5-1 g,静脉输注持续 3 小时,每 6 小时或 8 小时 1 次
肾功能不全下需要调整给药剂量;
备注
延长输注给药溶媒量不需要做调整,以适应注射器装量即可,但必须考虑到药物浓度可能会引起的 Y 型管配伍禁忌,譬如 2 mg/mL 的阿奇霉素联合两种不同浓度的哌拉西林 / 他唑巴坦(40/5 mg/mL 和 100/12.5 mg/mL)时,前者兼容性良好,后者容易出现配伍禁忌;当出现配伍禁忌时可以考虑调整给药顺序或先暂停一组药物(22~25)。
参考文献:
1. 杜春双,娄建石.哌拉西林他唑巴坦临床给药方案研究进展 [J]. 中国医院药学杂志,2014,34(12): 1040-1044.
2. Craig WA. Pharmacokinetic/pharmacodynamic parameters: rationale for antibacterial dosing of mice and men. Clin Infect Dis. 1998; 26:1; quiz 1-2.
“抗生素杀手”毒害中国 医院如何身先士卒?
默认分类 • dearhang 发表了文章 • 0 个评论 • 270 次浏览 • 2017-01-04 16:36
原创文/索思2016-11-14 来源:健康界 A- A+
在抗生素和细菌耐药的跷跷板中,医院如何取得胜利?
据英国《全球抗菌素耐药回顾》报告,到2050年,在当前抗生素用量约占世界一半的中国,如不采取有效措施,抗生素耐药每年将导致100万人早死,累积给中国造成20万亿美元的经济损失,占到了世界经济损失的五分之一!
为了避免药源性死亡事件和面临无药可用的境地,首都医科大学附属北京朝阳医院积极响应国家号召,主办了“首届抗菌药物临床应用管理朝阳论坛”,在抵制“抗生素杀手”经验方面,进行分享和交流。
其实,抗生素耐药问题已经在世界各国形成广泛的关注,加强抗菌药物和多重耐药菌管理业已成为国家要事。而中国的抗生素耐药,早已成为“重灾区”。
在2008年,我国某医院脑外科重症监护室感染暴发,5名患者相继被诊断为被号称“抗生素杀手”——碳青霉烯类耐药肺炎克雷伯菌感染。对患者及社会带来了极大的恐慌和经济损失。
罪魁祸首便是抗生素的不合理使用和滥用。
对此,我国自2011年开始,在全国开展了抗菌药物临床应用专项整治活动,旨在促进抗菌药物的合理使用,有效控制细菌耐药,保证医疗质量与医疗安全。
该院在对抗菌药物管理工作之初,便统一观点,明确目标,首先便是建立健全医院管理组织结构与明确各部门职责。医院药事管理与药物治疗学委员会下设抗菌药物管理工作组,并分为部署工作的领导小组和落实管理的专家组两部分,在制定《抗菌药物临床应用专项整治方案》中,又将抗菌药物使用的考核纳入医院绩效管理制度。
为保证整治工作顺利进行,该院多学科通力协作使多种管理模式并行。和谐有序的使医务部、药事部、微生物室、护理部和医院感染与疾病防控中心打破常规界限,成为一个有机的整体。使抗菌药物专项整治工作变得制度化、指标化和信息化,实现了有章可循,有理可依,耐药数据实时监测和数据共享。
五年来,首都医科大学附属北京朝阳医院,以探索出的具体管理措施为抓手,使抗菌药物的管理工作取得显著成效,总结经验如下:一、领导的重视是活动成功开展的关键。二、团队协作是全面落实的基础。三、及时的反馈与沟通是持续改进的保障。
抗菌药物的合理使用应该成为一项持续性的工作,在不断的沟通交流中,医师与药师共同进步和谐发展,更好的促进抗菌药物合理使用的进程,捍卫人类的生活与健康,完成每一位医务工作者的神圣职责。 查看全部
原创文/索思2016-11-14 来源:健康界 A- A+
在抗生素和细菌耐药的跷跷板中,医院如何取得胜利?
据英国《全球抗菌素耐药回顾》报告,到2050年,在当前抗生素用量约占世界一半的中国,如不采取有效措施,抗生素耐药每年将导致100万人早死,累积给中国造成20万亿美元的经济损失,占到了世界经济损失的五分之一!
为了避免药源性死亡事件和面临无药可用的境地,首都医科大学附属北京朝阳医院积极响应国家号召,主办了“首届抗菌药物临床应用管理朝阳论坛”,在抵制“抗生素杀手”经验方面,进行分享和交流。
其实,抗生素耐药问题已经在世界各国形成广泛的关注,加强抗菌药物和多重耐药菌管理业已成为国家要事。而中国的抗生素耐药,早已成为“重灾区”。
在2008年,我国某医院脑外科重症监护室感染暴发,5名患者相继被诊断为被号称“抗生素杀手”——碳青霉烯类耐药肺炎克雷伯菌感染。对患者及社会带来了极大的恐慌和经济损失。
罪魁祸首便是抗生素的不合理使用和滥用。
对此,我国自2011年开始,在全国开展了抗菌药物临床应用专项整治活动,旨在促进抗菌药物的合理使用,有效控制细菌耐药,保证医疗质量与医疗安全。
该院在对抗菌药物管理工作之初,便统一观点,明确目标,首先便是建立健全医院管理组织结构与明确各部门职责。医院药事管理与药物治疗学委员会下设抗菌药物管理工作组,并分为部署工作的领导小组和落实管理的专家组两部分,在制定《抗菌药物临床应用专项整治方案》中,又将抗菌药物使用的考核纳入医院绩效管理制度。
为保证整治工作顺利进行,该院多学科通力协作使多种管理模式并行。和谐有序的使医务部、药事部、微生物室、护理部和医院感染与疾病防控中心打破常规界限,成为一个有机的整体。使抗菌药物专项整治工作变得制度化、指标化和信息化,实现了有章可循,有理可依,耐药数据实时监测和数据共享。
五年来,首都医科大学附属北京朝阳医院,以探索出的具体管理措施为抓手,使抗菌药物的管理工作取得显著成效,总结经验如下:一、领导的重视是活动成功开展的关键。二、团队协作是全面落实的基础。三、及时的反馈与沟通是持续改进的保障。
抗菌药物的合理使用应该成为一项持续性的工作,在不断的沟通交流中,医师与药师共同进步和谐发展,更好的促进抗菌药物合理使用的进程,捍卫人类的生活与健康,完成每一位医务工作者的神圣职责。
美国CDC《门诊抗生素管理的核心策略》-中文翻译简版
默认分类 • dearhang 发表了文章 • 0 个评论 • 292 次浏览 • 2017-01-04 16:35
D.B.L.
2016-11-18
以下附上内容:
门诊抗生素管理的核心策略
2016年11月11日
概述
本次发布的门诊抗生素管理的核心策略旨在为提供抗生素治疗的门诊医生和机构提供抗生素管理的框架,作为其他医疗环境抗生素管理的有效补充。2014年和2015年,美国CDC分别发布了医院抗生素管理项目的核心策略和家庭护理抗生素管理的核心策略。加强抗生素管理即是衡量和改善医生开具抗生素和病人使用抗生素方面所做的努力。改善抗生素处方包括采取有效策略修订开具处方的实践,确保其遵循循证证据开展诊断与管理。
四项核心措施包括政府或领导承诺,政策实施的具体行动,追踪和报告,以及教育培训。门诊医生和机构领导可通过实施至少一项旨在改善抗生素处方开具实践的政策或措施来达到承诺的目的。医生和门诊领导可以追踪抗生素处方开具的情况,且定期向临床医生反馈信息。医生要向病人及其家属提供抗生素合理使用方面的教育材料。最后,门诊的领导要为临床医生提供旨在改善抗生素处方开具实践的教育培训,同时为其提供可供咨询的专家。建立一套有效的抗生素管理干预策略既可保护门诊病人,也可改善临床结局。
简介
抗生素耐药目前给美国的公共卫生构成了严重威胁,美国每年约200万人因抗生素耐药而感染,其中23000人死亡。虽然抗生素是现代医药中用于挽救生命的重要药物,但由于一些病原体对一线抗生素耐药也不得不寻求替代抗生素进行治疗,增加了相关费用,也增加了药物毒性。抗生素耐药引起的感染除了可以增加医院费用外,更重要的是提高了感染率和死亡率。引起细菌耐药的最重要的危险因素是不合理的使用抗生素。门诊所开具的抗生素中约一半是不合理的,包括抗生素的选择不合理,剂量不合理,用药时间不合理以及不必要的抗生素使用。在美国约30%门诊抗生素是没有必要的。
抗生素管理是为了衡量抗生素使用情况;为了改善临床医生开具抗生素,以及病人使用抗生素行为,以确保抗生素只有在必须情况下使用;为了减少因误诊或延迟诊断而减少抗生素使用;以及确保抗生素使用时,正确选择抗生素、抗生素剂量、及其使用时间。凡是需要使用抗生素的地方,都可以应用抗生素管理策略,目前抗生素的管理仍是保护病人安全和减缓抗生素耐药的重要举措。抗生素管理的目标是尽可能加大抗生素治疗的效用,减少对个人和社区的危害。
背景
改善抗生素在医疗机构中的使用情况是抗击抗生素耐药菌的重要步骤。在美国约60%的抗生素相关费用与门诊相关诊疗服务相关。在其他发达国家,约80-90%的抗生素使用集中于门诊病人。2013年,美国约2.69亿张抗生素处方来自门诊药房。在门诊,约20%的儿童和10%的成人开具了抗生素处方。抗生素引起的并发症从出疹、腹泻,到不常见的严重不良反应,如严重过敏反应。这些严重的药物不良反应导致每年约143000次急诊就诊,浪费了额外的医疗资源。抗生素治疗是艰难梭菌感染的最重要的危险因素。2011年,在美国约有453000例艰难梭菌感染病例,其中三分之一属于社区相关感染。高达35%的成人和70%的儿童的艰难梭菌感染是社区相关的。一项研究显示门诊抗生素使用每减少10%,社区相关的艰难梭菌感染可减少17%。通过减少不必要的抗生素使用,加强抗生素管理可防止因抗生素使用而导致的可避免的严重不良事件的发生。
2014年和2015年,美国CDC分别发布了《医院抗生素管理项目的核心策略》和《家庭护理抗生素管理的核心策略》。本次制定的《门诊抗生素管理的核心策略》,为门诊部门抗生素管理提供了技术指导,也适用于那些致力于改善门诊抗生素使用行为的机构。本策略的适用人群包括所有参与门诊诊疗工作的医务人员。(下略)
方法(略)
门诊抗生素管理的核心策略
门诊抗生素管理的核心策略遵循并概括于一份临床医生使用的清单(图1)和机构使用的清单(图2)。
l 承诺:恪尽职守、履行职责,优化抗生素使用规则,保护病人健康。
l 制定政策,采取措施:至少制定一项政策或采取一项措施以改善抗生素使用情况,评估政策或措施是否落实到位,并及时根据实际情况进行修订。
l 追踪与报告:加强对抗生素处方开具的监管,并定期向临床医生进行反馈,或者让临床医生自我管理其抗生素处方开具的相关行为。
l 教育与专业技能:向临床医生和病人提供抗生素使用方面的相关教育资料,并确保其可随时向相关专家咨询抗生素使用方面的专业知识。
承诺:
参与医疗救治的所有成员均承诺合理使用抗生素,且积极参与抗生素的科学管理中来,是改善抗生素使用情况的关键。所有参与病人诊疗服务的人员,不管是直接参与还是间接参与,都要作为抗生素管理的一部分。任何医生在遇到病人时都能有效地使用抗生素。临床医生可通过以下措施加强抗生素的合理使用:
l 以书面的形式向公众承诺加强抗生素的管理。如,自从医生在其检查室内张贴了一份关于承诺合理使用抗生素的海报后,因急性呼吸道感染而乱用抗生素的现象减少。这种方法也可供医生与病人沟通抗生素合理使用时参考。
门诊诊所和医疗机构的领导可通过以下措施来推动抗生素的合理使用:
l 指定一名管理者负责机构内的抗生素管理相关工作。在医院的抗生素管理项目中,一项推荐措施即是指定一名专门负责抗生素管理的人员,且该人员要对机构负责人负责,同样的,该项措施也适用于门诊。
l 机构内的岗位描述或工作评价标准中纳入抗生素管理相关职责。以列表的方式将医疗主任、护士长及其他管理人员的职责一一列举,也可确保工作人员有足够时间和资源去履行管理职责。虽然目前在门诊尚缺乏足够证据,但该领导支持形式对于抗生素管理十分重要。
l 保持与诊室所有工作人员的密切沟通,设定病人的期望值。病人因急性疾病就诊并不一定非得要使用抗生素。门诊的所有工作人员(包括行政管理人员、医疗助理、护士、教授、医疗主任)在与病人沟通抗生素使用的指征时,尽可能使用一致的信息可有效改善抗生素的使用情况。
制定政策,采取措施:
门诊医生和诊所负责人可通过制定政策和采取干预措施以推动抗生素的合理使用。制定合适的目标,并逐步去实现可以适应政策和措施的变化,而不至于让员工感觉无法接收。同其他提高质量的方法一样,对制定的政策和采取的措施及时评估和修订也是改善抗生素使用实践的关键。从实用性、可接受程度、可利用资源以及可预期的阻碍等方面优化干预措施十分重要。采取行动将政策和实践转化为可衡量的结果十分必要。
临床医生可通过采取以下至少一项措施来改善抗生素的使用:
l 采取循证的诊断标准和治疗建议。如果可能,这些标准和建议应基于国家或地方的可针对当地易感病原体的临床实践指南。如可采纳美国儿科学院和美国感染病协会的临床实践指南中的相关建议。
l 如果可行,可“延迟抗生素治疗”或“留观”。延迟抗生素治疗可适用于那些在不进行治疗的情况下可自行缓解,但在病情未改善时,使用抗生素仍起效的情形(如急性鼻窦炎或轻型急性耳炎)。临床医生可给病人或病人父母开具一份“延期”处方,并向其提供相关说明,告知病人当约定时间一过,便可根据处方取药;或者当症状加重或未见改善时,指导病人打电话或回诊室开具处方。“留观”意味着当病人症状加重或未见改善时,在随访过程中应有明晰的计划向病人提供缓解其症状的措施。“留观”和“延迟抗生素治疗”都是基于循证依据的措施,当参照临床实践指南时,可安全地减少抗生素的使用。
门诊和医院领导可基于已有的标准或国家临床实践指南,采取以下至少一项措施来改善抗生素的使用:
l 向临床医生提供关于提高沟通技巧的培训。沟通技巧培训可从病人关注的抗生素治疗的预后及其优劣方面;自限情形的管理方面;以及医生关注的在接诊病人时如何管理好病人合理使用抗生素。
l 要求在病历中详细写明使用非推荐抗生素的理由。该项技术通过让临床医生在病历中对其使用抗生素的决定负责的方式有效降低了抗生素的不合理使用。
l 为临床决策提供支持。在临床路径中,提供电子或纸质形式的临床决策支持,可提高诊断,并有效管理常见疾病。(如健康成人的急性支气管炎不建议使用抗生素)
l 通过建立或使用电话咨询中心、护士热线或药师咨询热线作为分诊的前沿阵地,以减少不必要的门诊探访。这些资源可用于减少那些不需要门诊探视的情形,如普通感冒。
追踪和报告
追踪和报告(也称为督查和反馈)临床医生的抗生素使用情况, 可指导临床实践,同时也可用于评估改善抗生素使用的效果。当建立抗生素使用的追踪和报告系统时,要确定在什么水平层面上追踪和报告抗生素的使用(如医生的个体层面还是机构的整体层面),追踪和报告的结局,以及如何获取相关数据等。数据来源可能包括与抗生素使用相关的自动从电子病历中抽取信息,人工定期回顾病历,或已有用于质量评估的性能数据等。可从医生个体层面或医疗机构整体层面进行数据分析。建议尽可能从医生个体层面追踪其抗生素的使用情况。个体化的抗生素使用情况反馈是一项推动其遵从基于循证的指南的有效方法。有效的反馈包括该名医生的抗生素使用情况与其他同事进行比较,尤其是与那些抗生素使用规范或严格基于循证依据的同事(前10%)进行比较。反过来讲,医生关于抗生素管理方面的反馈也可以协助修订相关策略,且提高该项管理措施的可接受度。另外,一项研究也表明,向临床医生通报其比其他同事使用了多于80%的抗生素也可以有效减少整体的抗生素使用率。
针对高度关注的疾病开展抗生素使用的追踪和报告,可评估抗生素是否适用于已有临床诊断,是否在下抗生素治疗的诊断前符合了诊断标准,是否所选抗生素是推荐的抗生素,以及是否抗生素剂量和使用时间正确。门诊医生和诊室负责人可基于已有时机选取相关结局进行追踪和报告,以改善其临床实践。医疗机构可通过追踪高度关注的疾病(可确定为时机数)来提高临床医生依据最佳临床实践和临床实践指南使用抗生素的依从性(box2框图2)。如急性支气管炎是一种普通疾病,国家临床实践指南中并未推荐使用抗生素治疗,但临床上通常情况下都会使用抗生素治疗。因此,门诊负责人可以反馈每名医生在接诊急性支气管炎病人使用抗生素治疗的比例,并将其与其他同事使用抗生素的比例进行比较。这种针对特定疾病的配对追踪和报告的方式可有效减少抗生素的使用,且改善抗生素的不合理使用。
医疗机构也可追踪医生门诊病人中使用抗生素的比例(如某医生所有抗生素的数量/某医生所有门诊病人数量)。向临床医生提供这些个性化的数据,并将其与其他同事进行比较可以有效减少抗生素的使用,且可以降低医生因诊断编码方面不同而带来的影响。当一名医生通过篡改诊断编码来满足其使用抗生素的目的时,临床上称之为“诊断转移”,如,当一名病人罹患急性支气管炎时(无需抗生素),医生可能会将其疾病编码记录为肺炎(需要抗生素)。当仅仅追踪和报告一项高度关注的疾病时(如急性支气管炎),“诊断转移”的问题可以避免,但当追踪所有门诊病人比例时,该比例并不会受“诊断转移”的影响。然而,当使用矩阵对抗生素的使用进行比较时,由于医生可能使用抗生素治疗病人的其他并发症,因此应考虑医生接诊的病人间可比性(如某医生比其他医生接诊了更多的具有免疫抑制的病人)。
某些医疗机构可以追踪和报告抗生素使用的并发症(如艰难梭菌感染,药物交叉反应,药物不良反应等),以及门诊常见细菌病原体的抗生素耐药趋势。在个体或诊所层面,太小的样本量可能会使得这些测量结果不可信或无效。在此情形下,通过调查艰难梭菌感染来评估急诊情况与抗生素使用之间的关联可作为预测可能的严重药物不良反应的标志物。
临床医生和诊室负责人都要参与抗生素的管理。临床医生可通过采取以下至少一项措施来追踪和报告其抗生素使用情况。
l 自我评价抗生素使用情况。临床医生可通过自我评价的方式,确保其抗生素的使用遵循遵循最新的循证依据和临床实践指南。
l 通过参与继续教育培训和质量提高活动以追踪和改善其抗生素的使用。
门诊或机构负责人应至少做到以下其中一条:
l 至少建立一套抗生素使用的追踪和报告系统。追踪和报告的结局包括高度关注的疾病,使用抗生素的门诊病人的比例,抗生素使用的并发症和抗生素耐药趋势等。系统可分为医生个体层面和机构的整体层面。
l 评价和分享来自卫生服务计划和资助者关于抗生素使用方面的质量测量和既定目标的相关内容。目前在美国,“抗击抗生素耐药细菌的国家战略”旨在到2020年,针对监测的特定疾病,其门诊的抗生素不合理使用率降低50%。目前HEDIS监测的内容包括:儿童咽炎的正确检查方面的质量测量,上呼吸道感染的儿童的合理治疗,以及急性支气管炎成年病人避免使用抗生素等。
教育与专业技能
病人和医生都应接受抗生素合理使用方面的教育培训。针对病人及其家属的健康教育可提高其意识,并最大可能的改善其抗生素的合理使用。针对医生和诊所工作人员的培训可强化抗生素的合理使用,且提高医疗服务质量。门诊医生知识的缺乏很少能成为医生使用抗生素的障碍。针对临床医生,通常有效的健康教育包括既要及时回顾抗生素合理使用的相关指南,也要强调影响临床医生抗生素使用的社会心理压力(如临床医生考虑病人的需求)。方便与同事沟通,以及方便向相关专家咨询也是改善抗生素使用的宝贵资源。
临床医生可通过采取以下至少一项措施来向病人及其家属开展抗生素合理使用方面的健康教育:
l 采取有效的沟通策略来说服病人何时使用抗生素。如,应让病人知道,当病人是病毒感染时,使用抗生素无效,因此可不用使用抗生素。同时,也应让病人知道,一些特定的细菌感染即使不适用抗生素也可以自愈。当向其解释为何不使用抗生素时,应向其说明出现症状时如何解决,这些将于病人的就诊满意度相关联。另外,针对那些希望使用抗生素,但未向其提供抗生素的病人,建议在其病情恶化或未见明显改善时及时寻求医疗服务也会提高其就诊满意度。
l 教育病人使用抗生素治疗的潜在危害。潜在的危害包括普通的副反应以及偶发的严重副反应,如鼻塞、腹泻、艰难梭菌感染,过敏反应,以及其他严重反应等。特别强调的是,应向患儿的父母告知抗生素相关的可能不良反应。另外,越来越多的证据表明,通过扰乱儿童的微生物菌群,在幼儿或儿童时期使用抗生素与过敏、传染病和自免疫疾病有关联。
l 向病人提供健康教育资料。这些资料可包括抗生素合理使用的信息,抗生素的可能严重药物不良反应,以及常见感染如何缓解症状等。常见感染的症状管理方面的资料可见(http://www.cdc.gov/getsmart)
门诊和机构的负责人可通过采取以下至少一项措施来向临床医生提供健康教育,确保其方便向相关专家咨询:
l 提供面对面的教育培训。这些培训可由其同事、同道或意见领袖来开展。
l 向临床医生提供继续教育培训机会。继续教育培训内容应重点关注抗生素的合理使用,严重药物不良反应,以及沟通技巧等。尤为重要的是,针对临床医生的沟通技巧培训应包括如何评价病人的预期,讨论抗生素治疗的优劣,当病情恶化或无效时该如何寻求医疗服务,以及评价病人对相关信息的理解。
l 确保医生及时与相关专家进行沟通。专业人士包括药学家或医学助理,他们可以协助临床医生在需要特殊医疗服务时做出正确的医疗决策。如,在医院内,进行过传染病相关知识培训的药剂师一直是抗生素管理项目的重要成员,这些药剂师可有效改善病人以后,且可以为医院节约医疗费用。不同医疗机构其所需专业人士也有所不同,应根据本机构的实际情况进行配备。
未来发展方向
门诊抗生素管理的核心策略为改善抗生素的使用提供了构架。门诊医疗服务的日益复杂也需要更加灵活的管理方式。
急性呼吸道感染是门诊抗生素管理的关注重点,其主要原因是其更倾向于使用抗生素。但其他领域也要多加关注,如急救操作,牙科预防,泌尿生殖系统感染,皮肤及软组织感染,以及慢阻肺等。
总结
虽然核心策略为门诊的抗生素管理提供了很好的框架,但要落实这些政策更需要不懈的努力。
致谢(略)
参考文献(略)
查看全部
D.B.L.
2016-11-18
以下附上内容:
门诊抗生素管理的核心策略
2016年11月11日
概述
本次发布的门诊抗生素管理的核心策略旨在为提供抗生素治疗的门诊医生和机构提供抗生素管理的框架,作为其他医疗环境抗生素管理的有效补充。2014年和2015年,美国CDC分别发布了医院抗生素管理项目的核心策略和家庭护理抗生素管理的核心策略。加强抗生素管理即是衡量和改善医生开具抗生素和病人使用抗生素方面所做的努力。改善抗生素处方包括采取有效策略修订开具处方的实践,确保其遵循循证证据开展诊断与管理。
四项核心措施包括政府或领导承诺,政策实施的具体行动,追踪和报告,以及教育培训。门诊医生和机构领导可通过实施至少一项旨在改善抗生素处方开具实践的政策或措施来达到承诺的目的。医生和门诊领导可以追踪抗生素处方开具的情况,且定期向临床医生反馈信息。医生要向病人及其家属提供抗生素合理使用方面的教育材料。最后,门诊的领导要为临床医生提供旨在改善抗生素处方开具实践的教育培训,同时为其提供可供咨询的专家。建立一套有效的抗生素管理干预策略既可保护门诊病人,也可改善临床结局。
简介
抗生素耐药目前给美国的公共卫生构成了严重威胁,美国每年约200万人因抗生素耐药而感染,其中23000人死亡。虽然抗生素是现代医药中用于挽救生命的重要药物,但由于一些病原体对一线抗生素耐药也不得不寻求替代抗生素进行治疗,增加了相关费用,也增加了药物毒性。抗生素耐药引起的感染除了可以增加医院费用外,更重要的是提高了感染率和死亡率。引起细菌耐药的最重要的危险因素是不合理的使用抗生素。门诊所开具的抗生素中约一半是不合理的,包括抗生素的选择不合理,剂量不合理,用药时间不合理以及不必要的抗生素使用。在美国约30%门诊抗生素是没有必要的。
抗生素管理是为了衡量抗生素使用情况;为了改善临床医生开具抗生素,以及病人使用抗生素行为,以确保抗生素只有在必须情况下使用;为了减少因误诊或延迟诊断而减少抗生素使用;以及确保抗生素使用时,正确选择抗生素、抗生素剂量、及其使用时间。凡是需要使用抗生素的地方,都可以应用抗生素管理策略,目前抗生素的管理仍是保护病人安全和减缓抗生素耐药的重要举措。抗生素管理的目标是尽可能加大抗生素治疗的效用,减少对个人和社区的危害。
背景
改善抗生素在医疗机构中的使用情况是抗击抗生素耐药菌的重要步骤。在美国约60%的抗生素相关费用与门诊相关诊疗服务相关。在其他发达国家,约80-90%的抗生素使用集中于门诊病人。2013年,美国约2.69亿张抗生素处方来自门诊药房。在门诊,约20%的儿童和10%的成人开具了抗生素处方。抗生素引起的并发症从出疹、腹泻,到不常见的严重不良反应,如严重过敏反应。这些严重的药物不良反应导致每年约143000次急诊就诊,浪费了额外的医疗资源。抗生素治疗是艰难梭菌感染的最重要的危险因素。2011年,在美国约有453000例艰难梭菌感染病例,其中三分之一属于社区相关感染。高达35%的成人和70%的儿童的艰难梭菌感染是社区相关的。一项研究显示门诊抗生素使用每减少10%,社区相关的艰难梭菌感染可减少17%。通过减少不必要的抗生素使用,加强抗生素管理可防止因抗生素使用而导致的可避免的严重不良事件的发生。
2014年和2015年,美国CDC分别发布了《医院抗生素管理项目的核心策略》和《家庭护理抗生素管理的核心策略》。本次制定的《门诊抗生素管理的核心策略》,为门诊部门抗生素管理提供了技术指导,也适用于那些致力于改善门诊抗生素使用行为的机构。本策略的适用人群包括所有参与门诊诊疗工作的医务人员。(下略)
方法(略)
门诊抗生素管理的核心策略
门诊抗生素管理的核心策略遵循并概括于一份临床医生使用的清单(图1)和机构使用的清单(图2)。
l 承诺:恪尽职守、履行职责,优化抗生素使用规则,保护病人健康。
l 制定政策,采取措施:至少制定一项政策或采取一项措施以改善抗生素使用情况,评估政策或措施是否落实到位,并及时根据实际情况进行修订。
l 追踪与报告:加强对抗生素处方开具的监管,并定期向临床医生进行反馈,或者让临床医生自我管理其抗生素处方开具的相关行为。
l 教育与专业技能:向临床医生和病人提供抗生素使用方面的相关教育资料,并确保其可随时向相关专家咨询抗生素使用方面的专业知识。
承诺:
参与医疗救治的所有成员均承诺合理使用抗生素,且积极参与抗生素的科学管理中来,是改善抗生素使用情况的关键。所有参与病人诊疗服务的人员,不管是直接参与还是间接参与,都要作为抗生素管理的一部分。任何医生在遇到病人时都能有效地使用抗生素。临床医生可通过以下措施加强抗生素的合理使用:
l 以书面的形式向公众承诺加强抗生素的管理。如,自从医生在其检查室内张贴了一份关于承诺合理使用抗生素的海报后,因急性呼吸道感染而乱用抗生素的现象减少。这种方法也可供医生与病人沟通抗生素合理使用时参考。
门诊诊所和医疗机构的领导可通过以下措施来推动抗生素的合理使用:
l 指定一名管理者负责机构内的抗生素管理相关工作。在医院的抗生素管理项目中,一项推荐措施即是指定一名专门负责抗生素管理的人员,且该人员要对机构负责人负责,同样的,该项措施也适用于门诊。
l 机构内的岗位描述或工作评价标准中纳入抗生素管理相关职责。以列表的方式将医疗主任、护士长及其他管理人员的职责一一列举,也可确保工作人员有足够时间和资源去履行管理职责。虽然目前在门诊尚缺乏足够证据,但该领导支持形式对于抗生素管理十分重要。
l 保持与诊室所有工作人员的密切沟通,设定病人的期望值。病人因急性疾病就诊并不一定非得要使用抗生素。门诊的所有工作人员(包括行政管理人员、医疗助理、护士、教授、医疗主任)在与病人沟通抗生素使用的指征时,尽可能使用一致的信息可有效改善抗生素的使用情况。
制定政策,采取措施:
门诊医生和诊所负责人可通过制定政策和采取干预措施以推动抗生素的合理使用。制定合适的目标,并逐步去实现可以适应政策和措施的变化,而不至于让员工感觉无法接收。同其他提高质量的方法一样,对制定的政策和采取的措施及时评估和修订也是改善抗生素使用实践的关键。从实用性、可接受程度、可利用资源以及可预期的阻碍等方面优化干预措施十分重要。采取行动将政策和实践转化为可衡量的结果十分必要。
临床医生可通过采取以下至少一项措施来改善抗生素的使用:
l 采取循证的诊断标准和治疗建议。如果可能,这些标准和建议应基于国家或地方的可针对当地易感病原体的临床实践指南。如可采纳美国儿科学院和美国感染病协会的临床实践指南中的相关建议。
l 如果可行,可“延迟抗生素治疗”或“留观”。延迟抗生素治疗可适用于那些在不进行治疗的情况下可自行缓解,但在病情未改善时,使用抗生素仍起效的情形(如急性鼻窦炎或轻型急性耳炎)。临床医生可给病人或病人父母开具一份“延期”处方,并向其提供相关说明,告知病人当约定时间一过,便可根据处方取药;或者当症状加重或未见改善时,指导病人打电话或回诊室开具处方。“留观”意味着当病人症状加重或未见改善时,在随访过程中应有明晰的计划向病人提供缓解其症状的措施。“留观”和“延迟抗生素治疗”都是基于循证依据的措施,当参照临床实践指南时,可安全地减少抗生素的使用。
门诊和医院领导可基于已有的标准或国家临床实践指南,采取以下至少一项措施来改善抗生素的使用:
l 向临床医生提供关于提高沟通技巧的培训。沟通技巧培训可从病人关注的抗生素治疗的预后及其优劣方面;自限情形的管理方面;以及医生关注的在接诊病人时如何管理好病人合理使用抗生素。
l 要求在病历中详细写明使用非推荐抗生素的理由。该项技术通过让临床医生在病历中对其使用抗生素的决定负责的方式有效降低了抗生素的不合理使用。
l 为临床决策提供支持。在临床路径中,提供电子或纸质形式的临床决策支持,可提高诊断,并有效管理常见疾病。(如健康成人的急性支气管炎不建议使用抗生素)
l 通过建立或使用电话咨询中心、护士热线或药师咨询热线作为分诊的前沿阵地,以减少不必要的门诊探访。这些资源可用于减少那些不需要门诊探视的情形,如普通感冒。
追踪和报告
追踪和报告(也称为督查和反馈)临床医生的抗生素使用情况, 可指导临床实践,同时也可用于评估改善抗生素使用的效果。当建立抗生素使用的追踪和报告系统时,要确定在什么水平层面上追踪和报告抗生素的使用(如医生的个体层面还是机构的整体层面),追踪和报告的结局,以及如何获取相关数据等。数据来源可能包括与抗生素使用相关的自动从电子病历中抽取信息,人工定期回顾病历,或已有用于质量评估的性能数据等。可从医生个体层面或医疗机构整体层面进行数据分析。建议尽可能从医生个体层面追踪其抗生素的使用情况。个体化的抗生素使用情况反馈是一项推动其遵从基于循证的指南的有效方法。有效的反馈包括该名医生的抗生素使用情况与其他同事进行比较,尤其是与那些抗生素使用规范或严格基于循证依据的同事(前10%)进行比较。反过来讲,医生关于抗生素管理方面的反馈也可以协助修订相关策略,且提高该项管理措施的可接受度。另外,一项研究也表明,向临床医生通报其比其他同事使用了多于80%的抗生素也可以有效减少整体的抗生素使用率。
针对高度关注的疾病开展抗生素使用的追踪和报告,可评估抗生素是否适用于已有临床诊断,是否在下抗生素治疗的诊断前符合了诊断标准,是否所选抗生素是推荐的抗生素,以及是否抗生素剂量和使用时间正确。门诊医生和诊室负责人可基于已有时机选取相关结局进行追踪和报告,以改善其临床实践。医疗机构可通过追踪高度关注的疾病(可确定为时机数)来提高临床医生依据最佳临床实践和临床实践指南使用抗生素的依从性(box2框图2)。如急性支气管炎是一种普通疾病,国家临床实践指南中并未推荐使用抗生素治疗,但临床上通常情况下都会使用抗生素治疗。因此,门诊负责人可以反馈每名医生在接诊急性支气管炎病人使用抗生素治疗的比例,并将其与其他同事使用抗生素的比例进行比较。这种针对特定疾病的配对追踪和报告的方式可有效减少抗生素的使用,且改善抗生素的不合理使用。
医疗机构也可追踪医生门诊病人中使用抗生素的比例(如某医生所有抗生素的数量/某医生所有门诊病人数量)。向临床医生提供这些个性化的数据,并将其与其他同事进行比较可以有效减少抗生素的使用,且可以降低医生因诊断编码方面不同而带来的影响。当一名医生通过篡改诊断编码来满足其使用抗生素的目的时,临床上称之为“诊断转移”,如,当一名病人罹患急性支气管炎时(无需抗生素),医生可能会将其疾病编码记录为肺炎(需要抗生素)。当仅仅追踪和报告一项高度关注的疾病时(如急性支气管炎),“诊断转移”的问题可以避免,但当追踪所有门诊病人比例时,该比例并不会受“诊断转移”的影响。然而,当使用矩阵对抗生素的使用进行比较时,由于医生可能使用抗生素治疗病人的其他并发症,因此应考虑医生接诊的病人间可比性(如某医生比其他医生接诊了更多的具有免疫抑制的病人)。
某些医疗机构可以追踪和报告抗生素使用的并发症(如艰难梭菌感染,药物交叉反应,药物不良反应等),以及门诊常见细菌病原体的抗生素耐药趋势。在个体或诊所层面,太小的样本量可能会使得这些测量结果不可信或无效。在此情形下,通过调查艰难梭菌感染来评估急诊情况与抗生素使用之间的关联可作为预测可能的严重药物不良反应的标志物。
临床医生和诊室负责人都要参与抗生素的管理。临床医生可通过采取以下至少一项措施来追踪和报告其抗生素使用情况。
l 自我评价抗生素使用情况。临床医生可通过自我评价的方式,确保其抗生素的使用遵循遵循最新的循证依据和临床实践指南。
l 通过参与继续教育培训和质量提高活动以追踪和改善其抗生素的使用。
门诊或机构负责人应至少做到以下其中一条:
l 至少建立一套抗生素使用的追踪和报告系统。追踪和报告的结局包括高度关注的疾病,使用抗生素的门诊病人的比例,抗生素使用的并发症和抗生素耐药趋势等。系统可分为医生个体层面和机构的整体层面。
l 评价和分享来自卫生服务计划和资助者关于抗生素使用方面的质量测量和既定目标的相关内容。目前在美国,“抗击抗生素耐药细菌的国家战略”旨在到2020年,针对监测的特定疾病,其门诊的抗生素不合理使用率降低50%。目前HEDIS监测的内容包括:儿童咽炎的正确检查方面的质量测量,上呼吸道感染的儿童的合理治疗,以及急性支气管炎成年病人避免使用抗生素等。
教育与专业技能
病人和医生都应接受抗生素合理使用方面的教育培训。针对病人及其家属的健康教育可提高其意识,并最大可能的改善其抗生素的合理使用。针对医生和诊所工作人员的培训可强化抗生素的合理使用,且提高医疗服务质量。门诊医生知识的缺乏很少能成为医生使用抗生素的障碍。针对临床医生,通常有效的健康教育包括既要及时回顾抗生素合理使用的相关指南,也要强调影响临床医生抗生素使用的社会心理压力(如临床医生考虑病人的需求)。方便与同事沟通,以及方便向相关专家咨询也是改善抗生素使用的宝贵资源。
临床医生可通过采取以下至少一项措施来向病人及其家属开展抗生素合理使用方面的健康教育:
l 采取有效的沟通策略来说服病人何时使用抗生素。如,应让病人知道,当病人是病毒感染时,使用抗生素无效,因此可不用使用抗生素。同时,也应让病人知道,一些特定的细菌感染即使不适用抗生素也可以自愈。当向其解释为何不使用抗生素时,应向其说明出现症状时如何解决,这些将于病人的就诊满意度相关联。另外,针对那些希望使用抗生素,但未向其提供抗生素的病人,建议在其病情恶化或未见明显改善时及时寻求医疗服务也会提高其就诊满意度。
l 教育病人使用抗生素治疗的潜在危害。潜在的危害包括普通的副反应以及偶发的严重副反应,如鼻塞、腹泻、艰难梭菌感染,过敏反应,以及其他严重反应等。特别强调的是,应向患儿的父母告知抗生素相关的可能不良反应。另外,越来越多的证据表明,通过扰乱儿童的微生物菌群,在幼儿或儿童时期使用抗生素与过敏、传染病和自免疫疾病有关联。
l 向病人提供健康教育资料。这些资料可包括抗生素合理使用的信息,抗生素的可能严重药物不良反应,以及常见感染如何缓解症状等。常见感染的症状管理方面的资料可见(http://www.cdc.gov/getsmart)
门诊和机构的负责人可通过采取以下至少一项措施来向临床医生提供健康教育,确保其方便向相关专家咨询:
l 提供面对面的教育培训。这些培训可由其同事、同道或意见领袖来开展。
l 向临床医生提供继续教育培训机会。继续教育培训内容应重点关注抗生素的合理使用,严重药物不良反应,以及沟通技巧等。尤为重要的是,针对临床医生的沟通技巧培训应包括如何评价病人的预期,讨论抗生素治疗的优劣,当病情恶化或无效时该如何寻求医疗服务,以及评价病人对相关信息的理解。
l 确保医生及时与相关专家进行沟通。专业人士包括药学家或医学助理,他们可以协助临床医生在需要特殊医疗服务时做出正确的医疗决策。如,在医院内,进行过传染病相关知识培训的药剂师一直是抗生素管理项目的重要成员,这些药剂师可有效改善病人以后,且可以为医院节约医疗费用。不同医疗机构其所需专业人士也有所不同,应根据本机构的实际情况进行配备。
未来发展方向
门诊抗生素管理的核心策略为改善抗生素的使用提供了构架。门诊医疗服务的日益复杂也需要更加灵活的管理方式。
急性呼吸道感染是门诊抗生素管理的关注重点,其主要原因是其更倾向于使用抗生素。但其他领域也要多加关注,如急救操作,牙科预防,泌尿生殖系统感染,皮肤及软组织感染,以及慢阻肺等。
总结
虽然核心策略为门诊的抗生素管理提供了很好的框架,但要落实这些政策更需要不懈的努力。
致谢(略)
参考文献(略)
借助完善的医院AMS优化抗生素合理应用俞云松
默认分类 • dearhang 发表了文章 • 0 个评论 • 252 次浏览 • 2017-01-04 16:34
浙江大学医学院附属邵逸夫医院俞云松教授
借助完善的医院AMS优化抗生素合理应用
【外国指南】英国国家卫生与临床优化研究所:抗菌药物管理
默认分类 • dearhang 发表了文章 • 0 个评论 • 283 次浏览 • 2017-01-04 16:33
北京IDSC会议:抗菌药物超适应症专家共识
默认分类 • dearhang 发表了文章 • 0 个评论 • 331 次浏览 • 2017-01-04 16:32
有了专家共识可以指导我们使用抗菌药物。
有了专家共识可以指导我们使用抗菌药物。
抗生素滥用”这一世界难题如何应对?
默认分类 • dearhang 发表了文章 • 0 个评论 • 269 次浏览 • 2017-01-04 16:31
近日哥德堡大学一项“北京雾霾的空气中含有平均60多种耐药基因,我们将因此失去可最后求助的抗生素“的研究近期引发公众关注。
其实,当前,细菌耐药是世界各国共同面临的问题,并已成为全球公共健康领域的一项重大挑战。在近日举行的全球健康促进大会上,国家卫生计生委宣传司司长毛群安针对抗生素滥用问题进行了回答。在接下来的“抗生素耐药性”平行论坛上,多国官员也共同讨论采取跨部门的措施,解决抗生素滥用和耐药性问题。
发布会上,毛群安提到,抗生素使用的问题,不仅是卫生领域,也是全球、全社会关注的重大公共卫生问题。国家卫生计生委对于抗生素使用的控制问题高度重视,卫计委对于医院和医务人员正确使用抗生素制定了一系列的管理规定。
细菌耐药性威胁重重
抗生素滥用问题由于常常被提起而易忽视其巨大的威胁。超级细菌作为一个名词也并不陌生。对于抗生素的耐药性,大部分人没有意识到他的可怕,往往认为由于一个人滥用抗生素,最终将导致他自己没有更有效的药物用于治疗。但事实上情况更严重,不是简单的人体对抗生素产生耐药性,而是人体内的细菌产生了耐药性,可怕的是有了耐药性的细菌会传播。这就意味着你没用过抗生素,但是也面临着耐抗生素细菌的感染。
英国Jim O’Neill爵士发表的《全球抗生素耐药回顾:报告及建议》中指出,如果不采取行之有效的措施,到了2050年,超级细菌将每3秒杀死1个人,全球每年将有1000万人死于耐药性感染。
针对抗生素滥用,全球各方也采取了诸多行动,2011年,世界卫生组织提出“抵制耐药性——今天不采取行动,明天就无药可用”;2012年我国实施了《抗菌药物临床应用管理办法》被称之为史上“最严限抗令”;2015年世界卫生大会审议通过了控制控制细菌耐药性全球行动计划;2016年举行的G20杭州峰会和第71届联合国大会,也将细菌耐药性问题列为议题进行讨论,并作出相关决议。
抗生素滥用是国际问题
加强抗菌药物科学管理、减缓细菌耐药越来越成为全球共同关注的、非常紧迫的工作之一。
斐济健康与医疗服务部部长罗茜·索菲亚·阿克巴尔表示,斐济政府的第一个目标是提高抗生素耐药的问题的认识,意识到问题的严重性,加强监督,控制感染,优化抗生素在动物和人体的滥用。政府也制定了跨部门的抗生素耐药治理计划,重点关注农业和渔业抗生素滥用等问题。
据联合国粮农组织动物健康部高级职员Batinka de Balogh介绍,动物中抗生素滥用现象同样严重,动物产品的增长也导致了抗生素的大量应用。饲料里添加抗生素既能促生长又能防疾病,而动物摄入的抗生素50%通过粪便排出。这些现象除了发生在动物身上,还有陪伴动物,例如宠物。有些领域,相应法律法规没有跟上,甚至还是法律盲区。动物产品、农产品生产企业必须参与抗生素治理当中,多部门合作。
Batinka提到动物抗生素的滥用,不得不提一下多粘菌素——这个抗生素古老但是却便宜,因此被中国等国家添加到动物饲料中,以生产出更便宜的猪肉和其他肉类。
全球医药网络执行董事Mirfin Mpundu 提到,干预是提高抗生素可获得性的门槛,一方面推动抗生素滥用的监控,另一方面要创新。
新药研发迫在眉睫
随着抗生素在疾病治疗中的使用,细菌和病毒在不断进行自我“完善”,变得对药物更加耐受,最终出现超级病菌。抗生素研发一直在与细菌和病毒的进化赛跑,红霉素于1953年上市,15年后发现耐药菌;庆大霉素研制于1967年,12年后发现耐药菌; 2003年,达托霉素进入临床使用,1年后就发现耐药菌。目前,细菌的进化速度超过我们调整抗生素的速度。
抗药性出现得越来越快,但是新抗生素的研发却并不乐观,由于药物开发昂贵回报低下,不少药厂决定不再研发新的抗生素。当今全球市场上,75%的抗生素是1970年之前开发的。全世界最大的前18家制药公司,已经有15家完全放弃了抗生素市场。市面上80%的抗生素研发都是由小公司在推动。
FDA的对抗生素的严厉监管也让抗生素的研发雪上加霜,在1980年代,4年时间就通过了19种抗生素,2000年之后的14年间只有13种抗生素获得通过。而能否最终上市还需要等待。
随着有效的抗生素越来越少,新抗生素不仅收到重视也受到高度管制,严格限制使用条件,不到万不得已绝不会大规模投入使用,这也降低了制药公司的研发积极性。
与药企的冷静形成反差的是巨大的抗生素市场,据中康CMH监测,2015年我国全身性抗细菌药市场规模达到2119亿元,其中,抗生素市场规模1861亿元,同比增长8.4%,而同期全国药品市场规模的增速仅有7.6%。不知道巨大的市场能否换回大药厂研发的信心。 查看全部
近日哥德堡大学一项“北京雾霾的空气中含有平均60多种耐药基因,我们将因此失去可最后求助的抗生素“的研究近期引发公众关注。
其实,当前,细菌耐药是世界各国共同面临的问题,并已成为全球公共健康领域的一项重大挑战。在近日举行的全球健康促进大会上,国家卫生计生委宣传司司长毛群安针对抗生素滥用问题进行了回答。在接下来的“抗生素耐药性”平行论坛上,多国官员也共同讨论采取跨部门的措施,解决抗生素滥用和耐药性问题。
发布会上,毛群安提到,抗生素使用的问题,不仅是卫生领域,也是全球、全社会关注的重大公共卫生问题。国家卫生计生委对于抗生素使用的控制问题高度重视,卫计委对于医院和医务人员正确使用抗生素制定了一系列的管理规定。
细菌耐药性威胁重重
抗生素滥用问题由于常常被提起而易忽视其巨大的威胁。超级细菌作为一个名词也并不陌生。对于抗生素的耐药性,大部分人没有意识到他的可怕,往往认为由于一个人滥用抗生素,最终将导致他自己没有更有效的药物用于治疗。但事实上情况更严重,不是简单的人体对抗生素产生耐药性,而是人体内的细菌产生了耐药性,可怕的是有了耐药性的细菌会传播。这就意味着你没用过抗生素,但是也面临着耐抗生素细菌的感染。
英国Jim O’Neill爵士发表的《全球抗生素耐药回顾:报告及建议》中指出,如果不采取行之有效的措施,到了2050年,超级细菌将每3秒杀死1个人,全球每年将有1000万人死于耐药性感染。
针对抗生素滥用,全球各方也采取了诸多行动,2011年,世界卫生组织提出“抵制耐药性——今天不采取行动,明天就无药可用”;2012年我国实施了《抗菌药物临床应用管理办法》被称之为史上“最严限抗令”;2015年世界卫生大会审议通过了控制控制细菌耐药性全球行动计划;2016年举行的G20杭州峰会和第71届联合国大会,也将细菌耐药性问题列为议题进行讨论,并作出相关决议。
抗生素滥用是国际问题
加强抗菌药物科学管理、减缓细菌耐药越来越成为全球共同关注的、非常紧迫的工作之一。
斐济健康与医疗服务部部长罗茜·索菲亚·阿克巴尔表示,斐济政府的第一个目标是提高抗生素耐药的问题的认识,意识到问题的严重性,加强监督,控制感染,优化抗生素在动物和人体的滥用。政府也制定了跨部门的抗生素耐药治理计划,重点关注农业和渔业抗生素滥用等问题。
据联合国粮农组织动物健康部高级职员Batinka de Balogh介绍,动物中抗生素滥用现象同样严重,动物产品的增长也导致了抗生素的大量应用。饲料里添加抗生素既能促生长又能防疾病,而动物摄入的抗生素50%通过粪便排出。这些现象除了发生在动物身上,还有陪伴动物,例如宠物。有些领域,相应法律法规没有跟上,甚至还是法律盲区。动物产品、农产品生产企业必须参与抗生素治理当中,多部门合作。
Batinka提到动物抗生素的滥用,不得不提一下多粘菌素——这个抗生素古老但是却便宜,因此被中国等国家添加到动物饲料中,以生产出更便宜的猪肉和其他肉类。
全球医药网络执行董事Mirfin Mpundu 提到,干预是提高抗生素可获得性的门槛,一方面推动抗生素滥用的监控,另一方面要创新。
新药研发迫在眉睫
随着抗生素在疾病治疗中的使用,细菌和病毒在不断进行自我“完善”,变得对药物更加耐受,最终出现超级病菌。抗生素研发一直在与细菌和病毒的进化赛跑,红霉素于1953年上市,15年后发现耐药菌;庆大霉素研制于1967年,12年后发现耐药菌; 2003年,达托霉素进入临床使用,1年后就发现耐药菌。目前,细菌的进化速度超过我们调整抗生素的速度。
抗药性出现得越来越快,但是新抗生素的研发却并不乐观,由于药物开发昂贵回报低下,不少药厂决定不再研发新的抗生素。当今全球市场上,75%的抗生素是1970年之前开发的。全世界最大的前18家制药公司,已经有15家完全放弃了抗生素市场。市面上80%的抗生素研发都是由小公司在推动。
FDA的对抗生素的严厉监管也让抗生素的研发雪上加霜,在1980年代,4年时间就通过了19种抗生素,2000年之后的14年间只有13种抗生素获得通过。而能否最终上市还需要等待。
随着有效的抗生素越来越少,新抗生素不仅收到重视也受到高度管制,严格限制使用条件,不到万不得已绝不会大规模投入使用,这也降低了制药公司的研发积极性。
与药企的冷静形成反差的是巨大的抗生素市场,据中康CMH监测,2015年我国全身性抗细菌药市场规模达到2119亿元,其中,抗生素市场规模1861亿元,同比增长8.4%,而同期全国药品市场规模的增速仅有7.6%。不知道巨大的市场能否换回大药厂研发的信心。
抗生素滥用太可怕?“老司机”教你一眼看懂!
默认分类 • dearhang 发表了文章 • 0 个评论 • 315 次浏览 • 2017-01-04 16:31
如果继续乱用抗生素,2050年人类因此的死亡人数可能超过1000万。
前不久,朋友圈被一则《七旬老太患上常见的肺炎,11种抗生素竟然都不管用》的新闻刷屏了。
很多人都认为“抗生素”是救命药,然而关键时刻,为何11种抗生素都无法救命?
其实,滥用抗生素的最大危害,就是导致人类最后无药可救,养出了“超级细菌”!抗生素是一把双刃剑,用不对就是拿它在给自己捅刀子!
0.gif
滥用抗生素的危害
细菌耐药——无药可用
抗生素本来就是消灭细菌的小能手,但在杀灭或抑制过程中,细菌也一直在“反抗”。细菌为了生存,在跟药物的不断抗争下改变了自己的性质和状态,来维持生命,导致细菌耐药。如果继续乱用,2050年人类因此的死亡人数可能超过1000万。
“炸”毁肠道——数年恢复
服用抗生素的同时,肠道菌群也无一幸免,无论是有益菌,还是有害菌。抗生素药物每使用一次,就相当于在肠道里投了一颗“炸弹”,它对肠道菌群能够造成非常大的破坏,甚至需要数年才能恢复。
0 (1).gif
毁免疫——更易生病
人体有超过 80% 的免疫功能建构在肠道中的益生菌平衡上,从婴儿开始,肠道菌群便逐渐发挥作用,免疫功能也由此启动。
抗生素的滥用严重影响肠道菌群的平衡,摧毁大量的益生菌,影响人体的免疫系统。而益菌除了是防御的卫兵,也是移除体内重金属的帮手,一旦让坏菌占得优势,肠壁出现漏洞,细菌、过敏原得以入侵血液,将会使已经削弱的免疫系统责任更为加重。
不良反应——药三分毒
抗生素本身就是一种药物,不合理使用很容易产生不良反应。比如小孩使用了庆大霉素、丁胺卡那霉素出现了耳聋,成人使用可能会有肾脏的问题。还有红霉素里面的四环素,大量使用会造成肝脏的损害,小孩使用会影响牙齿和骨骼的发育问题。
影响大脑——记忆变差
据德国的马克斯·德尔布吕克分子医学中心的研究,广谱抗生素会减缓小鼠大脑中海马体的细胞发育。而海马体主要负责记忆和学习,日常生活中的短期记忆都储存在海马体中。实验中的小鼠在记忆测试中表现很差,而且体内白细胞更少。
0 (2).gif
一招识别抗生素
名字中带【磺胺】
磺胺类抗菌药,用作词头。
如磺胺嘧啶、磺胺甲恶唑、磺胺米隆等。
名字中带【霉素】
各类抗生素都有用这个词干。
如阿奇霉素、克林霉素、罗红霉素、红霉素等。
名字中带【西林】
青霉素类药物。
如阿莫西林、氨苄西林、哌拉西林、美洛西林等。
名字中带【头孢】
头孢菌素类药物,用作词头。
如头孢拉定、头孢地尼、头孢曲松、头孢哌酮等。
名字中带【培南】
碳青霉烯类药物。
如亚胺培南、美罗培南、帕尼培南等。
名字中带【环素】
四环素类药物。
如四环素、土霉素、地美环素、美他环素等。
名字中带【沙星】
喹诺酮类药物。
如诺氟沙星、氧氟沙星、左氧氟沙星、环丙沙星等。
0 (3).gif
这些常见病不需要抗生素
慢性咽炎
急性咽炎治疗不及时,会转成慢性咽炎,出现干呕、嗓子痒等症状,但一般并没有任何病菌,只是由于咽部黏膜已有慢性炎症的病理改变,如黏膜充血、肿胀、肥厚、干燥、变薄、萎缩等。除非有细菌感染,如咽部有脓点、出现发热等症状,才需要使用抗生素,且遵医嘱。
妇科炎症
慢性盆腔炎,慢性子宫颈炎治疗上不需要使用抗生素,只有急性炎症发作,才需要抗生素,而且必须是医院根据细菌培养和药敏试验选用药物。而对于阴道炎、外阴炎等,只有滴虫性阴道炎、细菌性阴道需要抗生素,其他都是不需要抗生素治疗的。
前列腺炎
据多项研究调查,只有约5%-10%的慢性前列腺炎有明确的细菌感染,需要口服抗生素治疗。而且慢性前列腺炎的抗生素治疗,应依据下尿路细菌培养和药物敏感试验,而不是觉得自己发炎不舒服而随意服用抗生素。
腹泻
腹泻病有感染性与非感染性之分,抗生素对于非感染性腹泻病没有必要使用。由于病毒引起的寒湿型腹泻、暴饮暴食引起的伤食腹泻,以及脾虚引起的脾虚腹泻,都不适合用抗生素。
感冒(上呼吸道感染)
90%的感冒都是由病毒感染引起的,抗生素对病毒并无作用,起不到任何治疗作用。病毒引起的感冒大约病程5-7天,大多数患者都可自愈。如果症状持续,或伴有高烧、气喘,应及时就诊。即使某次感冒合并了细菌感染,医生开了抗生素服用,下次感冒又出现同样症状,也不可使用上次剩下的药,因为感染的细菌可能不是同一类。
中耳炎
急性化脓性中耳炎表现为高烧、呕吐等症状时,确实要遵医嘱用抗生素。但慢性中耳炎是否要用抗生素,应听从医生建议。如果觉得耳朵发炎而自己不规律地使用抗生素,可能增大耐药风险。
腮腺炎
腮腺炎好发于儿童和青少年,常见发热、头痛、咽痛、食欲不佳、呕吐等,数小时腮腺肿痛。腮腺炎是由病毒入侵引起,所以一般抗生素和磺胺药物无效。
鼻窦炎
鼻窦炎可由细菌或病毒感染引起,患者很难分别,应请医生判断。约有1/3的鼻窦炎患者会继发细菌感染,需要用抗生素对症治疗。
胃炎
胃炎有的是感染性炎症,如由幽门螺杆菌或其他细菌引起,但幽门螺杆菌的清除却不能套用一般的抗生素治疗,它顽固得很;而如果是因为物理化学因素造成的胃炎,如长期过热、粗糙食物、饮酒、药物等,服用抗生素更不会有效。
尿路感染
急性膀胱炎是下尿路感染的一种,一般女性常见,表现为尿频、尿急、尿痛,或可有血尿或者发烧。尿路感染需要查明有关细菌,再进行针对性的抗生素治疗。 查看全部
如果继续乱用抗生素,2050年人类因此的死亡人数可能超过1000万。
前不久,朋友圈被一则《七旬老太患上常见的肺炎,11种抗生素竟然都不管用》的新闻刷屏了。
很多人都认为“抗生素”是救命药,然而关键时刻,为何11种抗生素都无法救命?
其实,滥用抗生素的最大危害,就是导致人类最后无药可救,养出了“超级细菌”!抗生素是一把双刃剑,用不对就是拿它在给自己捅刀子!
0.gif
滥用抗生素的危害
细菌耐药——无药可用
抗生素本来就是消灭细菌的小能手,但在杀灭或抑制过程中,细菌也一直在“反抗”。细菌为了生存,在跟药物的不断抗争下改变了自己的性质和状态,来维持生命,导致细菌耐药。如果继续乱用,2050年人类因此的死亡人数可能超过1000万。
“炸”毁肠道——数年恢复
服用抗生素的同时,肠道菌群也无一幸免,无论是有益菌,还是有害菌。抗生素药物每使用一次,就相当于在肠道里投了一颗“炸弹”,它对肠道菌群能够造成非常大的破坏,甚至需要数年才能恢复。
0 (1).gif
毁免疫——更易生病
人体有超过 80% 的免疫功能建构在肠道中的益生菌平衡上,从婴儿开始,肠道菌群便逐渐发挥作用,免疫功能也由此启动。
抗生素的滥用严重影响肠道菌群的平衡,摧毁大量的益生菌,影响人体的免疫系统。而益菌除了是防御的卫兵,也是移除体内重金属的帮手,一旦让坏菌占得优势,肠壁出现漏洞,细菌、过敏原得以入侵血液,将会使已经削弱的免疫系统责任更为加重。
不良反应——药三分毒
抗生素本身就是一种药物,不合理使用很容易产生不良反应。比如小孩使用了庆大霉素、丁胺卡那霉素出现了耳聋,成人使用可能会有肾脏的问题。还有红霉素里面的四环素,大量使用会造成肝脏的损害,小孩使用会影响牙齿和骨骼的发育问题。
影响大脑——记忆变差
据德国的马克斯·德尔布吕克分子医学中心的研究,广谱抗生素会减缓小鼠大脑中海马体的细胞发育。而海马体主要负责记忆和学习,日常生活中的短期记忆都储存在海马体中。实验中的小鼠在记忆测试中表现很差,而且体内白细胞更少。
0 (2).gif
一招识别抗生素
名字中带【磺胺】
磺胺类抗菌药,用作词头。
如磺胺嘧啶、磺胺甲恶唑、磺胺米隆等。
名字中带【霉素】
各类抗生素都有用这个词干。
如阿奇霉素、克林霉素、罗红霉素、红霉素等。
名字中带【西林】
青霉素类药物。
如阿莫西林、氨苄西林、哌拉西林、美洛西林等。
名字中带【头孢】
头孢菌素类药物,用作词头。
如头孢拉定、头孢地尼、头孢曲松、头孢哌酮等。
名字中带【培南】
碳青霉烯类药物。
如亚胺培南、美罗培南、帕尼培南等。
名字中带【环素】
四环素类药物。
如四环素、土霉素、地美环素、美他环素等。
名字中带【沙星】
喹诺酮类药物。
如诺氟沙星、氧氟沙星、左氧氟沙星、环丙沙星等。
0 (3).gif
这些常见病不需要抗生素
慢性咽炎
急性咽炎治疗不及时,会转成慢性咽炎,出现干呕、嗓子痒等症状,但一般并没有任何病菌,只是由于咽部黏膜已有慢性炎症的病理改变,如黏膜充血、肿胀、肥厚、干燥、变薄、萎缩等。除非有细菌感染,如咽部有脓点、出现发热等症状,才需要使用抗生素,且遵医嘱。
妇科炎症
慢性盆腔炎,慢性子宫颈炎治疗上不需要使用抗生素,只有急性炎症发作,才需要抗生素,而且必须是医院根据细菌培养和药敏试验选用药物。而对于阴道炎、外阴炎等,只有滴虫性阴道炎、细菌性阴道需要抗生素,其他都是不需要抗生素治疗的。
前列腺炎
据多项研究调查,只有约5%-10%的慢性前列腺炎有明确的细菌感染,需要口服抗生素治疗。而且慢性前列腺炎的抗生素治疗,应依据下尿路细菌培养和药物敏感试验,而不是觉得自己发炎不舒服而随意服用抗生素。
腹泻
腹泻病有感染性与非感染性之分,抗生素对于非感染性腹泻病没有必要使用。由于病毒引起的寒湿型腹泻、暴饮暴食引起的伤食腹泻,以及脾虚引起的脾虚腹泻,都不适合用抗生素。
感冒(上呼吸道感染)
90%的感冒都是由病毒感染引起的,抗生素对病毒并无作用,起不到任何治疗作用。病毒引起的感冒大约病程5-7天,大多数患者都可自愈。如果症状持续,或伴有高烧、气喘,应及时就诊。即使某次感冒合并了细菌感染,医生开了抗生素服用,下次感冒又出现同样症状,也不可使用上次剩下的药,因为感染的细菌可能不是同一类。
中耳炎
急性化脓性中耳炎表现为高烧、呕吐等症状时,确实要遵医嘱用抗生素。但慢性中耳炎是否要用抗生素,应听从医生建议。如果觉得耳朵发炎而自己不规律地使用抗生素,可能增大耐药风险。
腮腺炎
腮腺炎好发于儿童和青少年,常见发热、头痛、咽痛、食欲不佳、呕吐等,数小时腮腺肿痛。腮腺炎是由病毒入侵引起,所以一般抗生素和磺胺药物无效。
鼻窦炎
鼻窦炎可由细菌或病毒感染引起,患者很难分别,应请医生判断。约有1/3的鼻窦炎患者会继发细菌感染,需要用抗生素对症治疗。
胃炎
胃炎有的是感染性炎症,如由幽门螺杆菌或其他细菌引起,但幽门螺杆菌的清除却不能套用一般的抗生素治疗,它顽固得很;而如果是因为物理化学因素造成的胃炎,如长期过热、粗糙食物、饮酒、药物等,服用抗生素更不会有效。
尿路感染
急性膀胱炎是下尿路感染的一种,一般女性常见,表现为尿频、尿急、尿痛,或可有血尿或者发烧。尿路感染需要查明有关细菌,再进行针对性的抗生素治疗。
使用抗生素的9个误区
默认分类 • dearhang 发表了文章 • 0 个评论 • 235 次浏览 • 2017-01-04 16:29
误区1:抗生素=消炎药
抗生素不直接针对炎症发挥作用,而是针对引起炎症的微生物起到杀灭的作用。消炎药是针对炎症的,比如常用的阿司匹林等消炎镇痛药。
多数人误以为抗生素可以治疗一切炎症。实际上抗生素仅适用于由细菌引起的炎症,而对由病毒引起的炎症无效。人体内存在大量正常有益的菌群,如果用抗生素治疗无菌性炎症,这些药物进入人体内后将会压抑和杀灭人体内有益的菌群,引起菌群失调,造成抵抗力下降。日常生活中经常发生的局部软组织的淤血、红肿、疼痛、过敏反应引起的接触性皮炎、药物性皮炎以及病毒引起的炎症等,都不宜使用抗生素来进行治疗。
误区2:抗生素可预防感染
抗生素仅适用于由细菌和部分其他微生物引起的炎症,对病毒性感冒、麻疹、腮腺炎、伤风、流感等患者给予抗生素治疗有害无益。抗生素是针对引起炎症的微生物,是杀灭微生物的。没有预防感染的作用,相反,长期使用抗生素会引起细菌耐药。
误区3:广谱抗生素优于窄谱抗生素
抗生素使用的原则是能用窄谱的不用广谱;能用低级的不用高级的;用一种能解决问题的就不用两种;轻度或中度感染一般不联合使用抗生素。在没有明确病原微生物时可以使用广谱抗生素,如果明确了致病的微生物最好使用窄谱抗生素。否则容易增强细菌对抗生素的耐药性。
误区4:新的抗生素比老的好,贵的抗生素比便宜的好
其实每种抗生素都有自身的特性,优势劣势各不相同。一般要因病、因人选择,坚持个体化给药。例如,红霉素是老牌抗生素,价格很便宜,它对于军团菌和支原体感染的肺炎具有相当好的疗效,而价格非常高的碳青霉烯类的抗生素和三代头孢菌素对付这些病就不如红霉素。而且,有的老药药效比较稳定,价格便宜,不良反应较明确。
另一方面,新的抗生素的诞生往往是因为老的抗生素发生了耐药,如果老的抗生素有疗效,应当使用老的抗生素。
误区5:使用抗生素的种类越多,越能有效地控制感染
现在一般来说不提倡联合使用抗生素。因为联合用药可以增加一些不合理的用药因素,这样不仅不能增加疗效,反而降低疗效,而且容易产生一些毒副作用、或者细菌对药物的耐药性。所以合并用药的种类越多,由此引起的毒副作用、不良反应发生率就越高。一般来说,为避免耐药和毒副作用的产生,能用一种抗生素解决的问题绝不应使用两种。
误区6:感冒就用抗生素
病毒或者细菌都可以引起感冒。病毒引起的感冒属于病毒性感冒,细菌引起的感冒属于细菌性感冒。抗生素只对细菌性感冒有用。
其实,很多感冒都属于病毒性感冒。严格意义上讲,对病毒性感冒并没有什么有效的药物,只是对症治疗,而不需要使用抗生素。大家可能都有过这种经历,感冒以后习惯性在药店买一些感冒药,同时加一点抗生素来使用。实际上抗生素在这个时候是没有用处的,是浪费也是滥用。
误区7:发烧就用抗生素
抗生素仅适用于由细菌和部分其他微生物引起的炎症发热,对病毒性感冒、麻疹、腮腺炎、伤风、流感等患者给予抗生素治疗有害无益。咽喉炎、上呼吸道感染者多为病毒引起,抗生素无效。
此外,就算是细菌感染引起的发热也有多种不同的类型,不能盲目地就使用头孢菌素等抗生素。比如结核引起的发热,如果盲目使用抗生素而耽误了正规抗痨治疗会贻误病情。最好还是在医生指导下用药。
误区8:频繁更换抗生素
抗生素的疗效有一个周期问题,如果使用某种抗生素的疗效暂时不好,首先应当考虑用药时间不足。此外,给药途径不当以及全身的免疫功能状态等因素也可影响抗生素的疗效。如果与这些因素有关,只要加以调整,疗效就会提高。
频繁更换药物,会造成用药混乱,从而伤害身体。况且,频繁换药很容易使细菌产生对多种药物的耐药性。
误区9:一旦有效就停药 查看全部
误区1:抗生素=消炎药
抗生素不直接针对炎症发挥作用,而是针对引起炎症的微生物起到杀灭的作用。消炎药是针对炎症的,比如常用的阿司匹林等消炎镇痛药。
多数人误以为抗生素可以治疗一切炎症。实际上抗生素仅适用于由细菌引起的炎症,而对由病毒引起的炎症无效。人体内存在大量正常有益的菌群,如果用抗生素治疗无菌性炎症,这些药物进入人体内后将会压抑和杀灭人体内有益的菌群,引起菌群失调,造成抵抗力下降。日常生活中经常发生的局部软组织的淤血、红肿、疼痛、过敏反应引起的接触性皮炎、药物性皮炎以及病毒引起的炎症等,都不宜使用抗生素来进行治疗。
误区2:抗生素可预防感染
抗生素仅适用于由细菌和部分其他微生物引起的炎症,对病毒性感冒、麻疹、腮腺炎、伤风、流感等患者给予抗生素治疗有害无益。抗生素是针对引起炎症的微生物,是杀灭微生物的。没有预防感染的作用,相反,长期使用抗生素会引起细菌耐药。
误区3:广谱抗生素优于窄谱抗生素
抗生素使用的原则是能用窄谱的不用广谱;能用低级的不用高级的;用一种能解决问题的就不用两种;轻度或中度感染一般不联合使用抗生素。在没有明确病原微生物时可以使用广谱抗生素,如果明确了致病的微生物最好使用窄谱抗生素。否则容易增强细菌对抗生素的耐药性。
误区4:新的抗生素比老的好,贵的抗生素比便宜的好
其实每种抗生素都有自身的特性,优势劣势各不相同。一般要因病、因人选择,坚持个体化给药。例如,红霉素是老牌抗生素,价格很便宜,它对于军团菌和支原体感染的肺炎具有相当好的疗效,而价格非常高的碳青霉烯类的抗生素和三代头孢菌素对付这些病就不如红霉素。而且,有的老药药效比较稳定,价格便宜,不良反应较明确。
另一方面,新的抗生素的诞生往往是因为老的抗生素发生了耐药,如果老的抗生素有疗效,应当使用老的抗生素。
误区5:使用抗生素的种类越多,越能有效地控制感染
现在一般来说不提倡联合使用抗生素。因为联合用药可以增加一些不合理的用药因素,这样不仅不能增加疗效,反而降低疗效,而且容易产生一些毒副作用、或者细菌对药物的耐药性。所以合并用药的种类越多,由此引起的毒副作用、不良反应发生率就越高。一般来说,为避免耐药和毒副作用的产生,能用一种抗生素解决的问题绝不应使用两种。
误区6:感冒就用抗生素
病毒或者细菌都可以引起感冒。病毒引起的感冒属于病毒性感冒,细菌引起的感冒属于细菌性感冒。抗生素只对细菌性感冒有用。
其实,很多感冒都属于病毒性感冒。严格意义上讲,对病毒性感冒并没有什么有效的药物,只是对症治疗,而不需要使用抗生素。大家可能都有过这种经历,感冒以后习惯性在药店买一些感冒药,同时加一点抗生素来使用。实际上抗生素在这个时候是没有用处的,是浪费也是滥用。
误区7:发烧就用抗生素
抗生素仅适用于由细菌和部分其他微生物引起的炎症发热,对病毒性感冒、麻疹、腮腺炎、伤风、流感等患者给予抗生素治疗有害无益。咽喉炎、上呼吸道感染者多为病毒引起,抗生素无效。
此外,就算是细菌感染引起的发热也有多种不同的类型,不能盲目地就使用头孢菌素等抗生素。比如结核引起的发热,如果盲目使用抗生素而耽误了正规抗痨治疗会贻误病情。最好还是在医生指导下用药。
误区8:频繁更换抗生素
抗生素的疗效有一个周期问题,如果使用某种抗生素的疗效暂时不好,首先应当考虑用药时间不足。此外,给药途径不当以及全身的免疫功能状态等因素也可影响抗生素的疗效。如果与这些因素有关,只要加以调整,疗效就会提高。
频繁更换药物,会造成用药混乱,从而伤害身体。况且,频繁换药很容易使细菌产生对多种药物的耐药性。
误区9:一旦有效就停药