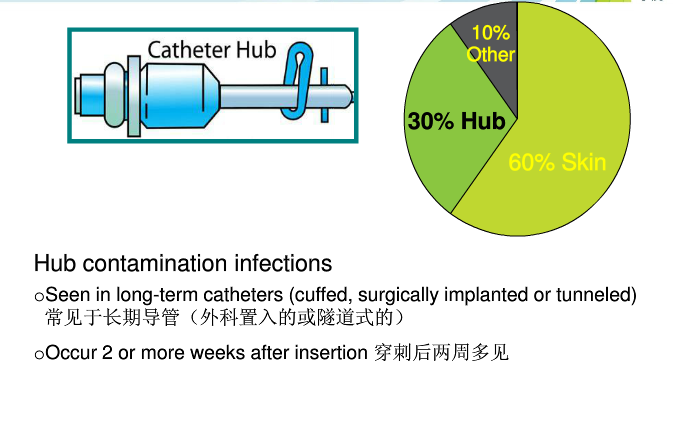
通知设置 新通知
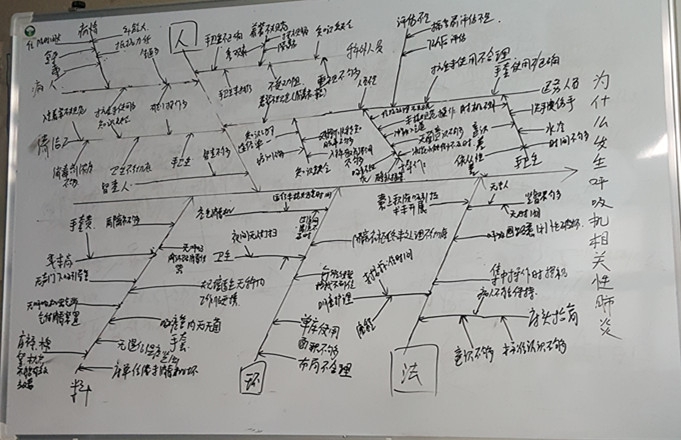
呼吸机相关性肺炎防控讨论会
dearhang 发表了文章 • 0 个评论 • 136 次浏览 • 2016-12-29 16:13
查看全部
呼吸机相关肺炎(VAP)预防与控制规范(征求意见稿)
dearhang 发表了文章 • 0 个评论 • 162 次浏览 • 2016-12-29 16:00
呼吸机相关肺炎(VAP)预防与控制规范
1 范围
本规范规定了呼吸机相关肺炎预防与控制的基本要求、医务人员管理、患者管理、气道管理、器械的消毒或灭菌管理、环境管理以及监测管理等。
本规范适用于中华人民共和国境内开展呼吸机相关诊疗工作的医院,其他开展此项工作的医疗机构参照本规范。
2 规范性引用文件
下列文件中的条款通过本规范的引用而成为本规范的条款。凡是标注日期的引用文件,其随后所有的修改单(不包括勘误的内容)或修订版均不适用于本规范。鼓励根据本规范达成协议的各方研究使用这些文件的最新版本。凡是不注日期的引用文件,其最新版本适用于本规范。
医院感染诊断标准:卫生部
医院感染管理办法:卫生部,2006年
医疗机构消毒技术规范:卫生部
WS 310.1医院消毒供应中心管理规范
WS 310.2医院消毒供应中心清洗消毒及灭菌技术操作规范
WS 310.3医院消毒供应中心清洗消毒及灭菌效果监测规范
WS/T 311医院隔离技术规范
WS/T 312 医院感染监测规范
WS/T 313 医务人员手卫生规范
3 术语和定义
下列术语和定义适用于本标准。
3.1 呼吸机相关肺炎ventilator-associated pneumonia, VAP
建立人工气道(气管插管或气管切开)并接受机械通气时发生的肺炎,包括发生肺炎48h内曾经使用人工气道进行机械通气者。
3.2 人工气道artificialairway, AA
为保证气道通畅而在生理气道与其他气源之间建立的连接,分为上人工气道和下人工气道。上人工气道包括口咽气道和鼻咽气道,下人工气道包括气管插管和气管切开等。
3.3 机械通气mechanicalventilation, MV
借助呼吸机建立气道口与肺泡间的压力差,给呼吸功能不全的患者以呼吸支持,即利用机械装置来代替、控制或改变自主呼吸运动的一种通气方式。根据机械通气是否建立人工气道分为无创正压通气和有创正压通气。
3.4 无创正压通气non-invasive positive pressure ventilation, NIPV
无需建立人工气道,通过鼻罩、口鼻面罩或全面罩(fullface mask)等无创性方式将患者与呼吸机相连进行正压辅助通气的方式。
3.5 有创正压通气invasive mechanical ventilation, IMV
需建立人工气道,经鼻或经口气管插管、气管切开等有创方式将患者与呼吸机相连进行正压辅助通气的方式。
3.6声门下分泌物吸引气管导管Endotracheal tube with subglottic secretion drainage
一种在气囊上方带侧腔的气管导管,可用于气管插管患者定时或持续吸引积存于声门下气囊上方分泌物。
3.7选择性消化道脱污染 selective decontamination of the digestive tract, SDD
局部使用抗菌药物以杀灭口咽部和胃肠道的条件致病性需氧微生物。
3.8 加热湿化器heatedhumidifier, HH
将无菌水加热,产生水蒸汽,与吸入气体混合,使吸入气体加温、加湿的装置。
3.9 热湿交换器heat-moistureexchanger, HME
将呼出气中的水分和热量吸收,使吸入气体加热、加湿的装置。又称人工鼻,是仿生骆驼鼻子制做而成的,由数层吸水和亲水材料制成的细孔网纱结构,使用时一端与人工气道连接,另一端与呼吸机管路连接。
4 基本要求
4.1医院应将呼吸机相关肺炎的预防与控制工作纳入医疗质量管理。
4.2呼吸机使用部门应制定呼吸机使用指征、使用过程医院感染相关预防与控制工作的各项规章制度和标准操作规程,并有相应的管理责任制。
4.3从事呼吸机相关工作的医务人员,应当掌握呼吸机相关肺炎预防与控制方面的知识,落实医院感染管理规章制度、标准操作规程和要求。
4.4医院感染管理部门、医务部门、护理部门及其它医疗质量管理部门应督促临床科室严格执行呼吸机相关肺炎的各项预防与控制措施。
5医务人员
5.1开展呼吸机相关诊疗工作的有关部门,应配备足够数量、受过专门训练,具备独立工作能力的医护人员。
5.2医务人员应严格遵守手卫生规范。
5.3医务人员应在实施标准预防的基础上,掌握不同病原体的主要传播途径和相应隔离措施的知识和技能,包括接触隔离、空气隔离和飞沫隔离。
5.4医务人员出现呼吸道感染综合征,应避免直接接触患者。
5.5从事呼吸机相关诊疗工作的医务人员,每年宜接种流感疫苗。
6患者管理
6.1若无禁忌症,患者床头应抬高,以30-45°为宜。
6.2应定时进行口腔卫生护理,至少每6-8h一次,尤其对经口气管插管的患者。
6.3宜使用含有0.1%-0.2%氯己定的消毒剂漱口、口腔粘膜、牙齿擦拭或冲洗。
6.4实施肠内营养时,应避免胃过度膨胀,宜采用远端超过幽门的鼻饲管,注意控制容量和输注速度;条件许可时应尽早拔除鼻饲管。
6.5应积极预防深静脉血栓形成。
6.6多重耐药菌如甲氧西林耐药金黄色葡萄球菌(MRSA)、多重耐药或泛耐药鲍曼不动杆菌(MDR/PDR-AB)、耐碳青霉烯肠杆菌科细菌(CRE)等感染或定植者,应采取接触隔离措施。
6.7应规范人工气道患者抗菌药物的预防性使用。不宜常规使用口服抗菌药物进行选择性消化道脱污染。避免为预防呼吸机相关肺炎而常规给予全身静脉使用或呼吸道局部使用抗菌药物。
7气道管理
7.1严格掌握气管插管指征。对于需要辅助通气患者,应尽量采用无创正压机械通气(NIPV)。
7.2宜选择经口气管插管,经鼻气管插管可增加肺炎的风险。短期内(2周)不能撤除人工气道的患者,宜尽早选择气管切开。
7.3 应选择型号合适的气管插管,并常规进行气囊压力监测,气囊压力应保持在25-30cmH2O。
7.4插管时间可能超过72h的患者,宜选用带声门下分泌物吸引的气管导管。
7.5尽早拔除气管插管。每日停用或减量镇静剂一次,评估是否可以撤机或拔管。同时要尽量避免拔管后再插管。
7.6应定时抽吸气道分泌物。当转运患者、改变患者体位或插管位置、气道有分泌物积聚时,应及时吸引气道分泌物。
7.7可采用开放式吸痰。对于部分多重耐药菌或泛耐药菌如MRSA、MDR/PDR-AB、CRE的感染或定植,以及疑似有传染性的呼吸道感染患者,宜采用密闭式吸痰装置。
7.8 抽吸气道分泌物时,医务人员应严格遵守无菌技术操作规程,每次吸引应充分。气道分泌物抽吸方法见附录A。
7.9连续使用机械通气的患者,不应频繁更换呼吸机管路,宜每周更换1次。如有明显污染或功能出现障碍,则应及时更换。
7.10呼吸机管路集水杯中的冷凝水,应及时倾倒,操作时要谨慎,避免冷凝水流入气管插管和呼吸机管路上的湿化器或雾化器内。冷凝水应倒入下水道,不应随意倾倒在室内地面上。
7.11应在管路中常规应用气道湿化装置,但不应常规使用微量泵持续泵入湿化液进行湿化。加热湿化器内添加用水,应为无菌水。
7.12使用热湿交换器可减少或避免冷凝水形成。热湿交换器的更换频率不宜短于48h,除非有明显污染和功能出现障碍。
7.13雾化器应一人一用一消毒。雾化器内不宜添加抗菌药物。
7.14不应常规使用细菌过滤器预防呼吸机相关肺炎。呼吸道传染性疾病患者或疑似呼吸道传染性疾病患者,可使用细菌过滤器防止病原体污染呼吸机内部。
8医用物品的清洁、消毒管理
8.1 应遵循医疗卫生机构消毒、灭菌基本要求。
8.2使用中的呼吸机外壳、按钮、面板应保持清洁。有明显污染、遇感染暴发或耐药菌流行时应消毒。
8.3 无菌物品应一人一用一灭菌。接触患者粘膜的物品应一人一用一消毒。中度和高度危险性医用物品如呼吸机螺纹管、雾化器、金属接头、湿化罐等,宜由消毒供应中心(CSSD)集中处理。
8.4 对呼吸机内部不必进行常规消毒,除非有明显污染。
8.5 麻醉机应使用细菌过滤器防止病原体污染麻醉机内部,应按照生产厂家的产品说明进行适当的卫生处理。加热湿化器和活瓣应一人一用一更换,管道应一周一更换,污染或功能出现障碍时应随时更换。当感染性疾病患者使用后用于下一位患者之前应更换过滤器和管道。
9环境管理
9.1患者周围环境中频繁接触的物表,如床头桌、床栏杆、呼叫按钮等,应常规清洁消毒。
10监测管理
10.1应开展呼吸机相关肺炎的目标性监测,包括发病率、危险因素和常见病原体等,定期对监测资料进行分析、总结和反馈。
10.2 应定期开展呼吸机相关肺炎预防与控制措施的依从性监测、分析和反馈,并有对干预效果的评价和持续质量改进措施。
10.3 不宜常规进行空气、物体表面等环境微生物监测,但洁净病房应按照国家相关规定进行相应指标的监测。
10.4出现疑似医院感染暴发时,特别是多重耐药菌或不容易清除的耐药菌、真菌感染暴发以及发生军团菌医院感染时,应针对特定环境进行目标微生物监测,以寻找感染源和评价控制措施的效果。
附录A:
气道分泌物抽吸方法
A.1 抽吸气道分泌物时医务人员应戴无菌手套或清洁手套,不宜使用镊子等替代方式。
A.2 吸引气道分泌物时,先吸引下呼吸道分泌物,再吸引鼻-喉腔和口腔分泌物,一次操作可仅使用一根吸痰管。
A.3 每次吸引应充分。
A.4 冲洗吸痰管分泌物的无菌溶液,应分别注明“口鼻腔”、“气管内”的字样,不应交叉使用,一日一更换。
A.5 清除气囊上滞留物的方法
需2人配合操作,使患者取头低脚高位或平卧位。
A.5.1 将简易呼吸器与气管插管连接,在患者吸气末时,轻轻挤压简易呼吸器,以充分换气。
A.5.2 在患者开始吸气时,用力挤压简易呼吸器,使肺充分膨胀,同时助手放气囊。
A.5.3 再一次吸引口鼻腔内分泌物。
A.5.4 如此反复操作2~3次,直到完全清除气囊上的分泌物为止。
A.6 作用原理
患者吸气末时,用力挤压简易呼吸器,在肺充分膨胀的同时放气囊,患者呼气,借助于胸廓的弹性回缩,产生较大且快的呼气流速,将流下的分泌物冲到气囊上,此时可充气囊,阻止气囊上分泌物流入气道内。再经口、鼻腔吸出。
查看全部
呼吸机相关肺炎(VAP)预防与控制规范
1 范围
本规范规定了呼吸机相关肺炎预防与控制的基本要求、医务人员管理、患者管理、气道管理、器械的消毒或灭菌管理、环境管理以及监测管理等。
本规范适用于中华人民共和国境内开展呼吸机相关诊疗工作的医院,其他开展此项工作的医疗机构参照本规范。
2 规范性引用文件
下列文件中的条款通过本规范的引用而成为本规范的条款。凡是标注日期的引用文件,其随后所有的修改单(不包括勘误的内容)或修订版均不适用于本规范。鼓励根据本规范达成协议的各方研究使用这些文件的最新版本。凡是不注日期的引用文件,其最新版本适用于本规范。
医院感染诊断标准:卫生部
医院感染管理办法:卫生部,2006年
医疗机构消毒技术规范:卫生部
WS 310.1医院消毒供应中心管理规范
WS 310.2医院消毒供应中心清洗消毒及灭菌技术操作规范
WS 310.3医院消毒供应中心清洗消毒及灭菌效果监测规范
WS/T 311医院隔离技术规范
WS/T 312 医院感染监测规范
WS/T 313 医务人员手卫生规范
3 术语和定义
下列术语和定义适用于本标准。
3.1 呼吸机相关肺炎ventilator-associated pneumonia, VAP
建立人工气道(气管插管或气管切开)并接受机械通气时发生的肺炎,包括发生肺炎48h内曾经使用人工气道进行机械通气者。
3.2 人工气道artificialairway, AA
为保证气道通畅而在生理气道与其他气源之间建立的连接,分为上人工气道和下人工气道。上人工气道包括口咽气道和鼻咽气道,下人工气道包括气管插管和气管切开等。
3.3 机械通气mechanicalventilation, MV
借助呼吸机建立气道口与肺泡间的压力差,给呼吸功能不全的患者以呼吸支持,即利用机械装置来代替、控制或改变自主呼吸运动的一种通气方式。根据机械通气是否建立人工气道分为无创正压通气和有创正压通气。
3.4 无创正压通气non-invasive positive pressure ventilation, NIPV
无需建立人工气道,通过鼻罩、口鼻面罩或全面罩(fullface mask)等无创性方式将患者与呼吸机相连进行正压辅助通气的方式。
3.5 有创正压通气invasive mechanical ventilation, IMV
需建立人工气道,经鼻或经口气管插管、气管切开等有创方式将患者与呼吸机相连进行正压辅助通气的方式。
3.6声门下分泌物吸引气管导管Endotracheal tube with subglottic secretion drainage
一种在气囊上方带侧腔的气管导管,可用于气管插管患者定时或持续吸引积存于声门下气囊上方分泌物。
3.7选择性消化道脱污染 selective decontamination of the digestive tract, SDD
局部使用抗菌药物以杀灭口咽部和胃肠道的条件致病性需氧微生物。
3.8 加热湿化器heatedhumidifier, HH
将无菌水加热,产生水蒸汽,与吸入气体混合,使吸入气体加温、加湿的装置。
3.9 热湿交换器heat-moistureexchanger, HME
将呼出气中的水分和热量吸收,使吸入气体加热、加湿的装置。又称人工鼻,是仿生骆驼鼻子制做而成的,由数层吸水和亲水材料制成的细孔网纱结构,使用时一端与人工气道连接,另一端与呼吸机管路连接。
4 基本要求
4.1医院应将呼吸机相关肺炎的预防与控制工作纳入医疗质量管理。
4.2呼吸机使用部门应制定呼吸机使用指征、使用过程医院感染相关预防与控制工作的各项规章制度和标准操作规程,并有相应的管理责任制。
4.3从事呼吸机相关工作的医务人员,应当掌握呼吸机相关肺炎预防与控制方面的知识,落实医院感染管理规章制度、标准操作规程和要求。
4.4医院感染管理部门、医务部门、护理部门及其它医疗质量管理部门应督促临床科室严格执行呼吸机相关肺炎的各项预防与控制措施。
5医务人员
5.1开展呼吸机相关诊疗工作的有关部门,应配备足够数量、受过专门训练,具备独立工作能力的医护人员。
5.2医务人员应严格遵守手卫生规范。
5.3医务人员应在实施标准预防的基础上,掌握不同病原体的主要传播途径和相应隔离措施的知识和技能,包括接触隔离、空气隔离和飞沫隔离。
5.4医务人员出现呼吸道感染综合征,应避免直接接触患者。
5.5从事呼吸机相关诊疗工作的医务人员,每年宜接种流感疫苗。
6患者管理
6.1若无禁忌症,患者床头应抬高,以30-45°为宜。
6.2应定时进行口腔卫生护理,至少每6-8h一次,尤其对经口气管插管的患者。
6.3宜使用含有0.1%-0.2%氯己定的消毒剂漱口、口腔粘膜、牙齿擦拭或冲洗。
6.4实施肠内营养时,应避免胃过度膨胀,宜采用远端超过幽门的鼻饲管,注意控制容量和输注速度;条件许可时应尽早拔除鼻饲管。
6.5应积极预防深静脉血栓形成。
6.6多重耐药菌如甲氧西林耐药金黄色葡萄球菌(MRSA)、多重耐药或泛耐药鲍曼不动杆菌(MDR/PDR-AB)、耐碳青霉烯肠杆菌科细菌(CRE)等感染或定植者,应采取接触隔离措施。
6.7应规范人工气道患者抗菌药物的预防性使用。不宜常规使用口服抗菌药物进行选择性消化道脱污染。避免为预防呼吸机相关肺炎而常规给予全身静脉使用或呼吸道局部使用抗菌药物。
7气道管理
7.1严格掌握气管插管指征。对于需要辅助通气患者,应尽量采用无创正压机械通气(NIPV)。
7.2宜选择经口气管插管,经鼻气管插管可增加肺炎的风险。短期内(2周)不能撤除人工气道的患者,宜尽早选择气管切开。
7.3 应选择型号合适的气管插管,并常规进行气囊压力监测,气囊压力应保持在25-30cmH2O。
7.4插管时间可能超过72h的患者,宜选用带声门下分泌物吸引的气管导管。
7.5尽早拔除气管插管。每日停用或减量镇静剂一次,评估是否可以撤机或拔管。同时要尽量避免拔管后再插管。
7.6应定时抽吸气道分泌物。当转运患者、改变患者体位或插管位置、气道有分泌物积聚时,应及时吸引气道分泌物。
7.7可采用开放式吸痰。对于部分多重耐药菌或泛耐药菌如MRSA、MDR/PDR-AB、CRE的感染或定植,以及疑似有传染性的呼吸道感染患者,宜采用密闭式吸痰装置。
7.8 抽吸气道分泌物时,医务人员应严格遵守无菌技术操作规程,每次吸引应充分。气道分泌物抽吸方法见附录A。
7.9连续使用机械通气的患者,不应频繁更换呼吸机管路,宜每周更换1次。如有明显污染或功能出现障碍,则应及时更换。
7.10呼吸机管路集水杯中的冷凝水,应及时倾倒,操作时要谨慎,避免冷凝水流入气管插管和呼吸机管路上的湿化器或雾化器内。冷凝水应倒入下水道,不应随意倾倒在室内地面上。
7.11应在管路中常规应用气道湿化装置,但不应常规使用微量泵持续泵入湿化液进行湿化。加热湿化器内添加用水,应为无菌水。
7.12使用热湿交换器可减少或避免冷凝水形成。热湿交换器的更换频率不宜短于48h,除非有明显污染和功能出现障碍。
7.13雾化器应一人一用一消毒。雾化器内不宜添加抗菌药物。
7.14不应常规使用细菌过滤器预防呼吸机相关肺炎。呼吸道传染性疾病患者或疑似呼吸道传染性疾病患者,可使用细菌过滤器防止病原体污染呼吸机内部。
8医用物品的清洁、消毒管理
8.1 应遵循医疗卫生机构消毒、灭菌基本要求。
8.2使用中的呼吸机外壳、按钮、面板应保持清洁。有明显污染、遇感染暴发或耐药菌流行时应消毒。
8.3 无菌物品应一人一用一灭菌。接触患者粘膜的物品应一人一用一消毒。中度和高度危险性医用物品如呼吸机螺纹管、雾化器、金属接头、湿化罐等,宜由消毒供应中心(CSSD)集中处理。
8.4 对呼吸机内部不必进行常规消毒,除非有明显污染。
8.5 麻醉机应使用细菌过滤器防止病原体污染麻醉机内部,应按照生产厂家的产品说明进行适当的卫生处理。加热湿化器和活瓣应一人一用一更换,管道应一周一更换,污染或功能出现障碍时应随时更换。当感染性疾病患者使用后用于下一位患者之前应更换过滤器和管道。
9环境管理
9.1患者周围环境中频繁接触的物表,如床头桌、床栏杆、呼叫按钮等,应常规清洁消毒。
10监测管理
10.1应开展呼吸机相关肺炎的目标性监测,包括发病率、危险因素和常见病原体等,定期对监测资料进行分析、总结和反馈。
10.2 应定期开展呼吸机相关肺炎预防与控制措施的依从性监测、分析和反馈,并有对干预效果的评价和持续质量改进措施。
10.3 不宜常规进行空气、物体表面等环境微生物监测,但洁净病房应按照国家相关规定进行相应指标的监测。
10.4出现疑似医院感染暴发时,特别是多重耐药菌或不容易清除的耐药菌、真菌感染暴发以及发生军团菌医院感染时,应针对特定环境进行目标微生物监测,以寻找感染源和评价控制措施的效果。
附录A:
气道分泌物抽吸方法
A.1 抽吸气道分泌物时医务人员应戴无菌手套或清洁手套,不宜使用镊子等替代方式。
A.2 吸引气道分泌物时,先吸引下呼吸道分泌物,再吸引鼻-喉腔和口腔分泌物,一次操作可仅使用一根吸痰管。
A.3 每次吸引应充分。
A.4 冲洗吸痰管分泌物的无菌溶液,应分别注明“口鼻腔”、“气管内”的字样,不应交叉使用,一日一更换。
A.5 清除气囊上滞留物的方法
需2人配合操作,使患者取头低脚高位或平卧位。
A.5.1 将简易呼吸器与气管插管连接,在患者吸气末时,轻轻挤压简易呼吸器,以充分换气。
A.5.2 在患者开始吸气时,用力挤压简易呼吸器,使肺充分膨胀,同时助手放气囊。
A.5.3 再一次吸引口鼻腔内分泌物。
A.5.4 如此反复操作2~3次,直到完全清除气囊上的分泌物为止。
A.6 作用原理
患者吸气末时,用力挤压简易呼吸器,在肺充分膨胀的同时放气囊,患者呼气,借助于胸廓的弹性回缩,产生较大且快的呼气流速,将流下的分泌物冲到气囊上,此时可充气囊,阻止气囊上分泌物流入气道内。再经口、鼻腔吸出。
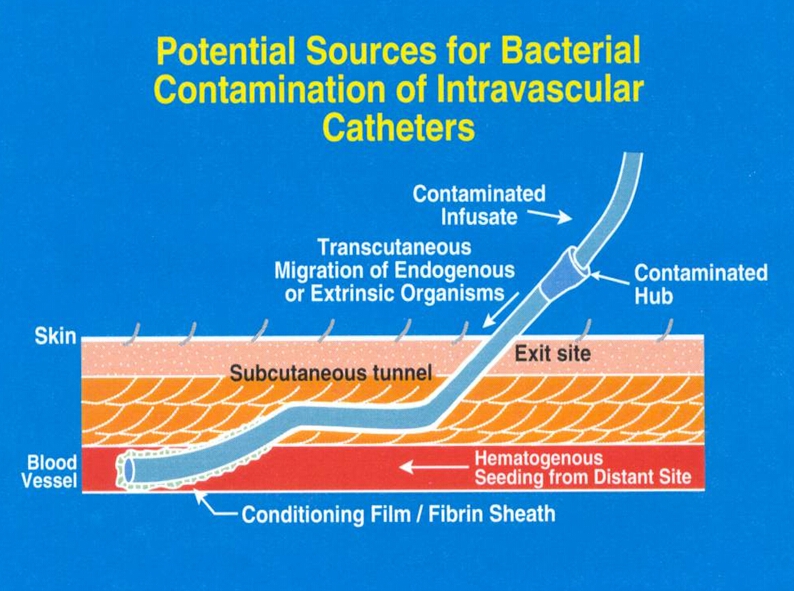
中央导管相关血流感染的监测与防控
dearhang 发表了文章 • 0 个评论 • 121 次浏览 • 2016-12-29 15:49
怀疑导管相关血流感染该如何操作?
dearhang 发表了文章 • 0 个评论 • 122 次浏览 • 2016-12-29 15:46
正确的做法是:
1. 拔除导管,留取培养时至少剪去导管头端 5 cm,注意无菌操作。剪下的导管可以放到无菌培养杯里,放 10 mL 的生理盐水,立即送检。
2. 剪取 5 cm 管尖送检,做半定量和定量的计数(导管菌落计数)。如果半定量 > 15CFU,或者定量 > 100CFU 即可确认可能存在 CRBSI。再结合外周血培养结果分析。
3. 对于置管困难,不能拔除导管的,IDSA 与 CLSI M47-A 推荐采用导管内血液与外周血同时测定,如果双瓶均阳性,且导管内血液报阳时间早于外周血液 2 小时以上的确认为 CRBSI。 查看全部
正确的做法是:
1. 拔除导管,留取培养时至少剪去导管头端 5 cm,注意无菌操作。剪下的导管可以放到无菌培养杯里,放 10 mL 的生理盐水,立即送检。
2. 剪取 5 cm 管尖送检,做半定量和定量的计数(导管菌落计数)。如果半定量 > 15CFU,或者定量 > 100CFU 即可确认可能存在 CRBSI。再结合外周血培养结果分析。
3. 对于置管困难,不能拔除导管的,IDSA 与 CLSI M47-A 推荐采用导管内血液与外周血同时测定,如果双瓶均阳性,且导管内血液报阳时间早于外周血液 2 小时以上的确认为 CRBSI。
美国CDC和FDA再次警告—开放心脏手术使用的变温水箱系统可引起病人分支杆菌感染风险
dearhang 发表了文章 • 0 个评论 • 135 次浏览 • 2016-12-29 15:41
美国CDC建议:
接受开放性心脏手术的患者如出现如下感染症状,请及时就医:夜间盗汗、肌肉痛、体重减轻、乏力或不明原因发热。该建议基于广泛用于开放性心脏手术的([size=14.3999996185303px]LivaNova PLC (formerly Sorin Group Deutschland GmbH) Stöckert 3T)的变温水箱系统在生产过程中可能已被污染的最新调查证据,被污染的变温水箱系统可能引起患者严重感染。
[size=14.3999996185303px]美国每年有超过250,000例开展心脏手术的患者使用了变温水箱系统,约60%开展了心脏手术患者使用了可能引起奇美拉分枝杆菌感染的变温水箱系统。
美国CDC和FDA于2015年曾就这些可能被污染的变温水箱系统提出警告,近期美国CDC在MMWR杂志上发表公布了由美国CDC和其他机构共同开展的一项实验研究,发现从(LivaNova PLC (formerly Sorin Group Deutschland GmbH) Stöckert 3T)变温水箱系统上分离的细菌与来自美国数个州的患者身上分离的细菌相匹配。这也进一步验证了之前欧洲的相关证据,即这批产自德国的医疗器械在生产过程中即被奇美拉分枝杆菌(Mycobacterium chimaera)所污染。
FDA链接:http://www.fda.gov/MedicalDevice ... tices/ucm520191.htm
美国CDC链接:https://www.cdc.gov/media/releas ... nated-devices-.html
Background:The bacteria, Mycobacterium chimaera, is a species of nontuberculous mycobacterium (NTM) often found in soil and water. In the environment, M. chimaera rarely makes healthy people sick. Patients who have been exposed to the bacteria through open-heart surgery can develop general and nonspecific symptoms that can often take months to develop. As a result, diagnosis of these infections can be missed or delayed, sometimes for years, making these infections more difficult to treat. There is no test to determine whether a person has been exposed to the bacteria. Infections can be diagnosed by detecting the bacteria by laboratory culture; the slow growing nature of the bacteria can require up to two months to rule out infection.
D.B.L
查看全部
被污染的变温水箱系统(L[size=14.3999996185303px]ivaNova PLC (formerly Sorin Group Deutschland GmbH) Stöckert 3T heater-cooler devices)引起开放性心脏手术病人奇美拉分支杆菌感染基于前期一项调查和现场实验的基础上(链接http://wwwnc.cdc.gov/eid/artic ... ticle,全文见附件),美国CDC和FDA均向医务人员和患者提出警示,建议采取相应应对措施。之前美国FDA于6月份曾在初步调查基础上针对此类医疗器械发布警告(见附件)。
美国CDC建议:
接受开放性心脏手术的患者如出现如下感染症状,请及时就医:夜间盗汗、肌肉痛、体重减轻、乏力或不明原因发热。该建议基于广泛用于开放性心脏手术的([size=14.3999996185303px]LivaNova PLC (formerly Sorin Group Deutschland GmbH) Stöckert 3T)的变温水箱系统在生产过程中可能已被污染的最新调查证据,被污染的变温水箱系统可能引起患者严重感染。
[size=14.3999996185303px]美国每年有超过250,000例开展心脏手术的患者使用了变温水箱系统,约60%开展了心脏手术患者使用了可能引起奇美拉分枝杆菌感染的变温水箱系统。
美国CDC和FDA于2015年曾就这些可能被污染的变温水箱系统提出警告,近期美国CDC在MMWR杂志上发表公布了由美国CDC和其他机构共同开展的一项实验研究,发现从(LivaNova PLC (formerly Sorin Group Deutschland GmbH) Stöckert 3T)变温水箱系统上分离的细菌与来自美国数个州的患者身上分离的细菌相匹配。这也进一步验证了之前欧洲的相关证据,即这批产自德国的医疗器械在生产过程中即被奇美拉分枝杆菌(Mycobacterium chimaera)所污染。
FDA链接:http://www.fda.gov/MedicalDevice ... tices/ucm520191.htm
美国CDC链接:https://www.cdc.gov/media/releas ... nated-devices-.html
Background:The bacteria, Mycobacterium chimaera, is a species of nontuberculous mycobacterium (NTM) often found in soil and water. In the environment, M. chimaera rarely makes healthy people sick. Patients who have been exposed to the bacteria through open-heart surgery can develop general and nonspecific symptoms that can often take months to develop. As a result, diagnosis of these infections can be missed or delayed, sometimes for years, making these infections more difficult to treat. There is no test to determine whether a person has been exposed to the bacteria. Infections can be diagnosed by detecting the bacteria by laboratory culture; the slow growing nature of the bacteria can require up to two months to rule out infection.
D.B.L
血培养的指征
dearhang 发表了文章 • 0 个评论 • 155 次浏览 • 2016-12-29 15:38
1. 发热(≥ 38℃)或低温(≤ 36℃);2. 寒战;3. 白细胞增多(>10×109/L,特别有「核左移」未成熟的或带状的白细胞增多);4. 粒细胞减少(成熟的多核白细胞<1×109/L);5. 血小板减少;6. 皮肤粘膜出血;7. 昏迷;8. 多器官衰竭。
或同时具备上述几种体征时应采血培养。
在评估可疑新生儿败血症时,除发热或低烧外,很少培养出细菌,应该补充尿液和脑脊液培养。肺炎链球菌与流感嗜血杆菌菌血症的患儿(特别是 2 岁以下的幼儿)一般多见于门诊,常伴有明显发热(≥ 38.5℃)和白细胞增多(≥ 20×109/L)。
老年菌血症患者,可能不发热或不低热,如伴有身体不适,肌痛或中风可能是感染性心内膜炎的重要指征。 查看全部
1. 发热(≥ 38℃)或低温(≤ 36℃);2. 寒战;3. 白细胞增多(>10×109/L,特别有「核左移」未成熟的或带状的白细胞增多);4. 粒细胞减少(成熟的多核白细胞<1×109/L);5. 血小板减少;6. 皮肤粘膜出血;7. 昏迷;8. 多器官衰竭。
或同时具备上述几种体征时应采血培养。
在评估可疑新生儿败血症时,除发热或低烧外,很少培养出细菌,应该补充尿液和脑脊液培养。肺炎链球菌与流感嗜血杆菌菌血症的患儿(特别是 2 岁以下的幼儿)一般多见于门诊,常伴有明显发热(≥ 38.5℃)和白细胞增多(≥ 20×109/L)。
老年菌血症患者,可能不发热或不低热,如伴有身体不适,肌痛或中风可能是感染性心内膜炎的重要指征。
2011年美国导管相关血流感染预防与控制技术指南的解析(胡必杰)
dearhang 发表了文章 • 0 个评论 • 129 次浏览 • 2016-12-29 15:37
大家赶紧下载啦!
导管相关血流感染防控的细节:导管消毒连接器
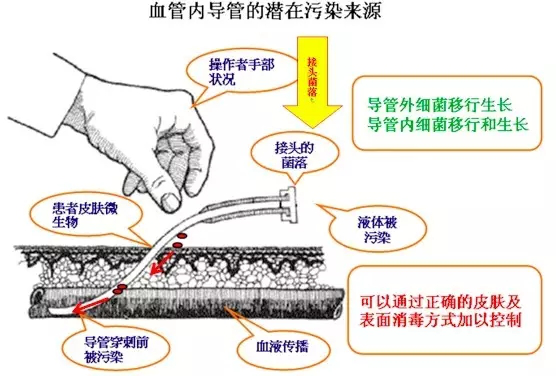
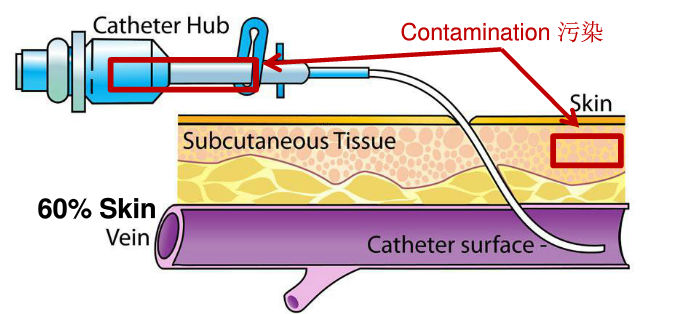
dearhang 发表了文章 • 0 个评论 • 125 次浏览 • 2016-12-29 15:32
查看全部
华西ICU召开“降低导管相关性血流感染(CLABSI)”品管圈阶段汇报会议
dearhang 发表了文章 • 0 个评论 • 160 次浏览 • 2016-12-29 15:30
发布时间: 2016-10-28 作者: 郭智 编辑:刘琴 浏览次数: 9 次
近日,中心ICU召开了降低“降低导管相关性血流感染(CLABSI)”品管圈阶段汇报会议,会议由圈长蔡琳和辅导员田永明、杜爱平牵头,品管圈全体成员参与。CLABSI是指患者在留置中央静脉导管期间,或拔除中央导管48小时内发生的原发性且与其他部位存在的感染无关的血流感染,降低CLABSI发生率是中心ICU“心语心愿”品管圈最重要的目标。
会议一开始进行了品管圈首要任务选定,分别从“提高手卫生依从性”、“降低意外拔管发生率”、“降低CLABSI发生率”、“降低压疮发生率”四大主题中将“降低CLABSI发生率”选定为品管圈首要任务。圈长蔡琳随后对科室CLABSI发生率的现状、相关文献、活动计划、根因分析进行了详细介绍,并对科室现阶段主要问题提出改善措施:1.改善断开接头未消毒的情况;2.改善敷料维护不合格的情况;3.改善护士对静脉穿刺点评估不到位的情况。接着,全体成员进行积极讨论,强调问题的预防胜于问题的处理。
品管圈辅导员田永明肯定了“心语心愿”圈的创新与亮点,同时指出了存在的问题及不足,分别从品管圈手法、十大步骤等方面进行了指导,并提出要求:规范医务人员对中心静脉导管的维护流程,增强院感意识,提高责任心和业务水平;提高临床医疗护理质量,降低医院感染的发生;尽量降低患者住院时间和费用,保护患者权益,降低感染风险。
此次汇报会对下一阶段的“品管圈”活动提出了新的更高的要求,希望通过大家的努力,“心语心愿”圈的活动更好地开展下去,持续提升工作效率,改善服务质量。
华西肺癌中心对患者家属进行PICC日常维护培训
发布时间: 2016-10-26 作者: 赵亚文 鄢秀英
为了进一步提高患者PICC维护的依从性,减少PICC留置期间的并发症,近日,肺癌中心召开了“家属和患者共同参与PICC维护”的培训讲座。培训由静疗护士赵亚文主持, 所有PICC带管及拟置管病人及家属参加了培训。
讲座分为四部分,第一部分为PICC相关理论知识,如PICC的概念、适应症、并发症及其临床表现、处理等;第二部分为PICC维护的操作演练;第三部分为PICC留置期间管路的日常维护和健康宣教;第四部分为互动环节。在讲座过程中,通过家属和患者的互动,提高了患者及家属对PICC的认识,减轻了患者留置PICC导管时的心理顾虑,使家属和患者更好地掌握了PICC维护的理论知识及日常生活中观察的要点等。患者和家属深刻认识到作好PICC维护是减少相关并发症的重要环节之一,以顺利完成治疗疗程。
PICC是外周静脉置入的中心静脉导管,因留置时间长,在临床得到广泛应用,为了进一步提高患者PICC维护的依从性,减少PICC留置期间的并发症,除了培训外,肺癌中心还建立了PICC维护网,使所有留置PICC导管的患者都能享受“一站式”咨询服务,为PICC患者提供了放心、安全、方便、快捷的咨询服务平台,也促进了PICC护理工作持续深入开展。
查看全部
发布时间: 2016-10-28 作者: 郭智 编辑:刘琴 浏览次数: 9 次
近日,中心ICU召开了降低“降低导管相关性血流感染(CLABSI)”品管圈阶段汇报会议,会议由圈长蔡琳和辅导员田永明、杜爱平牵头,品管圈全体成员参与。CLABSI是指患者在留置中央静脉导管期间,或拔除中央导管48小时内发生的原发性且与其他部位存在的感染无关的血流感染,降低CLABSI发生率是中心ICU“心语心愿”品管圈最重要的目标。
会议一开始进行了品管圈首要任务选定,分别从“提高手卫生依从性”、“降低意外拔管发生率”、“降低CLABSI发生率”、“降低压疮发生率”四大主题中将“降低CLABSI发生率”选定为品管圈首要任务。圈长蔡琳随后对科室CLABSI发生率的现状、相关文献、活动计划、根因分析进行了详细介绍,并对科室现阶段主要问题提出改善措施:1.改善断开接头未消毒的情况;2.改善敷料维护不合格的情况;3.改善护士对静脉穿刺点评估不到位的情况。接着,全体成员进行积极讨论,强调问题的预防胜于问题的处理。
品管圈辅导员田永明肯定了“心语心愿”圈的创新与亮点,同时指出了存在的问题及不足,分别从品管圈手法、十大步骤等方面进行了指导,并提出要求:规范医务人员对中心静脉导管的维护流程,增强院感意识,提高责任心和业务水平;提高临床医疗护理质量,降低医院感染的发生;尽量降低患者住院时间和费用,保护患者权益,降低感染风险。
此次汇报会对下一阶段的“品管圈”活动提出了新的更高的要求,希望通过大家的努力,“心语心愿”圈的活动更好地开展下去,持续提升工作效率,改善服务质量。
华西肺癌中心对患者家属进行PICC日常维护培训
发布时间: 2016-10-26 作者: 赵亚文 鄢秀英
为了进一步提高患者PICC维护的依从性,减少PICC留置期间的并发症,近日,肺癌中心召开了“家属和患者共同参与PICC维护”的培训讲座。培训由静疗护士赵亚文主持, 所有PICC带管及拟置管病人及家属参加了培训。
讲座分为四部分,第一部分为PICC相关理论知识,如PICC的概念、适应症、并发症及其临床表现、处理等;第二部分为PICC维护的操作演练;第三部分为PICC留置期间管路的日常维护和健康宣教;第四部分为互动环节。在讲座过程中,通过家属和患者的互动,提高了患者及家属对PICC的认识,减轻了患者留置PICC导管时的心理顾虑,使家属和患者更好地掌握了PICC维护的理论知识及日常生活中观察的要点等。患者和家属深刻认识到作好PICC维护是减少相关并发症的重要环节之一,以顺利完成治疗疗程。
PICC是外周静脉置入的中心静脉导管,因留置时间长,在临床得到广泛应用,为了进一步提高患者PICC维护的依从性,减少PICC留置期间的并发症,除了培训外,肺癌中心还建立了PICC维护网,使所有留置PICC导管的患者都能享受“一站式”咨询服务,为PICC患者提供了放心、安全、方便、快捷的咨询服务平台,也促进了PICC护理工作持续深入开展。
国内外新知 另一种安全选择-周边植入式中心静脉导管--台湾感控杂志
dearhang 发表了文章 • 0 个评论 • 146 次浏览 • 2016-12-29 15:24
中心静脉导管广泛使用于急性医院且有显著的血流感染风险。虽然疾病严重的病人经常使用中心静脉导管进行相关治疗,但置管部位及放置的情形,与增加感染和其它合并症风险有关。目前尝试以周边植入式中心静脉导管替代传统非隧道式多管路中心静脉导管提供长期静脉注射的途径,仍然存有争议。本篇文章以减少高风险中心静脉导管使用的介入性处置下,比较中心静脉导管及周边植入式中心静脉导管病人中心导管相关血流感染率。
该医院是 608 床的三级教学医院,研究包含了 2 阶段:
第 1 阶段 2006 年 5 月到 2007 年 9 月间进行非加护病房中心静脉导管监测,由住院医师、麻醉科医师或外科医师在最大防护下放置导管,并于 2006 年 5 月成立「中心导管移除小组 central line removal team (CLRT)」。该小组每周 2次评估中心静脉导管的需要和风险,如果被视为高风险 (如紧急放置或放置在腹股沟位置) 或不再需要,则建议拔除或改放置周边静脉导管作为短期使用,如果需要长期使用,则建议放置周边植入式中心静脉导管,所有个案都进行感染的追踪和评估。
第 2阶段 2006 年 11月至 2007 年 6 月进行周边植入式中心静脉导管监测,由「静脉注射小组 (IV team)」或「介入性放射检查小组 (interventional radiology team)」在最大防护下放置,追踪到停止使用或出院。使用中心静脉导管和周边植入式中心静脉导管二组病人收集的资料包括年龄、性别、置管部位、使用期间、放置周边植入式中心静脉导管小组 (静脉注射小组或介入性放射检查小组)、导管相关血流感染及置管到发生感染的时间。对于血液培养阳性病人,进行病历审查确定菌血症或念珠菌菌血症来源。
在研究期间中心静脉导管共放置 638 例,使用 4917 导管日 (锁骨下静脉,n=242 [38%];内颈静脉,n=187 [29%];股静脉,n=209 [33%])。其中,169 例 (27%) 在急诊放置,368 例 (58%) 在加护病房放置。使用期间平均值和中位数分别为 7.7 和 7.0 天。依导管类型,使用平均期间显著不同 (P < 0.001)。在锁骨下与股静脉的导管 (8.7天 vs 6.5 天;P < 0.001) 及内颈与股静脉的导管 (7.8天 vs 6.5天; P=0.03),发现两两有显著差异。使用期间中位数,锁骨下静脉导管为 8天、内颈静脉导管为 7 天、股静脉导管为 5 天。中心导管移除小组认定不必要或高风险的导管有 305 例 (48%);其中,107 例 (35%) 为锁骨下静脉导管,94 例 (31%) 是内颈静脉导管,104 例 (34%) 为股静脉导管,有 214 例 (70%) 遵循该小组建议而拔除。导管相关血流感染率为 2.4 每千导管日。未遵循建议拔除导管者,导管相关血流感染率为 3.9 每千导管日。研究期间,周边植入式中心静脉导管共放置 622 例,使用
5703 导管日 (静脉注射小组,n=379 [61%];介入放射检查小组,n=243 [39%])。108 例
(17%) 为单一管腔 (single-lumen),514例 (83%) 为双管腔 (double-lumen),其中于加护病房放置 122 例 (20%)。使用期间的平均值和中位数分别为 9.2天和 6.0 天。导管相关血流感染率为 2.3 每千导管日,所有受感染的周边植入式中心静脉导管皆是双管腔。由静脉注射小组和介入性放射检查小组放置的导管感染率,二者间没有显著差异。
中心静脉导管使用平均期间明显低于周边植入式中心静脉导管 (7.7± 5.0 天 vs 9.2±9.9 天;P < 0.001)。638位使用中心静脉导管病人中,253 位 (40%) 至少有一套血液培养,其中 55位 (22%) 血液培养阳性。相比之下,使用周边植入式中心静脉导管病人中,242 位 (39%) 做血液培养,其中 68 位 (28%) 血液培养阳性。在导管尖端培养方面,中心静脉导管有 52 位 (8.2%),周边植入式中心静脉导管有 22 位 (3.5%) (P < 0.001)。多变项分析包括年龄、性别、导管类型和使用期间,其中导管使用期间有显著差异 (胜算比=1.08;95% 信赖区间=1.05 至 1.12)。当比较感染患者时,有周边植入式中心静脉导管者置管到发生感染
时间的平均值及中位数明显较长 (平均 27.9 天与 13.3 天 [P = 0.04];中位数 23 天与 13 天 [P = 0.03])。导管相关血流感染率和不配合「中心导管移除小组」建议拔除导管之比较,周边植入式中心静脉导管和中心静脉导管患者分别为 2.3 和 3.9 每千导管日 (P = 0.25)。置管到感染发生时间的比较,使用周边植入式中心静脉导管者明显较长 (log-rank 检定,P = 0.03)。住院病人使用周边植入式中心静脉导管越来越多,这些导管通常由一位专科护理师或放射科医师放置。在大型的教学医院,由住院医师放置中心静脉导管,多数用于非加护病房,但遗憾的是住院医师较少遵行相关的指引。另外,非加护病房不正确使用中心静脉导管的情况越来越常发生。
该医院约 1/3 中心静脉导管使用在非加护病房,且置放于股静脉。研究评估成功的拔除所有被认为是不必要或高风险的导管可达 70%,采用此做法是依据与股静脉或紧急放置的导管比较,发现周边植入式中心静脉导管的使用风险可能较低,另发现研究期间股静脉中心静脉导管使用减少,周边植入式中心静脉导管及中心静脉导管感染率相似。中心静脉导管及周边植入式中心静脉导管相关血流感染率大约为 2 每千导管日,低于以往研究报告非加护病房的感染率。中心导管相关血流感染从置管到感染天数之中位数及平均值,在周边植入式中心静脉导管及中心静脉导管病人分别为 10和 14 天。值得注意的是,未配合「中心导管移除小组」建议拔除之导管相关血流感染率较高为 3.9 每千导管日,虽未达到统计上差异,但说明了周边植入式中心静脉导管使用的风险可能较小。由于从置管到感染发生时间较长,周边植入式中心静脉导管是一个有吸引力的替代选择,特别是在那些放置股静脉中心静脉导管或需要长期静脉注射之住院病人。
【译者评】在现代医疗环境中,中心静脉导管装置之使用,可提供长期注射之通路。然而随着中心静脉导管广泛使用,同时也产生导管相关血流感染问题。造成中心静脉导管相关血流感染可能因素包括:皮肤菌落群聚、活塞 (hub or stopcock) 菌落聚集、经其它感染部位血流移行、消毒溶液污染及医疗人员双手。在减少加护病房导管相关血流感染处置的相关研究
显示:落实执行洗手、清洁皮肤、置管时使用最大防护、注射部位避免选择股静脉处及移除不必要的导管,对减少导管相关血流感染成效显著。另外,医院若能确实执行导管相关血流
感染风险评估,尽早拔除不必要的导管,例如成立一中心导管移除小组,采取主动监测和执行介入性措施评估导管放置风险,拔除不必要或高风险的中心静脉导管,不但可以改善导管
相关照护质量,提供病人安全的医疗环境,相对的也减少医疗支出成本,对医院营运也有很大的影响。美国健康照护流行病学协会/美国感染症医学会 (Society for Healthcare Epidemiology of America/ Infectious Diseases Society of America) 对急性照护医院预防中心导管相关血流感染的建议,认为周边植入式中心静脉导管是减少中心导管相关血流感染率的方法,亦有其它研究指出在外科加护病房周边植入式中心静脉导管也许可降低导管相关血流
感染率。此文研究亦显示周边植入式中心静脉导管从置管到感染发生期间较长,对于需要长期静脉注射之住院病人可能是一安全的选择,但也有研究质疑以周边植入式中心静脉导管取
代中心静脉导管之趋势,而国内在此方面之研究比较少,可能需要更多的实证研究确认周边植入式中心静脉导管在医院使用的效用。【台北荣民总医院颜碧秋摘评】
参考文献
1. Al Raiy B, Fakih MG, Bryan-Nomides N, et al: Peripherally inserted central venous catheters in the acute care setting: A safe alternative to high-risk short-term central venous catheters. Am J Infect Control 2010;38:149-53.
2. Gunst M, Matsushima K, Vanek S, et al: Peripherally inserted central catheters may lower the incidence of catheter-related blood stream infections in patients in surgical intensive care units. Surg Infect (Larchmt) 2010 Jul 14. [Epub ahead of print].
3. Marschall J, Mermel LA, Classen D, et al: Strategies to prevent central line-associated bloodstream infections in acute care hospitals. Infect Control Hosp Epidemiol 2008;29:S22-30
4. Pronovost P, Needham D, Berenholtz S, et al: An intervention to decrease catheter-related bloodstream infections in the ICU. N Engl J Med 2006;355:2725-32. 查看全部
中心静脉导管广泛使用于急性医院且有显著的血流感染风险。虽然疾病严重的病人经常使用中心静脉导管进行相关治疗,但置管部位及放置的情形,与增加感染和其它合并症风险有关。目前尝试以周边植入式中心静脉导管替代传统非隧道式多管路中心静脉导管提供长期静脉注射的途径,仍然存有争议。本篇文章以减少高风险中心静脉导管使用的介入性处置下,比较中心静脉导管及周边植入式中心静脉导管病人中心导管相关血流感染率。
该医院是 608 床的三级教学医院,研究包含了 2 阶段:
第 1 阶段 2006 年 5 月到 2007 年 9 月间进行非加护病房中心静脉导管监测,由住院医师、麻醉科医师或外科医师在最大防护下放置导管,并于 2006 年 5 月成立「中心导管移除小组 central line removal team (CLRT)」。该小组每周 2次评估中心静脉导管的需要和风险,如果被视为高风险 (如紧急放置或放置在腹股沟位置) 或不再需要,则建议拔除或改放置周边静脉导管作为短期使用,如果需要长期使用,则建议放置周边植入式中心静脉导管,所有个案都进行感染的追踪和评估。
第 2阶段 2006 年 11月至 2007 年 6 月进行周边植入式中心静脉导管监测,由「静脉注射小组 (IV team)」或「介入性放射检查小组 (interventional radiology team)」在最大防护下放置,追踪到停止使用或出院。使用中心静脉导管和周边植入式中心静脉导管二组病人收集的资料包括年龄、性别、置管部位、使用期间、放置周边植入式中心静脉导管小组 (静脉注射小组或介入性放射检查小组)、导管相关血流感染及置管到发生感染的时间。对于血液培养阳性病人,进行病历审查确定菌血症或念珠菌菌血症来源。
在研究期间中心静脉导管共放置 638 例,使用 4917 导管日 (锁骨下静脉,n=242 [38%];内颈静脉,n=187 [29%];股静脉,n=209 [33%])。其中,169 例 (27%) 在急诊放置,368 例 (58%) 在加护病房放置。使用期间平均值和中位数分别为 7.7 和 7.0 天。依导管类型,使用平均期间显著不同 (P < 0.001)。在锁骨下与股静脉的导管 (8.7天 vs 6.5 天;P < 0.001) 及内颈与股静脉的导管 (7.8天 vs 6.5天; P=0.03),发现两两有显著差异。使用期间中位数,锁骨下静脉导管为 8天、内颈静脉导管为 7 天、股静脉导管为 5 天。中心导管移除小组认定不必要或高风险的导管有 305 例 (48%);其中,107 例 (35%) 为锁骨下静脉导管,94 例 (31%) 是内颈静脉导管,104 例 (34%) 为股静脉导管,有 214 例 (70%) 遵循该小组建议而拔除。导管相关血流感染率为 2.4 每千导管日。未遵循建议拔除导管者,导管相关血流感染率为 3.9 每千导管日。研究期间,周边植入式中心静脉导管共放置 622 例,使用
5703 导管日 (静脉注射小组,n=379 [61%];介入放射检查小组,n=243 [39%])。108 例
(17%) 为单一管腔 (single-lumen),514例 (83%) 为双管腔 (double-lumen),其中于加护病房放置 122 例 (20%)。使用期间的平均值和中位数分别为 9.2天和 6.0 天。导管相关血流感染率为 2.3 每千导管日,所有受感染的周边植入式中心静脉导管皆是双管腔。由静脉注射小组和介入性放射检查小组放置的导管感染率,二者间没有显著差异。
中心静脉导管使用平均期间明显低于周边植入式中心静脉导管 (7.7± 5.0 天 vs 9.2±9.9 天;P < 0.001)。638位使用中心静脉导管病人中,253 位 (40%) 至少有一套血液培养,其中 55位 (22%) 血液培养阳性。相比之下,使用周边植入式中心静脉导管病人中,242 位 (39%) 做血液培养,其中 68 位 (28%) 血液培养阳性。在导管尖端培养方面,中心静脉导管有 52 位 (8.2%),周边植入式中心静脉导管有 22 位 (3.5%) (P < 0.001)。多变项分析包括年龄、性别、导管类型和使用期间,其中导管使用期间有显著差异 (胜算比=1.08;95% 信赖区间=1.05 至 1.12)。当比较感染患者时,有周边植入式中心静脉导管者置管到发生感染
时间的平均值及中位数明显较长 (平均 27.9 天与 13.3 天 [P = 0.04];中位数 23 天与 13 天 [P = 0.03])。导管相关血流感染率和不配合「中心导管移除小组」建议拔除导管之比较,周边植入式中心静脉导管和中心静脉导管患者分别为 2.3 和 3.9 每千导管日 (P = 0.25)。置管到感染发生时间的比较,使用周边植入式中心静脉导管者明显较长 (log-rank 检定,P = 0.03)。住院病人使用周边植入式中心静脉导管越来越多,这些导管通常由一位专科护理师或放射科医师放置。在大型的教学医院,由住院医师放置中心静脉导管,多数用于非加护病房,但遗憾的是住院医师较少遵行相关的指引。另外,非加护病房不正确使用中心静脉导管的情况越来越常发生。
该医院约 1/3 中心静脉导管使用在非加护病房,且置放于股静脉。研究评估成功的拔除所有被认为是不必要或高风险的导管可达 70%,采用此做法是依据与股静脉或紧急放置的导管比较,发现周边植入式中心静脉导管的使用风险可能较低,另发现研究期间股静脉中心静脉导管使用减少,周边植入式中心静脉导管及中心静脉导管感染率相似。中心静脉导管及周边植入式中心静脉导管相关血流感染率大约为 2 每千导管日,低于以往研究报告非加护病房的感染率。中心导管相关血流感染从置管到感染天数之中位数及平均值,在周边植入式中心静脉导管及中心静脉导管病人分别为 10和 14 天。值得注意的是,未配合「中心导管移除小组」建议拔除之导管相关血流感染率较高为 3.9 每千导管日,虽未达到统计上差异,但说明了周边植入式中心静脉导管使用的风险可能较小。由于从置管到感染发生时间较长,周边植入式中心静脉导管是一个有吸引力的替代选择,特别是在那些放置股静脉中心静脉导管或需要长期静脉注射之住院病人。
【译者评】在现代医疗环境中,中心静脉导管装置之使用,可提供长期注射之通路。然而随着中心静脉导管广泛使用,同时也产生导管相关血流感染问题。造成中心静脉导管相关血流感染可能因素包括:皮肤菌落群聚、活塞 (hub or stopcock) 菌落聚集、经其它感染部位血流移行、消毒溶液污染及医疗人员双手。在减少加护病房导管相关血流感染处置的相关研究
显示:落实执行洗手、清洁皮肤、置管时使用最大防护、注射部位避免选择股静脉处及移除不必要的导管,对减少导管相关血流感染成效显著。另外,医院若能确实执行导管相关血流
感染风险评估,尽早拔除不必要的导管,例如成立一中心导管移除小组,采取主动监测和执行介入性措施评估导管放置风险,拔除不必要或高风险的中心静脉导管,不但可以改善导管
相关照护质量,提供病人安全的医疗环境,相对的也减少医疗支出成本,对医院营运也有很大的影响。美国健康照护流行病学协会/美国感染症医学会 (Society for Healthcare Epidemiology of America/ Infectious Diseases Society of America) 对急性照护医院预防中心导管相关血流感染的建议,认为周边植入式中心静脉导管是减少中心导管相关血流感染率的方法,亦有其它研究指出在外科加护病房周边植入式中心静脉导管也许可降低导管相关血流
感染率。此文研究亦显示周边植入式中心静脉导管从置管到感染发生期间较长,对于需要长期静脉注射之住院病人可能是一安全的选择,但也有研究质疑以周边植入式中心静脉导管取
代中心静脉导管之趋势,而国内在此方面之研究比较少,可能需要更多的实证研究确认周边植入式中心静脉导管在医院使用的效用。【台北荣民总医院颜碧秋摘评】
参考文献
1. Al Raiy B, Fakih MG, Bryan-Nomides N, et al: Peripherally inserted central venous catheters in the acute care setting: A safe alternative to high-risk short-term central venous catheters. Am J Infect Control 2010;38:149-53.
2. Gunst M, Matsushima K, Vanek S, et al: Peripherally inserted central catheters may lower the incidence of catheter-related blood stream infections in patients in surgical intensive care units. Surg Infect (Larchmt) 2010 Jul 14. [Epub ahead of print].
3. Marschall J, Mermel LA, Classen D, et al: Strategies to prevent central line-associated bloodstream infections in acute care hospitals. Infect Control Hosp Epidemiol 2008;29:S22-30
4. Pronovost P, Needham D, Berenholtz S, et al: An intervention to decrease catheter-related bloodstream infections in the ICU. N Engl J Med 2006;355:2725-32.
分享几张导管相关血流感染的幻灯图片
dearhang 发表了文章 • 0 个评论 • 135 次浏览 • 2016-12-29 15:05
再谈导管相关血流感染:关于CLABSI 还是 CRBSI的思考
dearhang 发表了文章 • 0 个评论 • 142 次浏览 • 2016-12-29 15:04
查看全部
WST 433-2013 静脉治疗护理技术操作规范
dearhang 发表了文章 • 0 个评论 • 176 次浏览 • 2016-12-29 15:03
【规范导读】最新导管相关血流感染预防与控制技术指南
dearhang 发表了文章 • 0 个评论 • 151 次浏览 • 2016-12-29 15:01
留置血管内导管是救治危重患者、实施特殊用药和治疗的医疗操作技术。置管后的患者存在发生感染的危险。血管内导管相关血流感染的危险因素主要包括:导管留置的时间、置管部位及其细菌定植情况、无菌操作技术、置管技术、患者免疫功能和健康状态等因素。
一、导管相关血流感染的定义
导管相关血流感染(Catheter Related Blood Stream Infection,简称CRBSI)是指带有血管内导管或者拔除血管内导管48小时内的患者出现菌血症或真菌血症,并伴有发热(>38℃)、寒颤或低血压等感染表现,除血管导管外没有其他明确的感染源。实验室微生物学检查显示:外周静脉血培养细菌或真菌阳性;或者从导管段和外周血培养出相同种类、相同药敏结果的致病菌。
二、导管相关血流感染预防要点
(一)管理要求:
1.医疗机构应当健全规章制度,制定并落实预防与控制导管相关血流感染的工作规范和操作规程,明确相关部门和人员职责。
2.医务人员应当接受关于血管内导管的正确置管、维护和导管相关血流感染预防与控制措施的培训和教育,熟练掌握相关操作规程。
3.有条件的医疗机构应当建立静脉置管专业护士队伍,提高对静脉置管患者的专业护理质量。
4.医务人员应当评估患者发生导管相关血流感染的危险因素,实施预防和控制导管相关血流感染的工作措施。
5.医疗机构应当逐步开展导管相关血流感染的目标性监测,持续改进,有效降低感染率。
(二)感染预防要点。
1.置管时:
(1)严格执行无菌技术操作规程。置管时应当遵守最大限度的无菌屏障要求。置管部位应当铺大无菌单(巾);置管人员应当戴帽子、口罩、无菌手套,穿无菌手术衣。
(2)严格按照《医务人员手卫生规范》,认真洗手并戴无菌手套后,尽量避免接触穿刺点皮肤。置管过程中手套污染或破损应当立即更换。
(3)置管使用的医疗器械、器具等医疗用品和各种敷料必须达到灭菌水平。
(4)选择合适的静脉置管穿刺点,****中心静脉置管时,应当首选锁骨下静脉,尽量避免使用颈静脉和股静脉。
(5)采用卫生行政部门批准的皮肤消毒剂消毒穿刺部位皮肤,自穿刺点由内向外以同心圆方式消毒,消毒范围应当符合置管要求。消毒后皮肤穿刺点应当避免再次接触。皮肤消毒待干后,再进行置管操作。
(6)患疖肿、湿疹等皮肤病或患感冒、流感等呼吸道疾病,以及携带或感染多重耐药菌的医务人员,在未治愈前不应当进行置管操作。
2.置管后:
(1)应当尽量使用无菌透明、透气性好的敷料覆盖穿刺点,对于高热、出汗、穿刺点出血、渗出的患者应当使用无菌纱布覆盖。
(2)应当定期更换置管穿刺点覆盖的敷料。更换间隔时间为:无菌纱布为1次/2天,无菌透明敷料为1-2次/周,如果纱布或敷料出现潮湿、松动、可见污染时应当立即更换。
(3)医务人员接触置管穿刺点或更换敷料时,应当严格执行手卫生规范。
(4)保持导管连接端口的清洁,注射药物前,应当用75%酒精或含碘消毒剂进行消毒,待干后方可注射药物。如有血迹等污染时,应当立即更换。
(5)告知置管患者在沐浴或擦身时,应当注意保护导管,不要把导管淋湿或浸入水中。
(6)在输血、输入血制品、脂肪乳剂后的24小时内或者停止输液后,应当及时更换输液管路。外周及中心静脉置管后,应当用生理盐水或肝素盐水进行常规冲管,预防导管内血栓形成。
(7)严格保证输注液体的无菌。
(8)紧急状态下的置管,若不能保证有效的无菌原则,应当在48小时内尽快拔除导管,更换穿刺部位后重新进行置管,并作相应处理。
(9)怀疑患者发生导管相关感染,或者患者出现静脉炎、导管故障时,应当及时拔除导管。必要时应当进行导管尖端的微生物培养。
(10)医务人员应当每天对保留导管的必要性进行评估,不需要时应当尽早拔除导管。
(11)导管不宜常规更换,特别是不应当为预防感染而定期更换中心静脉导管和动脉导管。 查看全部
留置血管内导管是救治危重患者、实施特殊用药和治疗的医疗操作技术。置管后的患者存在发生感染的危险。血管内导管相关血流感染的危险因素主要包括:导管留置的时间、置管部位及其细菌定植情况、无菌操作技术、置管技术、患者免疫功能和健康状态等因素。
一、导管相关血流感染的定义
导管相关血流感染(Catheter Related Blood Stream Infection,简称CRBSI)是指带有血管内导管或者拔除血管内导管48小时内的患者出现菌血症或真菌血症,并伴有发热(>38℃)、寒颤或低血压等感染表现,除血管导管外没有其他明确的感染源。实验室微生物学检查显示:外周静脉血培养细菌或真菌阳性;或者从导管段和外周血培养出相同种类、相同药敏结果的致病菌。
二、导管相关血流感染预防要点
(一)管理要求:
1.医疗机构应当健全规章制度,制定并落实预防与控制导管相关血流感染的工作规范和操作规程,明确相关部门和人员职责。
2.医务人员应当接受关于血管内导管的正确置管、维护和导管相关血流感染预防与控制措施的培训和教育,熟练掌握相关操作规程。
3.有条件的医疗机构应当建立静脉置管专业护士队伍,提高对静脉置管患者的专业护理质量。
4.医务人员应当评估患者发生导管相关血流感染的危险因素,实施预防和控制导管相关血流感染的工作措施。
5.医疗机构应当逐步开展导管相关血流感染的目标性监测,持续改进,有效降低感染率。
(二)感染预防要点。
1.置管时:
(1)严格执行无菌技术操作规程。置管时应当遵守最大限度的无菌屏障要求。置管部位应当铺大无菌单(巾);置管人员应当戴帽子、口罩、无菌手套,穿无菌手术衣。
(2)严格按照《医务人员手卫生规范》,认真洗手并戴无菌手套后,尽量避免接触穿刺点皮肤。置管过程中手套污染或破损应当立即更换。
(3)置管使用的医疗器械、器具等医疗用品和各种敷料必须达到灭菌水平。
(4)选择合适的静脉置管穿刺点,****中心静脉置管时,应当首选锁骨下静脉,尽量避免使用颈静脉和股静脉。
(5)采用卫生行政部门批准的皮肤消毒剂消毒穿刺部位皮肤,自穿刺点由内向外以同心圆方式消毒,消毒范围应当符合置管要求。消毒后皮肤穿刺点应当避免再次接触。皮肤消毒待干后,再进行置管操作。
(6)患疖肿、湿疹等皮肤病或患感冒、流感等呼吸道疾病,以及携带或感染多重耐药菌的医务人员,在未治愈前不应当进行置管操作。
2.置管后:
(1)应当尽量使用无菌透明、透气性好的敷料覆盖穿刺点,对于高热、出汗、穿刺点出血、渗出的患者应当使用无菌纱布覆盖。
(2)应当定期更换置管穿刺点覆盖的敷料。更换间隔时间为:无菌纱布为1次/2天,无菌透明敷料为1-2次/周,如果纱布或敷料出现潮湿、松动、可见污染时应当立即更换。
(3)医务人员接触置管穿刺点或更换敷料时,应当严格执行手卫生规范。
(4)保持导管连接端口的清洁,注射药物前,应当用75%酒精或含碘消毒剂进行消毒,待干后方可注射药物。如有血迹等污染时,应当立即更换。
(5)告知置管患者在沐浴或擦身时,应当注意保护导管,不要把导管淋湿或浸入水中。
(6)在输血、输入血制品、脂肪乳剂后的24小时内或者停止输液后,应当及时更换输液管路。外周及中心静脉置管后,应当用生理盐水或肝素盐水进行常规冲管,预防导管内血栓形成。
(7)严格保证输注液体的无菌。
(8)紧急状态下的置管,若不能保证有效的无菌原则,应当在48小时内尽快拔除导管,更换穿刺部位后重新进行置管,并作相应处理。
(9)怀疑患者发生导管相关感染,或者患者出现静脉炎、导管故障时,应当及时拔除导管。必要时应当进行导管尖端的微生物培养。
(10)医务人员应当每天对保留导管的必要性进行评估,不需要时应当尽早拔除导管。
(11)导管不宜常规更换,特别是不应当为预防感染而定期更换中心静脉导管和动脉导管。